| VII. zjazd
Slovenskej kardiologickej spoločnosti s medzinárodnou účasťou 10. – 12. október 2002, Košice SÚHRNYVZŤAH MASY ĽAVEJ KOMORY A AMPLITÚDY QRS KOMPLEXU V INICIÁLNOM ŠTÁDIU EXPERIMENTÁLNEJ HĽK 1Bachárová L, 2Klimas J, 2Michalák K, 2Kyselovič J. 1Medzinárodné laserové centrum, Bratislava, 2Katedra farmakológie a toxikológie, FaF UK, Bratislava Cieľ: Cieľom práce bolo analyzovať vzťah amplitúdy QRS komplexu a masy ľavej komory v skorých štádiách rozvoja hypertrofie ľavej komory (HĽK) v rôznych experimentálnych modeloch u krýs. Materiál a metóda: Ortogonálny elektrokardiogram podľa Franka sme registrovali v štyroch skupinách experimentálnych zvierat vo veku 12 a 20 týždňov: a) kontrolné Wistar Kyoto krysy (WKY), b) spontánne hypertenzné krysy (SHR), c) WKY krysy exponované fyzickej záťaži intermitentným plávaním, ktorým sme súčasne aplikovali nandrolon decanoat 15 mg/kg týždenne (WKY-A). Z X, Y, Z koordinát ortogonálneho EKG sme vypočítavali veľkosť maximálneho priestorového vektora QRS (QRSmax). Po utratení zvierat sme odvážili masu ľavej komory (MĽK). Špecifický potenciál myokardu (SP) sme počítali ako pomer QRS a MĽK. Výsledky: Hodnoty QRSmax neboli úmerné zmenám MĽK. Na konci sledovaného obdobia hodnoty MĽK boli u všetkých skupín zvierat signifikantne zvýšené v porovnaní s kontrolnou skupinou. Naopak, hodnoty QRSmax boli vo všetkých skupinách signifikantne znížené v porovnaní s kontrolnou skupinou, pričom maximálny pokles sme pozorovali v skupine SHR (WKY 0,80 ± 0,05 mV, SHR 0,44 ± 0,02 mV, WKY-P 0,53 ± 0,04 mV, WKY-A 0,71 ± 0,05 mV). Analogické zmeny sme zaznamenali aj v hodnotách SP. Záver: Vo všetkých sledovaných experimentálnych modeloch sme v období rozvíjajúcej sa HĽK zaznamenali znížené hodnoty QRSmax a SP v porovnaní s kontrolnou skupinou. Zdá sa, že pokles amplitúdy QRS vo vzťahu k mase ľavej komory a pokles hodnôt SP môže byť skorým príznakom remodelingu ľavej komory.
ZMENY HLADÍN ENDOTELÍNU-1 A VCAM-1 V KRVI PACIENTOV S ESENCIÁLNOU HYPERTENZIOU Baťová Z, Bittnerová M, 1Vozár I, Kyselovič J. Katedra farmakológie a toxikológie FaF UK, Bratislava, 1Ústav lekárskej chémie, biochémie a klinickej biochémie LF UK, Bratislava Úvod: Experimentálne práce poskytli dôkaz o účasti adhezívnych molekúl (ICAM-1, VCAM-1) v patogenéze esenciálnej hypertenzie. V našich experimentálnych modeloch hypertenzie a následnej hypertrofie sme zistili, že zmeny v expresii biomarkerov ako endotelín-1 (ET-1) a angiotenzín II korelujú so zmenou tlaku krvi (TK) pri liečbe antihypertenzívami. Cieľ: Cieľom tejto práce bola analýza medzi zmenami tlaku krvi a zmenami ICAM-1, VCAM-1 a ET-1 u pacientov s novodiagnostikovanou esenciálnou hypertenziou liečených ramiprilom. Materiál a metódy: Do prospektívnej pilotnej štúdie bolo zahrnutých 12 pacientov vo veku 32 – 55 rokov (7 žien a 5 mužov) s novodiagnostikovanou esenciálnou hypertenziou. Stanovovali sme plazmatické hladiny ET-1, ICAM-1 a VCAM-1 pred nasadením farmakoterapie a po 6 a 12 mesiacoch liečby ramiprilom v dávke 1,25 až 5 mg p. o. denne. Hladiny biomarkerov boli stanovené ELISA metódou na diagnostickej súprave firmy RDS. Výsledky sme vyhodnocovali ANOVA testom. Výsledky: Vstupné priemerné hodnoty systolického tlaku krvi boli 158,7 mmHg, diastolického 100,4 mmHg. Po 6 mesiacoch liečby došlo u každého pacienta k poklesu tlaku krvi, priemerne poklesol systolický TK o 25,4 mmHg a diastolický TK o 19,2 mmHg. Do roka TK ešte klesol na priemerné hodnoty 129,2/77,5 mmHg. Po roku liečby ramiprilom sme zaznemenali signifikantný pokles koncentrácií ICAM-1 aj VCAM-1. Avšak nepozorovali sme štatisticky významnú zmenu v koncentrácii ET-1. Záver: Pacienti s esenciálnou hypertenziou mali zvýšené hladiny biomarkerov ako ET-1, ICAM-1 a VCAM-1. Liečba ramiprilom znížila hladiny ICAM-1, VCAM-1, ale neovplyvnila hladiny ET-1.
FUROSEMIDOVÝ TEST A DIFERENCIÁLNA DIAGNOSTIKA DYSPNOE 1Belovičová M, 1Redhammer R, 2Kiňová S. 1Klinika TBC a PCH FN a LF UK, Bratislava, 2I. interná klinika FN a LF UK, Bratislava Cieľ: Prostredníctvom furosemidového testu odlíšiť kardiálnu alebo pľúcnu príčinu dyspnoe alebo zistiť ich súčasnú prítomnosť u pacienta. Súbor: 28 pacientov (19 mužov – priemerný vek 73,7; 9 žien – priemerný vek 65,7). Metodika: Každý pacient bol vyšetrený na začiatku hospitalizácie trikrát bodypletyzmograficky na prístroji Medical Graphics v Laboratóriu funkčnej diagnostiky Kliniky TBC a PCH FN a LF UK. 12 pacientov (42,8 %) bolo vyšetrených aj po preliečení na konci hospitalizácie. Výsledky: U každého pacienta bola prostredníctvom furosemidového testu dokázaná pľúcna kongescia na podklade ľavostranného srdcového zlyhania (vrátane latentného), o čom svedčí pokles parametrov, ako sú FVC, FEF1, FEF 25 %, FEF 50 %, FEF 75 %. Tá sa po podaní i. v. furosemidu zmierňovala a po úspešnej liečbe srdcového zlyhania ustupovala. Pacientov autori podľa výsledkov rozdelili do dvoch skupín: 1. skupina – 22 pacientov (78,5 %) s ischemickou chorobou srdca dekompenzovanou v malom alebo v obidvoch obehoch (z toho jeden pacient mal pľúcnu fibrózu); 2. skupina – 6 pacientov (21,4 %) s ischemickou chorobou srdca dekompenzovanou fluidothoraxom (z toho dvaja mali bronchopneumóniu). Súčasne sme zistili prítomnosť bronchospastickej komponenty v periférnych dýchacích cestách u 12 pacientov z obidvoch skupín (42,8 %): 1. skupina – 7 pacientov (31,8 %), 2. skupina – 5 pacientov (83,3 %), ktorá sa upravovala po podaní bronchodilatancia. Po rekompenzácii pacientov sa zlepšili predovšetkým dynamické parametre. Záver: Furosemidový test môže slúžiť ako jedna z metód v diferenciálnej diagnostike kardiálnej a pľúcnej príčiny dyspnoe. Odhaľuje aj latentné ľavostranné srdcové zlyhanie a odkrýva aj prípadnú bronchospastickú reakciu, ktorá po nasadení bronchodilatačnej liečby ustupuje.
HODNOTENIE VPLYVU VÝSLEDKOV 24-HODINOVÉHO MONITOROVANIA NA ZMENU ANTIHYPERTENZÍVNEJ TERAPIE 1Bittnerová M, 2Magulová L, 2Sirotiaková J, 1Baťová Z, 2Göböová M, 1Kyselovič J. 1Katedra farmakológie a toxikológie FF UK, Bratislava, 2Klinika klinickej farmakológie NsP, Nitra Úvod: Metóda 24-hodinového ambulantného monitorovania krvného tlaku (ABPM) u pacientov s hypertenziou sa dnes stáva takmer rutinnou záležitosťou v klinickej praxi v oblasti diagnostiky a liečby hypertenzie. Hodnoty tlaku krvi namerané touto metódou lepšie korelujú s postihnutím cieľových orgánov hypertenziou. Stanovenie 24-hodinového profilu krvného tlaku tak získava postavenie významného prognostického faktoru kardiovaskulárnych komplikácií. Cieľ: Cieľom našej štúdie bolo na základe výsledkov ABPM zhodnotiť zastúpenie dipperov a nondipperov a vplyv na ďalšie postupovanie v terapii hypertenzie. Materiál a metóda: V tejto práci sme retrospektívne hodnotili záznamy z ABPM pacientov s artériovou hypertenziou NsP Nitra za obdobie rokov 2000 – 2001. Celkovo sme hodnotili 37 pacientov, vo veku 27 – 69 rokov, z ktorých bolo 51 % mužov a 49 % žien. Zamerali sme sa na analýzu indikácie holterového monitorovania, percento dipperov a nondipperov na základe hodnoty diurnálneho indexu v sledovanej populácii a na zmenu terapie v skupine pacientov nondipperov. Výsledky: 1. Metóda ABPM bola použitá pre kontrolu antihypertenzívnej terapie (78 %), u 19 % z dôvodu hraničnej hypertenzie a 3 % z dôvodu podozrenia na fenomén bieleho plášťa. 2. Na základe hodnôt diurnálneho indexu sme zistili, že 22 pacientov (59 %) patrilo do rizikovej skupiny „nondippers“. 3. Antihypertenzívna farmakoterapia sa následne zmenila u 7 pacientov z tejto skupiny (20 %). Záver: Zo sledovanej skupiny pacientov sme identifikovali viac ako polovicu nondipperov, avšak len u 1/5 sme zaznamenali úpravu farmakoterapie na základe ABPM.
NEMOCNIČNÁ SMRTNOSŤ CHORÝCH S AKÚTNYM INFARKTOM MYOKARDU V TROMBOLYTICKEJ ÉRE NA SLOVENSKU 1,2Cagáň S, 2Moťovská Z, 1Wimmerová S, 1,2Besedová I, 1Trnovec T. 1Ústav preventívnej a klinickej medicíny, Bratislava, 2Katedra vnútorného lekárstva SPAM – I. interná klinika, Dérerova FNsP, Bratislava Cieľ práce: Analyzovať lokálne prioritné údaje o nemocničnej smrtnosti v neselektovanej populácii chorých s akútnym infarktom myokardu. Súbor pacientov a metódy: Projekt sa realizoval ako prospektívna multicentrická štúdia. Nezávislý audit a zber údajov sa urobil u 3 123 chorých s akútnym infarktom myokardu na 66 pracoviskách v období od 16. septembra 1997 do 15. septembra 1998. Do súboru boli zaradení chorí prijatí do 96 hodín od vzniku ťažkostí s diagnózou alebo s podozrením na akútny infarkt myokardu a prepustení s diagnózou prvého/opakovaného akútneho infarktu myokardu. Výsledky: V nemocnici zomrelo 12,6 % chorých s akútnym infarktom myokardu. Priemerný vek exitovaných bol 71,92 rokov. Smrtnosť chorých Ł 64-ročných (5,2 %) bola oveľa menšia než chorých > 64-ročných (19 %). Smrtnosť chorých > 74-ročných bola 27,1 %. Vysoko významné závislosti (p Ł 0,001) nemocničnej smrtnosti sa okrem veku zistili medzi mužmi a ženami a medzi mužmi > 64-ročnými a ženami > 64-ročnými s vyššou nemocničnou smrtnosťou u žien. Počas prvých 24 hodín zomrelo 39,4 % a do 72 hodín 57,0 % zo všetkých exitovaných, respektíve 4,9 % a 7,1 % zo všetkých do súboru zaradených chorých. Nemocničná smrtnosť bola menšia u chorých s realizovanou trombolytickou liečbou do štyroch hodín od vzniku ťažkostí v porovnaní s nemocničnou smrtnosťou chorých, u ktorých sa trombolytická liečba realizovala po štyroch hodinách. Nemocničná smrtnosť u chorých s pravdepodobne úspešnou trombolytickou liečbou bola len 4,7 %, u chorých s pravdepodobne neúspešnou trombolytickou liečbou až 29,5 %. Nemocničná smrtnosť sa značne znížila liečbou s kyselinou acetylsalicylovou, betablokátormi a inhibítormi ACE. Záver: V štúdii zistené prioritné poznatky o nemocničnej smrtnosti na Slovensku u neselektovanej populácie chorých s akútnym infarktom myokardu potvrdzujú, že vysoká nemocničná smrtnosť u chorých s akútnym infarktom myokardu stále pretrváva vo vyššom veku, ako aj v závislosti od ženského pohlavia a od komplikácií akútneho infarktu myokardu. Nemocničnú smrtnosť významne znižujú: úspešná trombolytická liečba, liečba kyselinou acetylsalicylovou, betablokátormi a inhibítormi ACE. Získané výsledky sú podobné výsledkom, ktoré sa zistili v iných krajinách.
INFARKT PRAVEJ KOMORY JE ČASTOU KOMPLIKÁCIOU INFERIÓRNEHO INFARKTU MYOKARDU A ZHORŠUJE PROGNÓZU PACIENTOV S INFERIÓRNYM INFARKTOM MYOKARDU Daško J. Interné oddelenie, NsP, Ilava Cieľ: Keďže infarkt pravej komory je častou komplikáciou inferiórneho infarktu myokardu (IM) a mení pohľad na liečbu týchto pacientov, snímame od roku 1993 EKG z pravého prekordia u všetkých pacientov s inferiórnym IM. Cieľom práce je zistiť častosť výskytu infarktu pravej komory v súbore našich pacientov s inferiórnym IM ako i vplyv rutinného snímania zvodov z pravého prekordia na zlepšenie prognózy pacientov s inferiórnym IM. Pacienti a metódy: Analyzovali sme EKG dokumentáciu 147 pacientov s inferiórnym IM s cieľom zistiť frekvenciu výskytu EKG známok infarktu pravej komory v danom súbore. Porovnali sme mortalitu pacientov s infarktom pravej komory s mortalitou pacientov bez infarktu pravej komory ako i mortalitu pacientov daného súboru s mortalitou 150 pacientov s inferiórnym IM z obdobia, keď sme nesnímali rutinne zvody z pravého prekordia. Výsledky: Infarkt pravej komory bol prítomný u 42,18 % pacientov s inferiórnym IM. Mortalita pacientov s infarktom pravej komory bola dvojnásobne vyššia v porovnaní s mortalitou pacientov bez infarktu pravej komory (8,06 % vs 3,5 %), rozdiel však bol nesignifikantný. Rutinné snímanie zvodov z pravého prekordia viedlo k nesignifikantnému zníženiu mortality pacientov (5,44 % vs 8,0 %). Záver: Infarkt pravej komory je častou komplikáciou inferiórneho IM a pravdepodobne zhoršuje prognózu týchto pacientov. Včasná detekcia infarktu pravej komory s následnou zmenou prístupu k liečbe pacienta môže zlepšiť prognózu pacientov s inferiórnym IM.
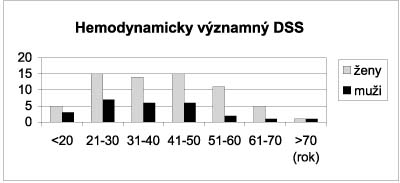
DEFEKT SEPTUM SECUNDUM U DOSPELÝCH V ECHOKARDIOGRAFICKEJ AMBULANCII – POČET, DIAGNOSTIKA A KVANTIFIKÁCIA Dědič P, Dědičová K. Poliklinika Novamed, Banská Bystrica Cieľom práce je zmapovať výskyt defektu septum secundum (DSS) u dospelých v špecializovanej echokardiografickej ambulancii, zhodnotiť možnosti ECHOKG diagnostiky a dopplerovských kvantifikačných metód (kvantifikácia skratu: Vmax, CFM, SV-VTI, ACM, PISA). Od 1. januára 1996 do 30. apríla 2002 sme urobili 10 070 echokardiografických prvovyšetrení (TM, 2D, PWD, CWD, CFM, TEE). DSS bol diagnostikovaný u 125 (1,24 %) pacientov (p), z toho 91 žien (73 %, 17 – 72 r., Ć 42,8) a 34 mužov (27 %, 16 – 80 r., Ć 36,6). FOA bol diagnostikovaný u 72 p (0,7 %), DSP u 7 p. Hemodynamicky významný DSS (Qp/Qs > 1,5, non-restriktívny s Vmax v defekte < 1,7 m/s) bol zistený u 92 p (0,9 %), resp. 66 žien (72 %, 17 – 71 r., Ć 39,8) a 26 mužov (28 %, 17 – 79 r., Ć 37,4). Väčšina p bolo asymptomatických (74,80 %). Ľ-P skrat malo 71 p (77 %), parciálne P-Ľ 20 p (22 %), prevažne P-Ľ 1 p (1 %). Títo pacienti boli následne indikovaní k uzáveru DSS (klasická operácia alebo perkatetrizačne). Uzavretých bolo 47 DSS (4 perkatetrizačne), uzáver odmietlo 22 pacientov. Štandardnou metódou kvantifikácie skratu bolo stanovenie Qp/Qs z merania SVpul/SVlvot (VTI x CSA). Priame dopplerovské kvantifikačné metódy skratu (TEE-ACM, PISA) vykazovali medzi sebou a meraním SVpul/SVlvot (TEE-VTI) tesnú koreláciu pri symetrickom tvare defektu, horšia bola pri asymetrických, resp. viacnásobných defektoch.
Záver: Dospelí s VCC predstavujú síce počtom obmedzenú, no zväčšujúcu sa skupinu pacientov so špecifickými rysmi. Prevalencia VCC sa odhaduje u dospelých na cca 0,15 – 0,20 % (DSS a FOA tvoria cca 50 – 70 %), nepočítajúc bikuspidálnu aortálnu chlopňu s prevalenciou 1 – 2 % v celej populácii. Echokardiografia a dopplerovská kvantifikácia sú postačujúce k indikácii uzáveru a k určeniu spôsobu uzáveru DSS.
VZŤAH VIABILITY MYOKARDU A VYBRANÝCH KLINICKÝCH PARAMETROV Dúbrava J. Oddelenie funkčnej diagnostiky, NsP sv. Cyrila a Metoda, Bratislava Cieľ: Zistiť vzťah prítomnosti viabilného myokardu a veku, pohlavia, formy ICHS, rizikových faktorov ICHS, stupňa regionálnej dysfunkcie ľavej komory a koronárneho teritória dysfunkčných segmentov. Súbor a metodika: Viabilitu myokardu sme vyšetrili dobutamínovou záťažovou echokardiografiou u 90 pacientov (65 mužov, 25 žien), priemerného veku 57,8 rokov, s priemernou EF ĽK = 31,2 ± 7,1 %. 52 pacientov malo chronickú ICHS, 38 pacientov sme vyšetrovali pri AIM. Nálezy sme hodnotili z digitálneho záznamu. Pacient s viabilným myokardom bol definovaný nálezom aspoň dvoch susediacich viabilných segmentov ĽK. Výsledky: · priemerný vek pacientov s/bez viabilného myokardu bol 56,3 ± 11,3 roka vs 59,1 ± 10,6 roka (nesignifikantný rozdiel – NS), · viabilný myokard sme zistili u 53,8 % mužov a 44,0 % žien (NS), · viabilný myokard bol prítomný u 53,8 % pacientov s chronickou ICHS a u 55,3 % pacientov s AIM (NS), · viabilný myokard sme zistili u 54,2 %/52,4 % pacientov s/bez artériovej hypertenzie (NS), u 48,9 %/60,5 % pacientov s/bez hyperlipoproteinémie (NS), u 53,8 %/54,9 % fajčiarov/nefajčiarov (NS), u 60,0 %/52,3 % diabetikov/nediabetikov (NS), · pravdepodobnosť viability hypokinetických segmentov je významne vyššia ako akinetických segmentov (41,4 % vs 20,9 %, p < 0,001). Viabilita akinetických segmentov je významne pravdepodobnejšia ako dyskinetických/aneuryzmatických segmentov (20,9 % vs 8,0 %, p < 0,05), · viabilita dysfunkčných segmentov povodí a. coronaria dx./r. circumflexus (ACD/RCx) je signifikantne častejšia ako v povodí r. interventricularis anterior (RIA) (32,8 % vs 25,9 %, p < 0,05). Záver: Nezistili sme štatisticky významný vzťah viability myokardu a veku, pohlavia, formy ICHS ani sledovaných rizikových faktorov. Pravdepodobnosť viability dysfunkčných segmentov signifikantne klesá v poradí: hypokinetické segmenty – akinetické segmenty – dyskinetické/aneuryzmatické segmenty. Viabilita je významne častejšia v povodí ACD/RCx ako v povodí RIA.
AKO REALIZUJEME ODPORÚČANIA ESC PRE LIEČBU SRDCOVÉHO ZLYHANIA V PRAXI? Dulková K, Smutný M, Bada V. III. interná klinika LF UK, Bratislava Cieľ: Zistiť aktuálnu nemocničnú prax v liečbe srdcového zlyhania (SZ) a v akom rozsahu sa realizujú odporúčania ESC pre liečbu SZ. Súbor a metodika: Sledovaní pacienti s ťažkými formami SZ NYHA III – IV, hospitalizovaní počas štyroch mesiacov(11/2001 – 2/2002) na III. internej klinike. Celkovo zistené kongestívne srdcové zlyhávanie u 101 pacientov (pc). Analyzovaná aktuálna liečba s ohľadom na odporúčania ESC. Výsledky: Sledovaných bolo 101 pacientov s priemerným vekom 73,3 roka. Priemerná dĺžka hospitalizácie bola 10,7 dňa, čo je o 3 dni dlhšie ako priemerná dĺžka hospitalizácie na našom oddelení 7,8 dňa. Liečbu ACE-I dostávalo len 61 % pacientov, AT II blokátory 13 % pacientov, ACE-I a/alebo AT II 74 %, digitális 62 % a betablokátory 35 %. Nízke použitie betablokátorov je čiastočne zdôvodniteľné prítomnosťou kongestívneho zlyhávania. Až 50 % pacientov boli diabetici. Použitie spironolaktónu bolo prekvapivo vysoké u 60 %. Aspoň jeden liek zo skupiny inhibítorov systému RAAS (t. j. ACE-I, sartany alebo spironolaktón) dostávalo 87 % pacientov. Kombináciu ACE a spironolaktón dostalo 42 % pacientov. Závažná hyperkaliémia bola prítomná u jedného pacienta pri dávke ramipril 5 mg + spironolaktón 100 mg. Záver: Blokáda systému RAAS na viacerých úrovniach patrí do štandardnej liečby ťažkých foriem SZ. Dávky ACE-I však zďaleka nedosahovali odporúčané hodnoty. Je relatívne nízka preskribcia BB u ťažkých foriem SZ. Kombinácia ACE + spironolaktón za kontroly hladín kália je bezpečná.
JE DIAGNÓZA MYXÓMOV ĽAVEJ PREDSIENE JEDNODUCHÁ? Dvorský J, Lukáč B, Kňazeje M, Belicová M, Mokáň M, 1Fischer V. I. interná klinika, MFN, Martin, 1Kardiochirurgická klinika, SÚSCH, Bratislava Myxómy sú najčastejšími primárnymi kardiálnymi tumormi. Prejavujú sa rôznorodým klinickým obrazom. Cieľ: Poukázať na vysokú výťažnosť echokardiografického vyšetrenia, hlavne transezofageálneho, v diagnostike kardiálnych myxómov. Metodika: V období rokov 1997 – 2001 sme diagnostikovali 7 myxómov v dutine ľavej predsiene. Indikácie na ECHO vyšetrenie: podozrenie na bakteriálnu endokarditídu – 2 pacienti, podozrenie na mitrálnu stenózu – 2 pacienti, embolizácia do CNS – 2 pacienti, náhodný nález pri transtorakálnej echokardiografii u pacienta s fibriláciou predsiení – 1 pacient. U piatich pacientov sme definitívnu diagnózu stanovili pomocou transezofageálnej echokardiografie, u dvoch pacientov sme uskutočnili len transtorakálnu echokardiografiu. Všetci pacienti boli operovaní bez komplikácií, histologicky bol potvrdený myxóm. Ani u jedného pacienta sa nevyskytla recidíva ochorenia, pacienti sú pri niekoľko mesačnom sledovaní bez výraznejších ťažkostí. Záver: Primárne tumory srdca sú skôr ojedinelé, ale vzhľadom k ich komplikáciám a možnosti úplného vyliečenia musíme na ne myslieť. Diagnostickou metódou voľby je echokardiografia. Operačná liečba má nízky výskyt komplikácií, recidívy sú sporadické.
SYSTÉMOVÉ RIEŠENIA KARDIOVASKULÁRNEJ PREVENCIE V SR Farský Š, Krausová D, Tkáčiková P, Farská Z, Orviská M, Hudson J. Dom srdca, Martin V práci sa podáva prehľad navrhovaných zmien v systéme zdravotníctva SR, ktorý bol vypracovaný v rámci riešenia grantu TF026121 týmom konzultantov Domu srdca a ktorý bol po pripomienkovaní prijatý Ministerstvom zdravotníctva SR. Návrh je založený na procese efektívneho ovplyvňovania hladín rizikových faktorov v populácii SR, ktorý zahrňuje ich monitorovanie, ekonomickú stimuláciu, vlastnú intervenciu, register a vyhodnotenie. Ťažiskom tohto procesu má byť ambulancia praktického lekára, v ktorej má zvýšenú úlohu zohrávať zdravotná sestra. Pravidelný populačný monitoring rizikových faktorov má umožniť nielen skríning dyslipidémií, ale aj metabolického syndrómu a stanovenie globálneho individuálneho rizika. Ekonomická stimulácia pri preventívnych aktivitách musí byť pozitívna a za týmto účelom sa navrhuje zavedenie systému tzv. zdravotných bonov a kategórie podmienečnej úhrady. Ako kritérium efektivity manažmentu dyslipidémií a esenciálnej hypertenzie bol navrhnutý „index efektivity“, ktorý by mal motivovať ošetrujúcich lekárov dosahovať cieľové hodnoty u čo najväčšieho počtu svojich pacientov, uprednostňovať pritom liečebné zmeny životného štýlu, a tak umožniť diferencované hodnotenie ošetrujúcich lekárov a zníženie nákladov na farmakoterapiu. Osobitá pozornosť sa venuje ovplyvneniu fyzickej inaktivity, ktorá je najvýznamnejším populačným rizikovým faktorom. V tejto súvislosti je navrhnutý systém pracovísk na troch úrovniach a ich certifikácie a akreditácie. Po stránke inštitucionálnej návrh predpokladá vznik nových štruktúr, útlm činnosti niektorých doterajších, resp. ich rekvalifikáciu a kvantifikuje potrebné finančné zdroje na celý projekt.
CASE PRESENTATION OF NON-INVASIVE DETECTION OF CORONARY ATHEROSCLEROTIC PLAQUES BY MULTIDETECTOR COMPUTERIZED TOMOGRAPHY IN A PATIENT WITH CORONARY ARTERY DISEASE 1,2Ferenčík M, 1Hoffman U, 1Chan RC, 1MacNeill B, 1Jang I, 1Brady TJ. 1Massachusetts General Hospital, Harvard Medical School, Boston, USA, 24th Department of Medicine, Petrzalka Hospital, School of Medicine, Comenius University, Bratislava, Slovakia Background: Multidetector computerized tomography (MDCT) is a novel imaging technique with capability to provide non-invasive angiograms of coronary arteries with relatively high resolution. Initial reports suggest that MDCT may be able to detect atherosclerotic plaque and characterize plaque components. Methods: A 47-year-old man underwent cardiac catheterization with coronary angiography and stent placement of the occluded right coronary artery (RCA) for acute myocardial infarction. Intravascular ultrasound (IVUS) and optical coherence tomography (OCT) were obtained in the proximal RCA. Subsequently CT images were acquired on a 4-slice MDCT system (Lighspeed Plus, GE) during the injection of iodinated contrast agent (150 mL). Scans were analyzed on an AW Workstation. MDCT generated angiograms were compared with standard angiography. Reformatted cross-sections of coronary arteries were compared with IVUS and OCT. Results: The proximal RCA had no evidence of significant stenosis by conventional as well as by MDCT angiography. However, IVUS demonstrated an echodense plaque that appeared as a highly backscattering structure on OCT, consistent with fibrous plaque at the corresponding site in the RCA. In reformatted MDCT images through the arterial cross-section, an eccentric coronary plaque was visible at the same RCA location. The measured Hounsfield units (67 HU, range 24 to 112) within this lesion were consistent with fibrous plaque. In the left anterior descending artery (LAD), hemodynamically non-significant stenoses were appreciated in the both proximal and mid portion by conventional and MDCT angiography. MDCT imaging of the proximal LAD (not evaluated by IVUS and OCT) demonstrated fibrous (50 HU, range 21 to 75), lipid-rich (-32 HU, range – 56 to – 4) and calcified (467 HU, range 382 to 537) atherosclerotic plaques. Conclusions: These data support the hypothesis that MDCT has a potential to non-invasively detect and characterize atherosclerotic plaques within the coronary system. Future technical development (16-slice system with improved spatial and temporal resolution) and advanced image reconstruction strategies will improve our ability to detect and characterize plaques, thereby significantly enhancing the management of patients with CAD.
DLHODOBÉ SLEDOVANIE PRETRVÁVANIA EKG ABNORMALÍT ST-T A PARAMETROV VYSOKOROZLIŠOVACEJ EKG PO INTERVENCII NA KORONÁRNYCH ARTÉRIÁCH U PACIENTOV PO PRVOM INFARKTE MYOKARDU Filipová S, 1Tyšler M, 1Turzová M, Škultétyová D, Riečanský I. Kardiologická klinika SPAM, SÚSCH, Bratislava, 1Ústav merania SAV, Bratislava Úvod: Nekrotická oblasť po infarkte myokardu (IM) je nahrádzaná postupne fibrotickým tkanivom. Tento proces porušuje normálnu architektúru myokardu, a preto môže mať závažné dôsledky na postup komorového depolarizačného aj repolarizačného procesu. U pacientov po IM s vytvorenou jazvou sa zvyšuje riziko pravdepodobných – život ohrozujúcich komplikácií (najmä komorovej tachykardie – KT a komorovej fibrilácie – KF). Viaceré neinvazívne EKG metódy, ktoré rôzne integrujú EKG signál, môžu priniesť významné „dodatočné“ informácie, napomáhajúce v rizikovej stratifikácii po IM (metóda s filtráciou + spriemerňovaním EKG signálu – neskoré komorové potenciály, NKP; metóda s použitím integrovania EKG signálu bez filtrácie – izointegrálové telesné povrchové EKG mapovanie, I-BSPM). Cieľ: Pretrvávanie abnormálnych NKP môže byť klinicky užitočným indikátorom signifikantnej reziduálnej ischémie a prediktorom arytmických príhod u pacientov po akútnom IM, ktorí sú liečení rôznym postupom (konzervatívne a intervenčne). EKG metóda I-BSPM na druhej strane je schopná elektrokardiologicky kvantifikovať rozsah abnormalít elektrického poľa srdca (EPS) pomocou odchýlkovej (departure) analýzy s využitím referenčných údajov. Analyzuje sa hypotéza, či výskyt abnormálnych NKP je spojený so závažnosťou abnormalít ST-T detekovaných I-BSP mapovaním, a či tento vzťah súvisí s charakterom poskytnutej liečby (revaskularizácia myokardu – PTCA, CABG vs. konzervatívny postup vrátane TL). Použité metódy a klinický súbor: 180 pacienti po prvom dobre dokumentovanom IM boli opakovane vyšetrení (1. vyšetrenie: 10 dní – 4 mes. po akútnom IM, 2. vyšetrenie: 1 – 20 mes. po prvom vyšetrení). Skupinu 1 (S1) tvorilo 72 pacientov liečených intervenčne (a- 49 PTCA, b- 23 CABG), skupinu 2 (S2) tvorilo 108 pacientov liečených konzervatívne (i. v. TL alebo antikoagulačná liečba, bez ďalšej intervencie). Kontrolná skupina (KS) vznikla z 278 pacientov s dobre dokumentovanou ICHS, bez prekonaného IM (normotonici aj hypertonici). Všetci sledovaní mali okrem kardiologického vyšetrenia, vrátane ECHOKG, vyšetrený EKG záťažový test. NKP a I-BSPM boli hodnotené minimálne dvakrát, ako 1. a 2. vyš.). Výsledky: 1) V S2 pri 1. aj 2. vyš. sa nezistili významné korelácie medzi voltážovými dátami I-BSPM a parametrami NKP. 2) Normálne NKP počas 1. vyš. vo všetkých sledovaných skupinách sa podľa výsledkov 2. vyš. signifikantne nezhoršovali. 3) Ak bola prítomná významná reziduálna ischémia na I-BSPM obdobia ST-T, signifikantne korelovala s pretrvávaním abnormálnych hodnôt NKP v skupinách S1a, S1b, S2. 4) V S2 už zistené abnormálne NKP počas 1. vyš. sa v sledovanom období signifikantne nezmenili. 5) V priebehu doby sledovania ani v jednej skupine pacientov nedošlo k signifikantnému zhoršeniu parametrov NKP. 6) V S1 (S1a, S1b) intervenčný výkon signifikantne zmenšil rozsah aj závažnosť reziduálnej ložiskovej ischémie. 7) V S2 oproti S1 sa zistil signifikantne vyšší výskyt závažných komplikácií (reIM, KT, KF, NSS, implantácia trvalého KS, nová KBĽR) (p < 0,005). Záver: Podľa našich výsledkov neinvazívne určenie prítomnosti a závažnosti ložiskovej reziduálnej ischémie po akútnom prvom IM pomocou I-BSPM je signifikantným prediktívnym faktorom budúcich kardiálnych príhod. Intervenčná liečba významne zmenšuje rozsah aj závažnosť reziduálnej ložiskovej ischémie hodnotenej podľa I-BSPM. Pretrvávanie abnormálnych hodnôt NKP významne koreluje s pretrvávaním ložiskovej reziduálnej ischémie určovanej podľa I-BSPM.
PRÍNOS POUŽITIA REFERENČNÝCH SKUPÍN PRE KVANTIFIKÁCIU PRÍTOMNOSTI A ZÁVAŽNOSTI REZIDUÁLNEJ ISCHÉMIE METÓDOU ODCHÝLKOVÉHO INTEGRÁLOVÉHO POVRCHOVÉHO EKG MAPOVANIA Filipová S, 1Tyšler M, 1Turzová M, 1Rosík V. Kardiologická klinika SPAM, SÚSCH, Bratislava, 1Ústav merania SAV, Bratislava Úvod: Predchádzajúce klinické práce využívajúce metódu odchýlkového (departure) postupu pri integrálovom telesnom povrchovom mapovaní (DI-BSPM) naznačili, že využitie EKG údajov „ideálne“ zdravých probandov na vytvorenie kontrolnej skupiny, ktorá slúži pre samotnú podstatu utvorenia odchýlkovej integrálovej mapy, prináša nežiaduco vysoké percento falošne pozitívnych výsledkov. Ak vstupujú EKG údaje iba od „ideálne“ kardiologicky zdravých jedincov (prevažne mladých osôb bežne od 18 do 25 – 30 rokov veku) do referenčných údajov, ktoré sú podkladom expertného systému pri DI-BSPM, používaného najmä na posudzovanie abnormalít QRS a ST-T vznikajúcich pri ischemickej chorobe srdca a hypertrofii ĽK (pacienti starší ako jedinci v referenčnej skupine), tak zlyháva samotný patofyziologický princíp metódy odchýlkového mapovania. Potom sú napr. pacienti s akútnym IM, stavom po IM, hypertonici s hypertrofiou myokardu ľavej komory a s rôznymi ischemickými poškodeniami myokardu hodnotení nielen patofyziologicky ale aj biometricky na základe neprimeranej referenčnej vzorky. Cieľom práce bolo porovnať efekt rôzneho zloženia referenčných skupín (s rôznymi dobre definovanými abnormalitami elektrického poľa srdca) na výsledky DI-BSPM u pacientov s akútnym IM a so stavom po IM. Metóda a klinický súbor: Použili sme limitovaný zvodový systém pre EKG mapovanie podľa Luxa s 32 povrchovými zvodmi s využitím EKG- zariadenia na EKG mapovanie a VKG CARDIO PC (Ústav merania SAV, Bratislava). Bolo použité originálne programové vybavenie na konštrukciu referenčných priemerných integrálových máp a na výpočet a zobrazenie odchýlkových integrálových máp on-line. Na tvorbu referenčných skupín boli použité mapovacie EKG údaje od 354 zdravých dobrovoľníkov a od pacientov s dobre klinicky definovanými kardiovaskulárnymi abnormalitami. Cieľ práce bol testovaný na vybranej skupine pacientov po anteriornom IM (n = 31), ktorí mali vykonané ECHOKG vyšetrenie a aj selektívnu koronarografiu. Výsledky: Testované boli štyri súbory pre referenčné skupiny: 1. Zdraví normotonici, bez organických a funkčných kardiovaskulárnych abnormalít (n = 76) 2. Hypertonici bez akejkoľvek formy ischemickej choroby srdca (n = 92) 3. Normotonici s klinicky diagnostikovanou ICHS, bez prekonaného IM (n = 107) 4. Hypertonici s chronickou stabilnou angínou pektoris, bez prekonaného IM (n = 79) Pre každú referenčnú skupinu boli vytvorené priemerné mapy s odchýlkovou variabilitou. Významný výskyt falošne pozitívnych abnormalít elektrického poľa srdca („falošné“ IM ložisko) sa zistil: a) ak ako referenčná skupina bola použitá skupina 2 a 4 pre normotenzných pacientov s IM prednej steny; b) ak bola použitá skupina 1 ako referenčná pre ohodnotenie hypertonikov s hypertrofiou ľavej komory z referenčnej skupiny 2. Záver: Podľa našich výsledkov odchýlkové integrálové mapovanie (DI-BSPM) vyžaduje klinicky proporcionálne vytvorenie referenčných skupín, nakoľko ich charakteristiky významne ovplyvňujú konečné zobrazenie abnormalít povrchového elektrického poľa srdca tak v období komplexu QRS, ako aj v období ST-T. Tvorba referenčných skupín len z „ideálne“ zdravých probandov mladších vekových skupín je pre klinické EKG mapovanie v problematike ICHS diskutabilná až nepoužiteľná. PATIENT AND PHYSICIAN PREFERENCES FOR THERAPY OF AN OCCLUDED INFARCT-RELATED ARTERY LATE AFTER MYOCARDIAL INFARCTION. OBSERVATIONS FROM THE REGISTRY OF THE OCCLUDED ARTERY TRIAL Fridrich V, Mečiar P, Pacsk J, Kurray P, Mizera S. Oddelenie intervenčnej kardiológie, SÚSCH, Bratislava Background: The occluded artery trial (OAT) is an international randomized trial of late percutaneous coronary intervention (PCI) of an occluded infarct-related artery (IRA) in asymptomatic patients after a myocardial infarction (MI). In a 1997 pre-study registry we reported that 53 % of patients with a recent MI underwent a non-primary PCI of an occluded IRA in the absence of a standard clinical indication. Our aim is to report on current clinical practice in trial-eligible but non-randomized patients and compare patient and physician preferences for late revascularization in a prospective registry conducted concurrently with OAT. Methods: The inclusion criteria for OAT include: 1) MI to 28 days prior; 2) No recurrent symptoms or ischemia; 3) IRA with antegrade TIMI flow 0-1 and EF < 50 %; or, if EF ł 50 %, a proximal occlusion of a major artery. Patients are randomized to PCI plus medical therapy or to medical therapy only. Eligible non-randomized patients are entered into the registry. Results: As of 31. 1. 2002, 621 patients were randomized and another 131 were registered in 194 centers in 24 countries. Randomized and registry patients had a similar mean age (59 years), proportion of women (22 % vs 27 %) and % of LAD culprit. Patient refusal was the reason for non-randomization in 72 %, physician refusal in 20 % and administrative in 8 % of cases. These groups were similar in age, sex, IRA, and early MI therapy. Overall, 52 % of registered had a planned PCI; 36 % of patients who refused to participate and 95 % of patients whose treating physician had refused participation (p < 0.001). Conclusions: Randomized patients and nonparticipating eligible patients have similar clinical characteristics and proportion of LAD culprits. In patients with an occluded IRA late post MI the rate of selection for PCI has not changed since 1997. OAT – eligible patients who refuse randomization generally do not undergo PCI, which may reflect their apprehension regarding an invasive procedure in the absence of proven benefit. In contrast physicians who refuse enrollment for their patients generally exhibit a strong pro-PCI bias.
INFEKČNÍ ENDOKARDITIDA, NAŠE ZKUŠENOSTI V ROCE 2000 A 2001 Gistinger T, Mrozek V, Nykl I, Pavlas I, Zeman K. Interní oddělení, Nemocnice Frýdek-Místek, Česká republika Infekční endokarditida (IE) nepatří svou incidencí 2 – 5/100 tis. obyvatel mezi nejčastěji se vyskytující onemocnění, se kterými se na interním oddělení nemocnice okresního typu setkáváme. Její závažnost je však dána především vážnou prognosou s průměrnou mortalitou 10 – 30 %, ekonomickou náročností léčby spojenou s nadprůměrnou délkou hospitalizace i rekonvalescence, nutností následné dispenzarizace a prevence recidivy IE. V našem příspěvku jsme se pokusili shrnout zkušenosti s léčbou nemocných IE za uplynulé dva roky. Snažili jsme se vysledovat predispoziční faktory a zdroje bakteriémie u jednotlivých nemocných, zhodnotit problematiku určení diagnózy podle Durackových kriterií. Pozornost jsme také věnovali jednotlivým vyšetřovacím metodám, které jsou pro určení diagnózy a hodnocení průběhu léčby. Na našem oddělení (se spádem 150 tisíc obyvatel) bylo za uplynulé dva roky hospitalizováno celkem 10 nemocných s diagnózou prokázaná IE, věková struktura byla 19 – 75 let, medián 56 let, z toho bylo 5 mužů a 5 žen, doba hospitalizace byla 16 – 89 dní, průměr činí 39 dní. Celkem v 6 případech bylo negativní vyšetření hemokultur (z toho ve 3 případech po předchozím nasazení antibiotické léčby). Predispoziční faktor byl určen u 5 nemocných, předpokládaný zdroj bakteriémie pak v 6 případech. Konzervativně byli léčeni 4 nemocní, u 6 nemocných bylo rozhodnuto o léčbě kardiochirurgické.
EFFECT OF STATIC MAGNETIC FIELD ON MICROCIRCULATION 1,2Gmitrov J, 1Okhubo C. 1Department of Physiological Hygiene, The National Institute of Public Health, Tokyo, Japan, 2IV. Internal Medicine Clinic, L. Pasteur University Hospital, Kosice, Slovak Republic Aim: We showed previously in rabbits that 0.2 and 0.35 T static magnetic field (SMF) modulated systemic hemodynamics by arterial baroreceptors. We now have measured the effect of 0.25 T SMF on microcirculation within cutaneous tissue of the rabbit ear lobe by the rabbit ear chember (REC) method.
Methods: Forty experimental runs (20 controls and 20 SMF) were carried out in eight different rabbits with an equal number of control and SMF experiments on each individual. Rabbits were sedated by pentobarbital sodium (5 mg/kg/h, i. v.) during the entire 80 min experiment. SMF was generated by four Nd2-Fe14-B magnets, positioned around the REC on the observing stage of an optical microscope. The direct intravital microscopic observation of the rabbit’s ear microvascular net, along with simultaneous blood flow measurement by microphotoelectric plethysmography (MPPG), were performed PRE (20 min, Baseline), DURING (40 min), and POST (20 min) magnetic field exposure. The control experiments were performed under the same conditions and according to the same time course, but without magnetic field. Data were analyzed comparing MPPG values and percent change from baseline in the same series, and between corresponding sections of control and SMF runs. Results: In contrast to control series (100 ± 0.0 % – 90.0 ± 5.4 % – 87.7 ± 7.1 %, PRE-EXPOSURE-POST), after magnetic field exposure we observed increased blood flow (100 ± 0.0 % – 117.8 ± 9.6 %* – 113.8 ± 14.0 %, *p < 0.05) which gradually decreased after exposure cessation. Conclusions: We propose that SMF probably modifies mocrocirculatory homeostasis through modulation of the local release of endothelial neurohumoral and paracrine factors that act directly on the smooth muscle of the vascular wall, presumably by affecting ion channels or second messenger systems. Clinical trials should be performed before implementation of SMF vasodilatory effect into clinical practice.
PARAMETRE NEUROHORMONÁLNEJ AKTIVÁCIE A HEMODYNAMIKA PRI POKROČILOM CHRONICKOM ZLYHANÍ SRDCA Goncalvesová E, Bernát P, Lesný V, Pecháň I, Fabián J. SÚSCH, Bratislava Úvod: Koncentrácie ANP, BNP a endotelínu-1 (ET-) v sére sú pri chronickom srdcovom zlyhaní (CHSZ) zvýšené a ich hladiny nie sú priamo ovplyvňované liečbou. Cieľom práce bolo zhodnotiť vzťah ANP, BNP a ET-1 s parametrami centrálnej hemodynamiky u chorých s pokročilým CHSZ. Pacienti a metódy: Vyšetrili sme 39 pacientov (8 žien) s mediánom veku 42 (19 – 64) rokov. Priemerná ejekčná frakcia ľavej komory (EF) bola 21,2 (± 5,2) %, 12 pacientov bolo vo funkčnom štádiu NYHA II, 19 a 8 v triede III a IV. Príčinou srdcového zlyhania bola u 22 pacientov dilatačná kardiomyopatia, u 10 koronárna choroba a u 7 iné ochorenie. Výsledky: U chorých so sérovou koncentráciou BNP Ł 200 pg/ml (n = 19) v porovnaní s pacientami, kde bol BNP > 200 pg/ml sme zistili signifikantné (p < 0,01) rozdiely tlakov v pravej predsieni (RAP) a zaklinených tlakov v pľúcnici (PCWP): 6,9 (± 2,6) vs. 12,0 (± 5,3) mmHg a 14,5 (± 5,4) vs. 22,5 (± 5,1), resp. Podobne v skupine s ANP Ł 300 pg/ml (n = 19) boli hodnoty RAP a PCWP nižšie ako v skupine s ANP > 300 pg/ml, 7,4 (± 3,2) vs. 11,1 (± 5,7) mmHg a 16,4 (± 5,5) vs. 20,5 (± 7,1), resp. (p < 0,02). Hodnoty ET-1 nesúviseli s ukazovateľmi centrálnej hemodynamiky. Záver: Sérové koncentrácie ANP a BNP odrážajú hodnoty plniacich tlakov pravej a ľavej komory. Predpokladáme, že sledovanie hladiny BNP môže byť užitočné v riadení liečby CHSZ.
ANEURYZMA PREDSIEŇOVÉHO SEPTA, OTVORENÉ FORAMEN OVALE A NÁHLA CIEVNA MOZGOVÁ PRÍHODA 1Grocký M, 2Frišnič J, 3Merténová Ľ, 4Jergová L. 1Kardiocentrum, NsP, Prešov, 2Interné oddelenie I., NsP, Prešov, 3Hematologicko-transfúzne oddelenie, NsP, Prešov, 4Neštátna detská neurologická ambulancia, Prešov Aneuryzma predsieňového septa je relatívne zriedkavo sa vyskytujúca kardiálna anomália, ktorej klinický význam nie je presne známy. Avšak závery niekoľkých štúdií poukázali na jej možnú úlohu v patogenéze vývoja náhlych ischemických mozgových príhod. Spolu s ňou sa vo zvýšenej miere nachádza aj otvorené foramen ovale. Obe anomálie predstavujú potenciálny kardiálny zdroj embólie do systémového riečiska, hlavne do riečiska mozgového. Autori prezentujú kazuistiku mladého chlapca, športovca, ktorý bol po tréningu nájdený s pravostrannou hemiparézou a parciálnou expresívnou afáziou. Ischemická cievna mozgová príhoda bola potvrdená klinickým neurologickým vyšetrením, opakovaným CT vyšetrením mozgu a angiografickým vyšetrením mozgového riečiska. Pri pátraní po možnom zdroji embólie bola zistená, pri echokardiografickom transtorakálnom a transezofageálnom vyšetrení, aneuryzma predsieňového septa a otvorené foramen ovale. Obe tieto anomálie sú všeobecne akceptované ako potenciálny zdroj embolizácie. Pravdepodobnosť možnej paradoxnej embolizácie do mozgu bola potvrdená i transezofageálnym vyšetrením s podaním kontrastu, dokázal sa pravo-ľavý skrat pri Valsalvovom manévri. I keď samotný možný zdroj embolizácie sa nepotvrdilo dokázať, u pacienta bol vykonaný katetrizačný uzáver otvoreného foramen ovale Amplatzovým oklúzorom. Následne sa pri hematologickom a genetickom vyšetrení diagnostikoval vrodený trombofilný stav – APC rezistencia a vykonalo sa genealogické vyšetrenie príbuzných, s pozitívnym nálezom. V diskusii autori podávajú prehľad dostupných literárnych údajov na danú tému, poukazujú na súčasný stav poznatkov a rozoberajú možné príčiny a patomechanizmy vzniku ischemickej cievnej mozgovej príhody u pacientov s diagnostikovanou aneuryzmou predsieňového septa, otvoreným foramen ovale resp. s oboma anomáliami vyskytujúcimi sa simultánne.
POTREBY A REALITA ZÁŤAŽOVÝCH SCINTIGRAFIÍ MYOKARDU VO VÝCHODOSLOVENSKOM REGIÓNE Hrbatá E, Gonsorčík J, Palko S, Szakács M, 1Bolčák K, 1Marin I, 1Takács J. IV. interná klinika FNLP, Košice, 1Klinika rádiodiagnostiky a nukleárnej medicíny FNLP, Košice Rádionuklidové zobrazenie myokardu a rádionuklidová ventrikulografia patria k metódam prispievajúcim k diagnostickému a terapeutickému manažmentu kardiovaskulárnych chorôb. Zhodnotením vyšetrení realizovaných v roku 2001 sme chceli posúdiť najčastejšie indikácie a potrebu týchto zobrazovacích metód vo východoslovenskom regióne. Na Klinike rádiodiagnostiky a nukleárnej medicíny v spolupráci s pracoviskom neinvazívnej kardiológie IV. internej kliniky sme počas roku 2001 vykonali 50 záťažových scintigrafií myokardu (26 mužov a 24 žien) využitím rádionuklidu 99M Tc-sestaMIBI. Všetci pacienti absolvovali záťažový test kontinuálnym spôsobom na bežiacom páse. Pozitivita záťažových testov u mužov bola 77 %, u žien 50 %. Tieto výsledky sa zhodujú v počte pozitívnych výsledkov rádionuklidovým vyšetrením. Medzi najčastejšie indikácie patrili detekcia ischémie myokardu (62 %) a určenie veľkosti infarktového ložiska (20 %). Vzhľadom na množstvo realizovaných záťažových scintigrafií myokardu sa domnievame, že využitie rádionuklidových zobrazovacích metód je nedostatočné. Týka sa to predovšetkým využitia rádionuklidovej ventrikulografie s cieľom zobrazenia funkcie srdca, rádionuklidového zobrazenia myokardu na posúdenie viability myokardu a detekcie ischémie myokardu u chronicky deformovaných EKG (BĽTR, WPW, kardiostimulátor).
VPLYV CHRONICKEJ CHLAMYDIÁLNEJ INFEKCIE S NEŠPECIFICKÝM ZÁPALOM NA KARDIOVASKULÁRNE KOMPLIKÁCIE PRI AKÚTNOM INFARKTE MYOKARDU Jaber AJ, Murín J, 1Hricák V, 1Tomašovič B, Kiňová S, Kozlíková K, Ghanem W, Radman A. I. interná klinika, FN, LF UK, Bratislava, 1SÚSCH, Bratislava Je známe, že lokálny a systémový zápalový proces hrá dôležitú úlohu pri tvorbe a vývoji aterosklerotických lézií a v patofyziológii akútnych koronárnych syndrómov. Pre túto hypotézu svedčia nálezy zvýšených parametrov „zápalovej“ reakcie jednak v postihnutých cievach, ale i v krvi chorých na aterosklerózu. Známe rizikové faktory nie celkom uspokojivo vysvetľujú epidemiologické kardiovaskulárne skutočnosti a rôzne prejavy koronárnych srdcových ochorení. Je veľmi pravdepodobné, že rizikovým faktorom je aj Chlamydia pneumoniae, na čo sa usudzuje na základe hodnotenia séroepidemiológie, vyšetrovania aterosklerotických plakov, nielen u ľudí ale i u zvieracích modelov s chlamydiálnou infekciou. Na základe retrospektívneho a prospektívneho hodnotenia chorobopisov autori analyzovali výskyt kardiovaskulárnych komplikácií u 83 pacientov s akútnym infarktom myokardu (AIM), z ktorých 51 pacientov (31 mužov a 20 žien, priemerný vek 64,4 ± 3,4 rokov) malo prítomný nešpecifický zápal aj chlamydiálnu infekciu a 32 pacientov (24 mužov a 8 žien, priemerný vek 64,7 ± 3,6 rokov) malo síce prítomnú chlamydiálnu infekciu, ale pacienti nevykazovali prítomnosť nešpecifického zápalu. Títo pacienti boli zo súboru všetkých hospitalizovaných pacientov v priebehu rokov 1998 – 2001. Pri diagnostike AIM sme postupovali podľa kritérií WHO a potrebná bola prítomnosť aspoň dvoch z troch kritérií: anamnéza dlhotrvajúcej (vyše 20 min) stenokardie, elektrokardiografické zmeny charakteristické pre ischémiu a/alebo nekrózu a vzostup myokardiálnych enzýmov v sére. Nešpecifická zápalová aktivita bola u pacienta prítomná (t. j. pozitívna), ak sme zistili nasledovné laboratórne parametre: C-reaktívny proteín > 5 mg/l stanovovaný podľa radiálnej imunodifúznej metódy, fibrinogén > 4 mg/l stanovovaný koagulačnou metódou podľa Clausa, leukocyty > 9,6.103/µl, leukocyty sa počítali automaticky v Coulterovej komore, lymfocyty > 3,4.103/µl, sedimentácia erytrocytov > 20 mm/h. Aktivita bola hodnotená ako pozitívna ak boli všetky parametre zvýšené. Prítomnosť chronickej infekcie chlamýdiou pneumoniae sme zisťovali kvalitatívne pomocou pozitivity protilátky (IgG) v sére, a to mikroimunofluorescenčnou metódou (pomocou setu fy. Labsystems). Výskyt sprievodných rizikových faktorov (obezita, fajčenie, diabetes, hyperlipidémia a hypertenzia) je vyšší v skupine pacientov s chlamydiálnou infekciou a so súčasným zápalom, než v podskupine pacientov s chlamydiálnou infekciou bez zápalu, avšak rozdiel nie je štatisticky významný. Výskyt kardiovaskulárnych príhod bol vyšší v podskupine pacientov s chlamydiálnou infekciou a so súčasným zápalom v porovnaní s podskupinou pacientov s chlamydiálnou infekciou bez zápalu. V prípade reinfarktu myokardu, NCMP, úmrtia a arytmie bol rozdiel štatisticky významný, kým v prípade výskytu srdcového zlyhania a kardiogénneho šoku bol rozdiel nevýznamný. Pacientov s AIM s chlamydiálnou infekciou a súčasne nešpecifickým zápalom bolo potrebné častejšie liečiť kombinovanou (t. j. intenzívnejšou) terapiou, trombolytickou liečbou, pomocou PTCA a operáciou koronárnych ciev v porovnaní s pacientmi s chlamydiálnou infekciou ale bez zápalu. Predpokladáme teda, že nielen jednotlivé rizikové faktory, ale aj pôsobenie nešpecifického zápalu a chlamydiálnej infekcie prispievajú k zvýšenému počtu kardiovaskulárnych postinfarktových komplikácií. Je preto možné uvažovať i o liečebnom prístupe s eradikáciou infekcie a potlačením zápalovej reakcie.
ÚSKALIA DIAGNOSTIKY PERIOPERAČNÉHO INFARKTU MYOKARDU – ANALÝZA JEDNOROČNÉHO MATERIÁLU NA KARDIOCHIRURGICKOM ODDELENÍ Jevčáková J, Macháčová Z, Hulman M, Studenčan M. Kardiocentrum, FNsP, Košice Úvod: Klinická, elektrokardiografická a biochemická diagnostika perioperačného infarktu myokardu (PIM) má svoje špecifiká a úskalia. Rôzne kardiochirurgické pracoviská sa líšia metodikami operačných postupov, pooperačným sledovaním, ale i rôznym biochemickým a laboratórnym zázemím. Diagnostické skúsenosti z jednotlivých pracovísk nie je možné mechanicky prenášať na iné pracoviská. Cieľ: Urobiť dôslednú analýzu perioperačných priebehov a diagnostiky PIM, určiť jednoznačné kritériá jeho diagnostiky na pracovisku a obmedziť značný subjektivizmus pri jeho posudzovaní. Metodika: V práci autori analyzujú súbor 396 pacientov operovaných v rozmedzí jedného roka. Aktuálne literárne odporúčania pre diagnostiku PIM boli konfrontované s retrospektívnou analýzou vlastných perioperačných údajov spracovaných vo forme tabuliek na špeciálnych formulároch. Spracované boli EKG parametre, zmeny v kinetike a funkcii ľavej komory, hodnotené echokardiograficky a biochemické markery nekrózy myokardu. Výsledky a záver: Vo výsledkoch je analyzovaný výskyt PIM a jeho komplikácií. Autori odporúčaili klinické, elektrokariografické a biochemické kritériá pre diagnostiku PIM na vlastnom pracovisku. Súčasťou je aj návrh preventívnych opatrení na zníženie výskytu PIM a zlepšenie perioperačnej ochrany myokardu.
MOŽNOSTI REVASKULARIZÁCIE CHORÝCH PO INFARKTE MYOKARDU SO ZÁVAŽNOU DYSFUNKCIOU ĽAVEJ KOMORY Juhás S, Novotný R, Jevčáková J, Studenčan M, Kaplan J. Kariocentrum, Kardiologické oddelenie, Košice Cieľom štúdie bolo zistiť, koľkým chorým po infarkte myokardu (IM) so závažnou dysfunkciou ľavej komory (ejekčná frakcia Ł 30 %), sme mohli poskytnúť transkatétrovú alebo chirurgickú revaskularizáciu. Počas rokov 1999 – 2001 medzi 2 216 koronarograficky vyšetrenými na našom pracovisku, bolo 64 (49 mužov a 15 žien s priemerným vekom 60,1 ± 7,4 roka) s prekonaným IM a závažnou dysfunkciou ľavej komory (ĽK). Z týchto chorých bolo 35 (55 %) obéznych, 44 (69 %) fajčiarov, 50 (78 %) hypertonikov, 26 (41 %) diabetikov a 44 (69 %) malo hyperlipoproteinémiu. Výsledky koronárnej angiografie ukázali významné zúženie hlavného kmeňa ľavej vencovej tepny (stenóza > 50 %) u 16 (25 %) chorých – jeden mal kompletný uzáver, trojcievne postihnutie (stenóza > 70 %) malo 41 (64 %) chorých, dvojcievne 13 (20 %) a jednocievne 7 (11 %) chorých. Priemerná ejekčná frakcia (EF) bola 25,52 ± 4,68 % (rozptyl 12 – 30 %), aneuryzma ĽK sa vyskytla u 22 (34 %) chorých a trombus v ĽK bol v 11 (17 %) prípadoch. Väčšina chorých 59 (92 %) mala Q IM, iba 5 (8 %) prekonali non-Q IM, 42 (66 %) mali predný IM, 8 (12 %) diafragmový a u 14 (22 %) bol IM v inej lokalizácii. Podľa funkčnej klasifikácie NYHA v I. skupine nebol žiadny pacient, v II. skupine bolo 12 (19 %) pacientov, v III. skupine 42 (66 %) a v IV. skupine 10 (16 %) pacientov. Malígne arytmie (komorovú tachykardiu, komorovú fibriláciu) mali 4 (6 %) chorí a iba 7 (11 %) bolo liečených trombolýzou. Perkutánnu koronárnu angioplastiku sme urobili 7 (11 %) chorým, operáciu aortokoronárnym by-passom 18 (28 %), pričom 11 (17 %) z nich bolo operovaných bez použitia mimotelového obehu. Záver: Závažná dysfunkcia ĽK po IM bola u našich chorých prítomná so súčasnou kumuláciou rizikových faktorov koronárnej choroby srdca a s trojcievnym koronárnym postihnutím (štvrtina z nich mala významnú stenózu hlavného kmeňa). Viac než polovica bola po prednom IM a iba malá časť bola liečená trombolýzou. Napriek tomu 40 % našich chorých prospela transkatétrová alebo kardiochirurgická revaskularizácia, ktorá zlepšila ich funkčný stav a kvalitu života.
PULMONARY ARTERY THROMBOSIS IN TWO CHILDREN Jurko A, Jurko A jr, Farská Z, Sparcová A. Department of Pediatrics, MFN, JMF, Comenius University, Martin Background: Childhood pulmonary embolism (PE) is a rare but serious condition marked by hypoxemia, shock, right-sided heart failure, and significant risk for fatality. Recommended treatment options include surgical embolectomy, anticoagulation, and thrombolysis. Results: This report describes the successful use of anticoagulant agent to treat pulmonary thrombosis in a two adolescents with severe hemodynamic compromise. Diagnosis of pulmonary thrombosis and monitoring its treatment were successfully achieved by echocerdiography and perfusion scintigraphy. Treatment with an anticoagulant agents was followed by complete resolution. Pulmonary perfusion scintigraphy performed subsequently revealed no evidence of pulmonary embolism. Conclusion: This report describes two adolescents with pulmonary thrombosis and resultant right heart failure from right ventricular pressure and volume overload. Successful treatment of pulmonary thrombosis with anticoagulant and antiagregant agents resulted in resolution of right heart abnormalities and complete resolution of thrombosis.
EFFECTIVITY OF BISOPROLOL TREATMENT IN CHILDREN WITH HYPERKINETIC HEART SYNDROME Jurko A, Jurko A jr, Farská Z, Sparcová A. Department of Pediatrics, MFN, JMF, Comenius University, Martin, Slovakia Background: Authors evaluate the use of Bisoprolol in 72 children, aged 1 mo to 18 years. That study was performed in children with symptomatology of criteria for essential circulatory hyperkinesis. Methods: The study included 51 children with various forms of arrhytmias, 21 patients with essentiale form of hypertension. The patients were investigated by noninvasive methods at rest at baseline and following 24 hours and 6 weeks treatment. The diagnosis was documented on electrocardiograms and echocardiographic analysis in each case and confirmed by Holter studies in some children with cardiac arrhytmias and 24 hr blood pressure monitoring in some children with systemic hypertension. The effective dose of Bisoprolol ranged between 0.05 mg and 0.1 mg/kg/day. Results: The Bisoprolol treated patients responded favourable as expressed by improved electrocardiographic and hemodynamic parameters. Bisoprolol decreased heart rate to a significant extent. The reduction in heart rate during the treatment with Bisoprolol was 23 beats/min. The reduction of systolic blood pressure was 23 mmHg and reduction of diastolic blood pressure was 14 mmHg. Bisoprolol produced a significant lowering of the cardiac output, enddiastolic volume, stroke volume and the mean systolic ejection rate, thus indicating a general decrease in contractility. In both groups of our patients with symptomatology of overactive heart, Bisoprolol considerably reduced the heart work. Conclusion: Results show that in many children with systemic hypertension fulfilled criteria on hyperkinetic syndrome, high blood pressure and hyperkinesis can be controlled on a Beta/blocker alone. In patients with prolapse mitral valve which are associated with various forms of tachyarrhytmias, Bisoprolol had a beneficial effect on cardiac arrhytmias and on hyperkinetic syndrome.
THE CRITICAL CONGENITAL HEART DISEASE IN OUR HOSPITAL Jurko A, Jurko A jr, Meško D, Hudecová J, Zibolen M. Department of Pediatrics, Jessenius Medical School, Faculty Hospital, Martin Background: Centralization of specialized care is necessary for some complicated cases in order to improve survival rates and quality of life for the patients. Aim of study: Our purpose was to evaluate taking care of newborn infants with critical congenital heart disease in our hospital. Materials and methods: Twenty three of newborn infants with congenital heart defects were prospectively documented and evaluated during a 3-year period from january 1998 to december 2000. Results: From all twenty three admitted newborn infants fifteen (65 %) were transferred from local smaller general hospitals and eight (35 %) were born in Martin Faculty Hospital. Incidence of high risk newborn infants with congenital heart defects was 2.3/1000 live – born infants. Newborn infants were born mostly in the spring and autumn months, probably due to a higher occurence of viral infections during the first three months of pregnancy. From the total number of 23 newborns critical heart disease was manifested after birth: in 18 within the first day, in 3 within 7 days and in 2 newborns with PDA after 14 days. 20 newborn infants (87 %) were transported to the Children cardiocenter by ambulance, 1 by helicopter and 2 newborns were in really serious clinical state and that is why the transsport was impossible. In 19 (83 %) cases preliminary our diagnosis was identical with diagnosis stated by national cardiac center, in 3 cases (13 %) was almost identical and in 1 case (4 %) diagnosis was completely different. From the total number of 21 newborns with high risk newborn infants with congenital heart defects transported to the national cardiac center in 6 (30 %) the urgent operation was realized and in 9 (43 %) the planned operation was done, another 2 newborns died just before operation, and in 2 (9 %) cases the operation was contraindicated. Conclusion: Authors refer on importance for a determination of exact diagnosis before a long distance transport. Development of national and regional guidelines and quality assurance programs, as well as development of regional transport teams may further increase the changes for healthy survival in newborn infants with cardiac malformations.
Kardiálne kalcifikácie ako nezávislý prediktor zvýšenej mortality u pacientov so srdcovým zlyhaním: 29-mesačné sledovanie Kamenský G, Piknová E, 1Šidlo R , 2Polák E, 3Ondruš I. Oddelenie neinvazívnej kardiovaskulárnej diagnostiky, Fakultná nemocnica Ružinov, Bratislava, 1Fakulta ekonomickej informatiky, Ekonomická univerzita, Oddelenie štatistiky, Bratislava, 2Interné oddelenie 1, 3Interné oddelenie 2, Fakultná nemocnica Ružinov, Bratislava Pozadie problému: Mnohopočetné kalciové depozity v mitrálnom prstenci, na aortálnej chlopni alebo na aortálnom koreni sa všeobecne považujú za markery závažnosti koronárnej choroby srdca. V súčasnosti však neexistujú údaje, ktoré by hodnotili vplyv prítomnosti týchto nálezov na morbiditu a mortalitu u pacientov so srdcovým zlyhaním v dlhodobom prospektívnom sledovaní. Metódy: Od januára 1996 do januára 2001 sme prospektívne sledovali 523 konzekutívnych pacientov (223 mužov, 300 žien, priemerný vek 72 ± 10 rokov), hospitalizovaných na internom oddelení pre príznaky srdcového zlyhávania (NYHA II – IV). Na testovanie vplyvu prítomnosti kalcifikácií na aortálnych chlopniach (KAC), aortálnom koreni (KAK) a na mitrálnom prstenci (MAC) hodnotených echokardiograficky a 29-mesačnou morbiditou a mortalitou sme vykonali univariačné a multivariačné regresné analýzy. Výsledky: Najčastejšie etiológie SZ: HTN (74 %), diabetes mellitus (46 %), NCMP (10 %), dilatačná KMP (3 %) a iné príčiny (20 %). Samostatné KAC (1-C) sme zistili v 203 prípadoch (39 %), KAK (1-C) v 158 prípadoch (30 %) a MAC (1-C) v 189 prípadoch (36 %). Súčasný nález KAC + KAK (2-C) sme zistili v 238 prípadoch (46 %) a súčasný nález KAC + KAK + MAC (3-C) v 311 prípadoch (59 %). Žiadne kalciové depozity (0-C) sme zistili v 212 prípadoch (40 %). Priemerná doba sledovania bola 28,6 ± 16,3 mesiacov. Pacienti s nálezom 1-C, 2-C a 3-C boli signifikantne starší ako tí bez kalcifikácií (0-C) (p = 0,001). Počas sledovania exitovalo 47 (9 %) pacientov zo skupiny 0-C v porovnaní s celkovým počtom 165 (32 %) pacientov v skupine 1-C, 2-C a 3-C (p = 0,001). 8 (1,5 %) pacientov v skupine 0-C malo NCMP oproti 21 pacientom (4 %) zo skupiny 1-C, 2-C a 3-C (p = 0,01). Použitím Kaplan-Meierovej krivky prežívania sme zistili 19 % zvýšenie celkovej mortality v skupine 3-C v porovnaní so skupinou 0-C počas 29-mesačného sledovania (log rank 47,3, p = 0,001). Adjustovaná multivariačná Coxová regresná analýza ukázala, že vek (OR 1,05, p = 0,0001, 95 % CI 1,03 – 1,07), 1-C (OR 1,7, p = 0,01, 95 % CI 1,15 – 2,56), 2-C (OR 1,6, p = 0,05, 95 % CI 1,03 – 2,32) a 3-C (OR 2,2, p = 0,0001, 95 % CI 1,40 – 3,45) sú jedinými nezávislými prediktormi zvýšenej mortality. Záver: Prítomnosť početných kalciových depozít v srdci predstavuje silný nezávislý prediktor zvýšenej celkovej mortality u pacientov so srdcovým zlyhaním. Identifikuje podskupinu pacientov so SZ, ktorí majú o 19 % vyššiu mortalitu, ktorá je nezávislá od všetkých ostatných rizikových parametrov.
Perzistencia trombu v ľavej predsieni detegovaná pomocou TEE ako nezávislý prediktor zvýšenej mortality a morbidity v dvojročnom sledovaní Kamenský G, Piknová E, 1Šidlo R. Oddelenie neinvazívnej kardiovaskulárnej diagnostiky, Fakultná nemocnica Ružinov, Bratislava, 1Fakulta ekonomickej informatiky, Ekonomická univerzita, Oddelenie štatistiky, Bratislava Pozadie problému: Prítomnosť trombu v ľavej predsieni súvisí so zvýšeným rizikom tromboembolických príhod. Prognóza pacientov, u ktorých nedôjde k rozpusteniu trombov v dlhodobom sledovaní nie je známa. Metódy a výsledky: Počas obdobia rokov 1996 – 2000 sme celkovo vykonali 525 TEE vyšetrení. Trombus v ľavej predsieni alebo v jeho ušku sme detegovali v 40 prípadoch (7,6 %). Zo sledovania sa stratili celkovo 4 pacienti. Celkovo sme teda sledovali po dobu 29,1 ± 17,4 mesiacov 36 pacientov (16 mužov, 20 žien, priemerného veku 69,7 ± 9,3 mesiacov). 8 pacientov malo paroxyzmálnu a 28 chronickú fibriláciu predsiení. 27 pacientov bolo hospitalizovaných a 9 ambulantne vyšetrených. Tromby boli mobilné v 15 prípadoch (41,6 %), v 29 prípadoch boli lokalizované v ušku ĽP (80,5 %) a v 7 prípadoch (19,5 %) v tele ĽP. Priemerná veľkosť trombu v ľavej predsieni bola 2,3 ± 1,8 cm a priemerná veľkosť ĽP bola 5,7 ± 1,4 cm. 30 (83 %) pacientov malo okrem štandardnej liečby antikoagulačnú terapiu. 5 (14 %) pacientov užívalo anopyrín a 1 (3 %) nemal žiadnu dlhodobú antikoagulačnú liečbu pre kontraindikácie. Trombus sa rozpustil v 18 prípadoch (50 %) a pretrvával v ostatných 18 prípadoch (v 12 prípadoch napriek adekvátnej dlhodobej antikoagulačnej liečbe). Počas sledovania exitovalo 18 pacientov (50 %), 9 bolo hospitalizovaných pre NCMP alebo periférnu embolickú príhodu (25 %). Coxova multivariačná regresná analýza identifikovala perzistenciu trombu v ĽP (OR 5,1, p = 0,003) a mobilný trombus (OR 2,5, p = 0,005) ako nezávislé prediktory zvýšenej mortality. Perzistencia trombu v ĽP (OR 28,6, p = 0,023) a anamnéza embolizácie (OR 5,2, p = 0,002) boli identifikované ako nezávislé prediktory následnej tromboembolickej príhody. Záver: Pacienti s perzistenciou trombu v ĽP predstavujú vysokorizikovú skupinu s vysokou mortalitou a morbiditou počas dvojročného sledovania. Dôsledná a systematická antikoagulačná terapia je indikovaná dlhodobo.
DIAGNÓZA A CHIRURGICKÁ LIEČBA PARCIÁLNEJ FORMY DEFEKTU ÁTRIOVENTRIKULÁRNEHO SEPTA V ŠIESTOM DECÉNIU Kanáliková K, Fischer V. SÚSCH, Bratislava Parciálna forma defektu átrioventrikulárneho septa (AVD) zahrňuje defekt predsieňového septa typu ostium primum a „ráštep“ predného cípu mitrálnej chlopne, ktorý má za následok insuficienciu chlopne (MI). Včasná mortalita a perioperačná morbidita (po primárnej korekcii) tejto vrodenej chyby je po 40. roku života vyššia ako u mladších jedincov. Pacienti: Traja muži a jedna žena s priemerným vekom 57 rokov (54 – 62) s parciálnou formou AVD operovaní na Klinike srdcovej chirurgie SÚSCH Bratislava (1997 – 2001). Predoperačný klinický stav pacientov: (NYHA) 2,7 (2 – 4). TEE vyšetrením sme zaznamenali MI II. – IV. stupňa (pri ráštepe predného cípu chlopne), trikuspidálnu insuficienciu I. – III. stupňa, veľkosť defektu: 1,5 – 2,5 cm. Nezaznamenali sme „chirurgické“ stenózy koronárnych artérií, stredný tlak v pľúcnom riečisku bol 25 – 40 mmHg. Pacienti mali chronické poruchy rytmu. Chirurgická liečba: Pacientom sme korigovali defekt (ostium primum) perikardiálnou záplatou. V dvoch prípadoch anatomický obraz vyžadoval náhradu chlopne umelou protézou (v oblasti ľavostranného átrioventrikulárneho ústia). Dvaja mali sutúru ráštepu predného cípu v mitrálnej pozícii, z nich jeden plastiku anulu trikuspidálnej chlopne. Výsledky: Nezaznamenali sme včasné a neskoré úmrtie. V jednom prípade pooperačný priebeh bol komplikovaný obrazom protetickej infekčnej endokarditídy a rok po primárnej operácii sme realizovali renáhradu chlopne. Pri pooperačnej kontrole (1 – 4 roky) sme zaznamenali dobrú funkciu protézy po náhrade a renáhrade chlopne. Pacienti po sutúre predného cípu mitrálnej chlopne mali nezávažnú MI. Pokles NYHA z 2,7 na 1,7. Poruchy rytmu pretrvávali. Záver: Koexistujúca mitrálna insuficiencia pri AVD zvýrazňuje ľavo-pravý skrat medzi predsiaňami. Výsledky primárnej chirurgickej korekcie tejto vrodenej chyby srdca našich pacientov hovorí o potrebe operačného výkonu i v šiestom decéniu (ak nie sú známky závažnej fixovanej pľúcnej hypertenzie).
DIAGNÓZA A LIEČBA DOSPELÝCH PACIENTOV S KARDIÁLNOU DEKOMPENZÁCIOU PO KOREKCII FALLOTOVEJ TETRALÓGIE Kanáliková K, Fischer V, 1Špatenka J, Glonek I, Šimková I. SÚSCH, Bratislava, 1Chirurgické a transplantačné oddelenie Praha – Motol, Česká republika Intrakardiálna reparačná korekcia Fallotovej tetralógie (FT) sa realizuje 40 rokov, čo má za následok, že v priebehu posledných desaťročí pribúda pacientov vyžadujúcich reoperáciu. Cieľom práce je poukázať na klinický a laboratórny obraz dospelých pacientov s FT po „kompletnej“ korekcii a indikácie k reoperačnému výkonu. Pacienti: V priebehu rokov 2000 – 2002 sme na Klinike srdcovej chirurgie SÚSCH Bratislava realizovali reoperáciu troch pacientiek s FT 10 – 29 rokov po kompletnej korekcii chyby. Pacientky boli vo veku 28, 42 a 43 rokov, mali reziduálny defekt komorového septa (DKS), pulmonálnu a trikuspidálnu insuficienciu, známky kardiálnej dekompenzácie (NYHA III – IV) a závažné poruchy rytmu. V jednom prípade pacientka podstúpila druhú reoperáciu. Najstaršia mala kardiálnu kachexiu a výrazne zníženú funkciu pravej komory. Pôvodne bola indikovaná na transplantáciu srdca. Operačné výkony: DKS sme korigovali záplatou (dve pacientky), u pacientky po reoperácii sme vzkľadom ku kalcifikátom v oblasti septa defekt uzavreli použitím Amplatzovho okludera (pod kontrolou zraku na operačnom stole). Pulmonálnu insuficienciu sme riešili náhradou chlopne (v dvoch prípadoch allotransplantátom, v jednom bioprotézou). Regurgitáciu na trikuspidálnom ústí sme korigovali anulárnou plastikou (De Vega). Výsledky: V dvoch prípadoch sme po reoperácii zaznamenali zlepšenie klinického stavu (NYHA I – II), dobrú funkciu allotransplantátu i bioprotézy a adekvátnu korekciu redefektu komorového septa. Najstaršia pacientka s kardiálnou kachexiou exitovala v dôsledku zlyhania nefunkčnej pravej komory. Záver: Starostlivosť o dospelých pacientov po korekcii FT a timing indikácie k reoperácii vyžaduje zabezpečenie individuálneho kardiologického a chirurgického manažmentu.
PTCA VERSUS DIREKTNÝ STENT – EKONOMICKÉ ASPEKTY Kaplan J, Jesenský T, Studenčan M, Prexta E. Kardiocentrum, Kardiologické oddelenie, FNsP, Košice Úvod: Direktné stentovanie koronárnych tepien znižuje spotrebu kontrastnej látky, RTG záťaž pacienta aj vyšetrujúceho, skracuje čas procedúry. Ďalšou výhodou direktného stentovania oproti štandardnej PTCA je cca 30 %-né zníženie výskytu restenózy. Autori sa pokúšajú odpovedať na otázku, aký by bol ekonomický dopad direktnej implantácie stentu u každého pacienta, kde to anatomické pomery na koronárnych artériách umožňovali. Súbor a metodika: Autori retrospektívne analyzujú súbor 190 konzekutívnych pacientov, u ktorých bola vykonaná intervencia na koronárnych artériách v období jedného roka (od 1. mája 2001 do 30. apríla 2002). Súbor bol rozdelený na štyri podskupiny: 1. Pacienti, ktorí podstúpili štandardnú PTCA (n = 72, t. j. 59 %). 2. Pacienti s PTCA a následnou implantáciou stentu (n = 50, t. j. 41 %). 3. Direktné stentovanie. 4. Neúspešný pokus o intervenciu. Predmetom analýzy boli pacienti v skupine 1. a 2. (n = 122). Výsledky: Na základe prehodnotenia koronarogramov vyplýva, že až u 83 pacientov (68 %) by bola možná direktná implantácia koronárneho stentu. Pri analýze sa brala do úvahy možnosť 10 %-nej chyby (pacienti, u ktorých by bolo direktné stentovanie neúspešné napriek priaznivým anatomickým pomerom). Uvedené skutočnosti autori podrobili ekonomickej analýze. Záver: Použitie direktného stentovania u všetkých pacientov, kde to anatomické pomery umožňujú, nezvyšujú celkové ekonomické náklady na intervenčný program.
THE EFFECT OF HEAD-UP TILTING ON VENTRICULAR REPOLARIZATION Kellerová E, Regecová V, Andrásyová D, Tonkovič M. Institute of Normal and Pathological Physiology, Slovak Academy of Sciences, Bratislava The aim of the study was to investigate whether the increased sympathetic outflow to the heart, provoked in the course the reaction to head-up tilt by unloading of the cardiac and arterial machanoreceptors, was reflected also in modulation of the ventricular repolarization. Methods: 33 subjects (median of age 1,6 y.) were investigated in the supine position and in the 1st, 3rd and 6th minutes after 60° head-up tilt. Simultaneously with BP, the R-R intervals, maximal spatial repolarization vector (sTmax) and spatial angle between integral QRS and STT vectors (A) from PC ECG (Cardiag METE, Prague) records in Frank lead system, and the peak-to-trough amplitude (AMPL) of the corresponding isointegral QRST surface maps were evaluated. Results and conclusions: As expected the head-up tilt provoked significant shortening of R-R intervals by 21 %, increase of diastolic BP by 18 %, a reduction in pressure by 30 % and a small insignificant decline of systolic BP. These hemodynamic effects were accompanied by changes of repolarization parameters typical for an increased sympathetic drive of the ventricular myocardium: significant diminution of sTmax by 27 % and of AMPL by 25 % and an increase of QRS-T angle by 57 %. Maximal effect was reached in the 3rd min, whereby up to ľ of it was accomplished in the 1st min of the tilt. Qualitative and quantitative differences in correlation between investigated parameters indicate, that in the course of the response, there is not a uniform change in all of its components, and that in the 6th min a new equilibrium is reached. Supported by the grant VEGA 2/7234/20.
ANALÝZA ECHOKARDIOGRAFICKÝCH A ELEKTROFYZIOLOGICKÝCH UKAZOVATEĽOV U PACIENTOV SO SYNKOPOU A POZITÍVNYM TESTOM NA NAKLONENEJ ROVINE Kočišová Z, Stančák B, Mišíková S, Komanová E, Bodnár J, Pella J. III. interná klinika FN L. Pasteura, Košice Test na naklonenej rovine je akceptovanou diferenciálne diagnostickou metódou na verifikovanie neurokardiogénnej synkopy. V literatúre je málo údajov o elektrofyziologických a echokardiografických charakteristikách pacientov s anamnézou synkopy a rozdielnymi reakciami na tento test. Do súboru sme zahrnuli 71 pacientov, z toho 37 žien a 34 mužov s priemerným vekom 44 ± 20 rokov, u ktorých bol vykonaný test na naklonenej rovine z dôvodu synkopy. Vykonali sme analýzu morfometrických a funkčných ukazovateľov získaných echokardiografickým vyšetrením, pričom sme v skupine s pozitívnym testom zistili významne lepšiu systolickú funkciu ľavej komory (ĽK) (ejekčná frakcia 66 ± 8 vs. 54 ± 13 %, p < 0,01), menší endsystolický rozmer ĽK (29 ± 6 vs. 38 ± 15 mm, p < 0,05) a menší diameter ľavej predsiene (33 ± 7 vs. 39 ± 11 mm, p < 0,05) oproti pacientom s negatívnym testom. Pri analýze nálezov cezpažerákovej stimulácie predsiení zisťujeme sínusovú bradykardiu bazálne (59 ± 7 vs. 70 ± 11 min.-1, p < 0,01) a predĺžené zostavovacie doby sinoatriálneho uzla (1355 ± 181 vs. 1083 ± 181 ms, p < 0,005) v skupine s pozitívnym testom na naklonenej rovine. Vodivosť atrioventrikulárnym uzlom sa významne nelíšila. Podskupiny pacientov s pozitívnym a negatívnym testom na naklonenej rovine neboli z hľadiska veku štatisticky odlišné. Získené dáta ukazujú, že u pacientov so zníženou systolickou funkciou ĽK je pravdepodobnosť pozitivity testu na naklonenej rovine a teda prítomnosti neurokardiogénnej príčiny synkopy nižšia. Zisťujeme súvislosť sínusovej bradykarie a predĺžených zostavovacích dôb sinoatriálneho uzla u pacientov s pozitívnym testom na naklonenej rovine. Získané výsledky môžu prispieť k upresneniu indikácie a interpretácie testu na naklonenej rovine.
FIBRILACE SÍNÍ – SLEDOVÁNÍ EFEKTIVITY TERAPIE NA ÚROVNI INTERNÍHO ODDĚLENÍ OKRESNÍ NEMOCNICE Kolek M, Mrózek V. Interní oddělení, Nemocnice Frýdek – Místek, Česká republika Cíl práce: V období od 3/2001 do 3/2002 jsme evidovali a sledovali účinnost terapie nemocných, kteří byli hospitalizováni na našem oddělení pro diagnózu fibrilace síní (FS) v rozmezí od 3. do 10. měsíce roku 2001. Soubor a metodika: Doba sledování činila 5 – 13 měsíců. Jednalo se o 97 nemocných, zastoupení mužů (44, t. j. 45,4 %) a žen (53, t. j. 54,6 %) bylo vcelku rovnoměrné. V průbehu výše uvedeného období byli léčeni pro celkem 119 případů FS, od 1 do 4 případů na 1 nemocného. Průměrný věk ve skupině činil 69,9 let, od 46 do 92 let. Ženy byly statisticky významně starší (72,3 vs. 66,9 let, p < 0,001). Z celkového počtu případů bylo hospitalizováno 52 (43,7 %) nemocných pro recentní FS, 50 (42 %) pro recidivu FS a 17 (14,3 %) s chronickou FS. U 88,7 % nemocných bylo provedeno vyšetření transtorakální echokardiografií. Byl zjištěn statisticky významný rozdíl velikosti levé síně u recentní FS (42 mm) a recidivy FS (41,3 mm) na straně jedné a u chronické FS (46,6 mm) na straně druhé (p < 0,05). Nelišila se velikost levé síně mezi muži a ženami. Rozdíly v EF levé komory u jednotlivých typů FS ani mezi muži a ženami nebyly statisticky významné. Po verzi sinus. rytmus (spontánní, farmakologické nebo elektrické) byli nemocní ve 2 případech (2,2 %) ponecháni bez léčby ovlivňující srdeční rytmus, ve 14 případech (15,4 %) na bradykardující medikaci beta-blokátorem, kalciovými blokátory typu verapamilu a diltiazemu nebo digoxinem, ve 47 případech (51,7 %) byli léčeni propafenonem a v 28 případech (30,8 %) amiodaronem. Recidiva FS byla diagnostikována poslechově nebo palpací u obvodního lékaře, dále pomocí standardního EKG nebo arytmického Holtera. Zjišťovali jsme výskyt recidivy v celém sledovaném období a za 1 a 5 měsíců po nastolení sinus. rytmu. Výsledky: K recidivě FS v průběhu 5 – 13 měsíčního sledování došlo v 34 případech (37,4 %). Nebyl zjištěn statisticky významný rozdíl v době do 1. recidivy FS u mužů a žen. Amiodaron byl účinnější v udržení sinus. rytmu než propafenon (25 % vs. 44,7 % recidiv FS), rozdíl ale nebyl statisticky významný. Po 1 a 5 měsících byl amiodaron opět účinnější v profylaxi recidiv FS než propafenon. Po 1. měsíci byl rozdíl statisticky významný (3,6 % vs. 21,3 % recidiv FS, p < 0,05), po 5. měsíci nikoli, avšak procento pacientů s přetrvávajícím sinus. rytmem v amiodaronové větvi bylo vyšší, resp. recidiva FS zde byla méně častá (21,4 % vs. 38,3 %, n. s.). Závěr: Jsme si vědomi limitace naší práce především malou velikostí souboru. Amiodaron se podobně jako ve velkých studiích ukázal nejúčinnějším antiarytmikem v profylaxi recidiv FS, i když rozdíl nebyl nebyl statisticky významný. Procento recidiv FS u našich nemocných bylo vyšší ve srovnání s literárními údaji.
INTERVENČNÁ LIEČBA AKÚTNEHO INFARKTU MYOKARDU – ZAHÁJENIE KATETRIZÁCIE POČAS POHOTOVOSTNEJ SLUŽBY A V PRACOVNEJ DOBE Kovář F, Mečiar P, Kurray P. Kariologické oddelenie, NsP F. D. Roosevelta, Banská Bystrica Cieľ: Porovnanie časových intervalov do zahájenia invazívnej diagnostiky a intervenčnej liečby akútneho infarktu myokardu (AIM) počas pracovnej doby (PD) a v pohotovostnej službe (PS). Súbor a metodika: Retrospektívne porovnanie súboru pacientov s AIM liečených primárnou perkutánnou transluminálnou koronárnou angioplastikou (pPTCA) v období od januára 1998 do mája 2001. Hodnotené boli nasledovné časové intervaly: od vzniku AIM do prijatia v nemocnici, od príchodu na urgentný príjem do uloženia na koronárnu JIS, čas potrebný do zahájenia katetrizácie a do spriechodnenia infarktu myokardu prislúchajúcej koronárnej artérie (IKA). Výsledky: V sledovanom období 40 mesiacov podstúpilo pPTCA pre AIM 116 pacientov (79 mužov vo veku 60,7 ± 11,7 rokov a 37 žien vo veku 65,0 ± 10,3 rokov). V PD bolo liečených 74 chorých (64 %) a počas PS 41 pacientov (36 %). Prednemocničné oneskorenie dosahovalo v PD 155 ± 106 minút oproti 154 ± 96 minútam v PS (ns), čas do uloženia na koronárnu JIS predstavoval 15 ± 7 vs. 13 ± 6 minút počas PD oproti PS (ns). Urgentná katetrizácia bola zahájená za 28 ± 18 minút v PD oproti 17 ± 9 minútam počas PS (p < 0,001), doba potrebná na spriechodnenie IKT bola v priemere 25 ± 10 a 23 ± 7 minút v PD a počas PS (ns). Od príchodu do nemocnice bola IKT spriechodnená v PD za 68 ± 23 a v PS za 53 ± 18 minút (p < 0,001). Záver: Urgentná katetrizácia bola zahajovaná počas pohotovostnej služby oproti výkonom v pracovnej dobe skôr, čo bolo následne spojené s rýchlejším spriechodnením IKT od príchodu chorého s AIM do nemocnice.
PREJAV HYPERTENZIE A HYPERTROFIE ĽAVEJ KOMORY NA IZOINTEGRÁLOVÝCH MAPÁCH VLNY P Kozlíková K, 1Murín J, Balázsiová Z, Martinka J, 1Bulas J. Ústav lekárskej fyziky a biofyziky LF UK, Bratislava, 1I. interná klinika FN a LF UK, Bratislava Riziko pre pacienta s hypertenziou (HT) sa výrazne zvyšuje, ak je doprevádzaná hypertrofiou ľavej komory (HĽK). Zaujímali sme sa o to, či má HT a HĽK vplyv na elektrickú činnosť predsiení srdca. Sledovali sme pacientov s HT aj s HĽK (skupina HĽK: 10 mužov – M, 5 žien – Ž, 32 – 72 r). Porovnali sme ich s pacientami s HT bez HĽK (skupina HT: 8 M, 3 Ž, 25 – 68 r) a s kontrolnou skupinou osôb bez kardiovaskulárnych ochorení (skupina K: 14 M, 8 Ž, 20 – 56 r). HĽK bola určená echokardiograficky pomocou indexu hmotnosti ĽK. Elektrickú aktivitu predsiení sme študovali mapovaním elektrického poľa srdca. Analyzovali sme izointegrálové mapy vlny P (IIM P), veľkosti a polohy jej extrémov a výskyt pozitivít a negativít na mapách. Dáta sme porovnávali pomocou analýzy rozptylu. Signifikantné rozdiely (p < 0,05) boli v hodnotách maxím (MAX) IIM P medzi skupinami HĽK a K (HĽK: 3,74 ± 0,92 mV.ms; K: 4,50 ± 1,09 mV.ms). V polohe MAX boli signifikantné rozdiely medzi skupinami HT a K aj HĽK a K. MAX pacientov boli posunuté doľava. Najnižšie boli umiestnené minimá (MIN) skupiny HĽK, vyššie MIN skupiny HT a signifikantne vyššie voči HĽK boli MIN skupiny K, vždy v oblasti pravej klavikuly. Plochy 100 %-nej pozitivity boli najmenšie pre skupinu HĽK (na ľavej prednej stene hrudníka a ľavej časti chrbta) a boli signifikantne vyššie umiestnené aj voči skupine HT aj skupine K. Predpokladáme, že signifikantne znížené hodnoty MAX a ich posun v skupine HĽK voči skupine K, ako aj posun plôch pozitivity odrážajú zväčšenie ľavej predsiene (HT: 3,7 cm; HĽK: 4,3 cm) ako dôsledok zvýšenej hemodynamickej záťaže pri HT, ale najmä pri HĽK.
PŘETRVÁVAJÍCÍ SÍŇOKOMOROVÁ BLOKÁDA PO CHIRURGICKÝCH VÝKONECH NA AORTÁLNÍ CHLOPNI Krausová R, Skalský I, Bytešník J, Pirk J, Kautzner J. Kardiocentrum, IKEM, Praha, Česká republika Pooperační síňokomorová blokáda (AVB) vyžadující trvalou kardiostimulaci (KS) patří mezi možné komplikace kardiochirurgických výkonů. Cílem práce bylo stanovit prevalenci perzistující AVB po chirurgickém řešení aortální vady, analyzovat predisponující faktory a určit optimální načasování implantace KS. Metody: V období od 1. 1. 1997 do 31. 12. 2001 byla v Kardiocentru IKEM provedena náhrada aortální chlopně (samostatný výkon nebo v kombinaci s jiným zákrokem) u 1086 pacientů. Všichni nemocní byli na konci výkonu preventivně zajištěni implantací dočasných epikardiálních elektrod s možností AV sekvenční stimulace. Při přetrvávající AVB a nepohotovém náhradním rytmu byli nemocní indikováni k implantaci KS. Výsledky: Přechodnou pooperační AVB mělo 294 operovaných, pro její přetrvávaní a dependenci na dočasné stimulaci byl implantován KS 38 pacientům, t. j. 3,5 % všech operovaných. Tento soubor tvoří 23 mužů a 15 žen, průměrný věk je 62,9 roku (29 – 82 let). V 18 případech byla provedena samotná náhrada aortální chlopně, 20 pacientů mělo kombinovaný výkon. Průměrný čas mimotělního oběhu a délka založení svorky na aortě se statisticky nelišily u případů, kdy došlo k úpravě pooperační AVB a u pacientů indikovaných k implantaci KS (113 min, resp. 76 min vs 106 min, resp. 73 min). Kompletní AVB při sinusovém rytmu se vyskytla u 30 nemocných, při fibrilaci síní u 8 nemocných. KS byl implantován v průměru za 17 dní po kardiochirurgickém výkonu (rozmezí 6 – 41 dní). Akutní komplikace implantace se nevyskytly u žádného nemocného. Během 29,6 měsíců sledování (1 – 58 měsíců) zemřeli dva nemocní, první do 30 dní, druhý během sledování. Plně dependentních na KS zůstává 25 z 36 žijících nemocných. Dependentní a nedependentní pacienti se nelišili v načasování implantace kardiostimulátoru (19 dní vs 14 dní). Závěry: AVB vyžadující implantaci KS byla zjištěna u 3,5 % nemocných po náhradě aortální chlopně. Dependentní a nedependentní pacienti se neliší v načasovávní implantace.
NEINVAZÍVNA DIAGNOSTIKA SCIMITAROVÉHO SYNDRÓMU MAGNETICKOU REZONANČNOU ANGIOGRAFIOU 1Krč-Turbová Z, 2Bernáthová M, 3Dúbrava J, 1Hruškovič I, 1Furková K. 1Klinika pre deti a dorast A. Getlíka, SPAM, Bratislava, 2Rádiologické oddelenie, 3Oddelenie funkčnej diagnostiky, NsP sv. Cyrila a Metoda, Bratislava Scimitarový syndróm je raritne sa vyskytujúca vrodená chyba pľúc a srdca, charakterizovaná hypopláziou pravých pľúc a ľavo-pravým skratom pri anomálnom vyústení pravých pľúcnych vén do dolnej dutej žily, resp. do vv. hepaticae. Obvyklou diagnostickou metódou voľby je digitálna substrakčná angiografia (DSA). Autori prezentujú kazuistiku 17-ročného asymptomatického pacienta so sugestívnym scimitarovým znakom na RTG snímke hrudníka. Vyšetrenie počítačovou tomografiou nebolo klinicky prínosné. Definitívna diagnóza sa stanovila magnetickou rezonančnou angiografiou (MRA) s použitím izotopu gadolínia. Kazuistika svedčí pre významné postavenie MRA v diagnostike niektorých vrodených srdcových chýb. Za hlavný prínos MRA oproti DSA považujeme v týchto indikáciách neinvazívny diagnostický potenciál.
PROFIL PACIENTA S AKÚTNYM INFARKTOM MYOKARDU NA KORONÁRNEJ JIS BANSKÁ BYSTRICA Kurray P, Mečiar P, Kaliská G, Rybár I. Kardiologické oddelenie, Kariocentrum, NsP F. D. Roosevelta, Banská Bystrica Úvod: V roku 2001 bolo na našej koronárnej JIS hospitalizovaných 221 pacientov s akútnym IM. Autori spätne analyzujú rizikové faktory, priebeh hospitalizácie a terapie týchto pacientov a porovnávajú ich s doporučenými postupmi Európskej kardiologickej spoločnosti. Súbor: 221 pacientov, z toho 172 mužov (78 %), 161 pacientov s eleváciami ST pri prijatí. Spolu 93 pacientov s eleváciami ST bolo odoslaných zo 16 spádových – spolupracujúcich nemocníc. 27 pacientov (12 %) bolo prijatých v kariogénnom šoku. Liečba: Z 221 pacientov bolo 173 (78 %) pacientov urgentne koronarografovaných, primárnu PCI podstúpilo 147 pacientov (z toho 92 % úspešne). V priebehu našej hospitalizácie bolo neskôr skatetrizovaných ďalších 30 pacientov (celkovo 92 % pacientov prijatých s AIM). 15 % pacientov prijatých s akútnym IM bolo primárne indikovaných na CABG a približne 15 % sme ponechali na konzervatívnej liečbe. 91 % pacientov užívalo pri odchode z nemocnice anopyrín, 88 % betablokátor a 77 % ACE inhibítor. Pribeh hospitalizácie: Z 221 pacientov prijatých s akútnym IM sa na EKG vyvinul Q kmit u 78 % pacientov, hospitalizačná mortalita v našom súbore bola 6,3 % (14 pacientov), čo je pokles o polovicu oproti mortalite v trombolytickej ére. Priemerná hodnota ejekčnej frakcie ĽK pred prepustením bola 49 %. Záver: Rozbor súboru 221 pacientov prijatých s akútnym IM na našu koronárnu JIS a porovnanie sledovaných parametrov s európskymi doporučeniami dokazuje výhodnosť urgentnej invazívnej diagnostiky a primárnej PCI, ako aj zhodu v používanej základnej medikamentóznej liečbe. Rezervy nášho pracoviska sú v aplikácii protilátok IIb/IIIa a v používaní balónovej kontrapulzácie pri AIM komplikovaných kardiogénnym šokom.
PROGNOSTICKÝ VÝZNAM HEMODYNAMIKY U PACIENTOV S CHRONICKÝM SRDCOVÝM ZLYHANÍM Lesný P, Goncalvesová E, Fabián J. SÚSCH, Bratislava Úvod: Určenie krátkodobej prognózy pacientov v pokročilých štádiách chronického srdcového zlyhania (CHSZ) je kľúčové pri rozhodnutí o zaradení pacienta do transplantačného programu. Cieľ: Posúdiť vzťah parametrov centrálnej hemodynamiky a prežívania pacientov s CHSZ v nasledujúcich 12 mesiacoch po vyšetrení. Pacienti a metóda: Analyzovali sme prežívanie 117 pacientov (12 žien), ktorí boli odoslaní do SÚSCH ako potenciálni kandidáti na transplantáciu srdca (HTx). Z hodnotenia sme vyradili pacientov, ktorí v sledovanom období podstúpili HTx. Hemodynamické vyšetrenie sme robili vo fáze klinickej stabilizácie, keď sme farmakologickú liečbu považovali za optimálnu. Priemerný vek bol 47 ± 9 rokov. Vo funkčných triedach NYHA II, III, IV bolo 8 %, 80 %, resp. 12 % pacientov. Priemerná ejekčná frakcia ľavej komory bola 20 ± 6 %. Dilatačnú kariomyopatiu malo 60 % a koronárnu chorobu 31 % pacientov. Hodnotili sme tlaky v pravej predsieni (PP), v pľúcnici, v „zaklínení“, srdcový index, transpulmonálny gradient a pľúcnu vaskulárnu rezistenciu (PVR) vo vzťahu k jednoročnému prežitiu. Výsledky: Jednoročné prežívanie bolo 76 %. Exitovalo 28 (24 %) pacientov, z toho 14 na progresiu srdcového zlyhania a 14 náhle. Hodnota tlaku v PP < 10 mmHg a PVR < 4 W.j. boli spojené s lepším jednoročným prežitím (p < 0,03). Signifikantný vzťah medzi ostatnými hemodynamickými parametrami a osudom pacientov sme nezistili. Záver: Hodnota tlaku v PP < 10 mmHg a PVR < 4 W.j. sú hemodynamickými prediktormi lepšej jednoročnej prognózy u pacientov s CHSZ.
THE ALDOSTERONE RECEPTOR BLOCKER PREVENTED HYPERTENSION AND LEFT VENTRICULAR HYPERTROPHY DEVELOPMENT IN NO-DEFICIENT HYPERTENSION Matušková J, Ľupták I, 2Pecháňová O, 1Babál P, 1Štvrtina S, Šimko F. Department of Pathophysiology and 1Department of Pathology, School of Medicine, Comenius University, Bratislava, 2Institute of Physiology, Slovak Academy of Sciences, Bratislava Objective: The aldosterone receptor blocker spironolactone reduces mortality in patients with heart failure. However, the mechanism of this protection is not clear. The aim of the present study was to determine whether spironolactone is able to prevent remodeling of the left ventricle in L-NAME-induced NO-deficient hypertension. Methods: Four groups of Wistar rats were investigated: control, spironolactone, L-NAME and L-NAME + spironolactone. Results: In the L-NAME group, nitric oxide synthase (NOS) activity ws decreased in the left ventricle (LV), kidney and brain. This was associated with the development of hypertension, hypertrophy and increased DNA concentration of the LV. Simultaneous treatment with spironolactone prevented NOS activity decline only in the kidney. Nevertheless, hypertension development was attenuated and hypertrophy development and increased DNA concentration of the LV was substantially reduced by spironolactone treatment. Conclusions: We conclude that blockade of aldosterone receptors by spironolactone prevents remodeling of the left ventricle in NO-deficient hypertension. The support of VEGA grant 1/7529/20 and the Comenius University grants 172/2002/UK and 118/2002/UK is appreciated.
INTERNATIONAL PATTERNS IN THE CARE OF ACUTE MI PATIENTS IN THE OCCLUDED ARTERY TRIAL: CHARASTERISTICS OF 1835 SCREENED PATIENTS. PART II Mečiar P, 1Fridrich V, Kurray P, 1Mizera S, 1Pacak J. Cardiology Department, F. D. Roosevelt Hospital, Banská Bystrica, 1SÚSCH, Bratislava Background: Up to 1/3 stable post-MI patients have an occluded infarct-related artery (IRA). Occluded artery trial (OAT) is an international randomized trial designed to determine if benefit exists in opening the occluded IRA 3 – 28 days post MI in asymptomatic, high-risk patients. As of 4/30, 741 patients were randomized. The purpose of this interim analysis is to define characteristics that correlate with practice differences in the care of acute MI in OAT sites in the US, Canada and other countries. A criterion for selection of an OAT site was the availability of an experienced PCI operator who met rigorous standards. Methodology: In order to define the population of MI patients from which OAT patients are derived, all OAT hospitals are instructed to screen all MI patients for one-month. Data are entered into a screening log, regardless of eligibility for the trial. Results: As of 31. 1. 2002, 1835 MI patients (mean age 64 years) were logged in 53 centers in the US, 20 in Canada, and 30 in other countries. Of these, 69 % were men and 86 % were white. EF was < 50 % in 51 %. ST elevation MI (STEMI) was present in 60 %. Patients with STEMI were younger (63 vs. 66 years, p < 0.0001), more likely to be male (73 % vs 64 %, p = 0.0006) and to have an EF < 50 % (54 % vs 46 %, p = 0.012) compared to non-STEMI patients. Coronary angiography occured more frequently in STEMI patients (82 % vs 68 %, p < 0.0001) and more STEMI patients underwent PCI (56 % vs 38 %, p < 0.0001). In the US, angiography was more likely to be performed in STEMI patients (86 %) than in Canada (79 %) and other countries (77 %) (p = 0.002). Reperfusion strategies were different in STEMI patients with 46 % of US patients undergoing primary PCI compared to 33 % in Canada and 32 % in other countries (p < 0.0001). Thrombolysis was more frequent in non-US sites (52 % in Canada and 49 % in other countries) compared with only 30 % of US patients (p < 0.0001). Conclusions: In hospitals participating in OAT, 60 % of patients presented with STEMI and the majority of these undergo angiography post MI. In hospitals selected to participate in OAT, thrombolysis is still the predominant mode of reperfusion outside the US and primary PCI is the dominant strategy in the US.
JE ABLÁCIA POMALEJ DRÁHY METÓDOU PRVEJ VOĽBY V LIEČBE ATRIOVENTRIKULÁRNEJ NODÁLNEJ REENTRY TACHYKARDIE? Mišíková S, Stančák B, Komanová E, Pella J. III. interná klinika FN L. Pasteura, Košice Atrioventrikulárna (AV) nodálna reentry tachykardia (AVNRT) predstavuje asi 65 % paroxyzmálnych supraventrikulárnych tachykardií (SVT) v dospelej populácii. Príčinou je funkčná dualita AV uzla, ktorý je charakterizovaný oblasťou s rýchlym vedením a dlhou refraktérnou periódou a oblasťou s pomalým vedením s relatívne krátkou refraktérnou periódou, bežne označované ako rýchla a pomalá dráha. Na základe rôznych kombinácií vodivosti týmito dráhami počas SVT možno rozlišovať tri typy AVNRT: pomalá-rýchla, ktorá je najbežnejšia, rýchla-pomalá a pomalá-pomalá. Pri ablácii sa uprednostňuje aplikácia rádiofrekvenčnej energie do oblasti pomalej dráhy. Aj keď účinnosť modifikácie pomalej a rýchlej dráhy AV uzla je porovnateľná, incidencia nežiaduceho kompletného AV bloku je pri ablácii rýchlej dráhy vyššia. Súbor zahŕňa 52 pacientov s AVNRT s priemerným vekom 49 ± 15 rokov, z toho 17 mužov a 35 žien. U 48 pacientov bola vykonaná ablácia pomalej dráhy, u 4 pacientov ablácia rýchlej dráhy. Priemerný fluoroskopický čas bol 7,1 ± 5,4 minút. Úspešnosť výkonu bola sledovaná s časovým odstupom 31 ± 22 mesiacov. V sledovanom období bolo 85 % pacientov bez paroxyzmov SVT, u zvyšných 15 % bol efekt výkonu potencovaný malými dávkami betablokátora. Ani v jednom prípade nebol indukovaný vyšší stupeň AV bloku. V jednom prípade sme poablačne zaregistrovali blok pravého ramienka. U 7 pacientov bola účinnosť ablácie overená ambulantne kontrolnou cezpažerákovou stimuláciou predsiení. Naše výsledky v súlade s literárnymi údajmi ukazujú, že vzhľadom na vysokú úspešnosť a nízky výskyt komplikácií môže byť táto metóda uprednostnená pred farmakologickou liečbou a možno ju považovať za metódu voľby u pacientov s AVNRT.
DYNAMICKÉ ZMENY QT INTERVALU POČAS HEAD-UP TILT TESTU U PACIENTOV S VAZOVAGÁLNOU SYNKOPOU Mitro P, Kropuchová Z, Rybár R, Trejbal D. II. interná klinika LF UPJŠ, Košice Cieľ: Sledovanie zmien autonómneho tonusu počas head-up tilt testu na základe sledovania dynamických zmien QT intervalu a disperzie QT intervalu. Metodika: Dynamické zmeny QT a QTc intervalu ako aj disperzie QT a disperzie QTc počas head-up tilt testu boli sledované u 15 pacientov (8 mužov, priemerný vek 32 rokov) s vazovagálnou synkopou (VVS) a pozitívnym head-up tilt testom a u kontrolnej skupiny 15 pacientov so synkopou v anamnéze a negatívnym head-up tilt testom (9 mužov, priemerný vek 33 rokov). Výsledky: Kľudová hodnota QT intervalu sa nelíšila u pacientov s VVS a kontrolných osôb. U kontrolných osôb došlo na začiatku HUT k skráteniu QT (0,447 s vs 0,419 s, p = 0,0002), v ďalšom priebehu sa trvanie QT signifikantne nemenilo. U pacientov s VVS došlo pri začatí testu iba k nesignifikantnému skráteniu QT, pri vzniku synkopy naopak došlo k predĺženiu QT (0,394 s vs 0,420 s, p < 0,0001). QT korigované na pulzovú frekvenciu (QTc) sa signifikantne nemenilo počas HUT. Disperzia QTc bola u pacientov s VVS signifikantne nižšia 3 minúty pred vznikom synkopy (0,067 s vs 0,085 s, p = 0,03) čo môže vyjadrovať pokles sympatikového a vzostup parasympatikového tonusu, čo následne vedie k rozvoju vazovagálnej synkopy. Disperzia QTc bola pred testom vyššia u pacientov s VVS v porovnaní s kontrolnými osobami (0,087 s vs 0,063 s, p = 0,03), čo svedčí pre bazálne zvýšený sympatikový tonus u pacientov s VVS.
KOMOROVÉ EXTRASYSTOLY. PREJAV ZAČIATKU REMODELÁCIE ALEBO ZLYHANIA MYOKARDU? Palinský M, 1Petrovičová J, Pella J, Dombrovská V, Vahovič M. III. interná klinika, FN L. Pasteura, Košice, 1ULI, LF UPJŠ, Košice Cieľ: Definovať príčinu komorových reentry extrasystol (VEs) s obrazom oneskorenej aktivácie svaloviny oboch komôr (VEs s obrazom blokády oboch Tawarových ramienok) a ich liečbu. Súbor a metodika: Pacienti s dokumentovanými komorovými extrasystolami (VEs) boli echokardiograficky transtorakálne vyšetrení v polohe na ľavom boku, z klasických prístupov za kontroly EKG záznamu. Merali sa charakteristiky poslednej kardiálnej revolúcie sínusového rytmu pred VEs a druhej sínusovej kardiálnej revolúcie po VEs, len ak táto nebola sledovaná ďalšou VEs. Zaradení boli pacienti bez známej KCHS, chlopňových chýb, fibrilácie a flutteru predsiení, bez antiarytmickej th. respektíve RFA, PSVT a endokrinopátie. Bolo štatisticky spracovaných 17 pacientov (11 mužov, 6 žien), priemerný vek 64 ± 9 rokov, BMI 28,87 ± 5,9, priemerný TK 148,8 ± 14,5/83,8 ± 8,8 torr, priemerná fr. s. r. 72,4 ± 15/min. 82 % pacientov bolo liečených na AH aplikovaním kombinácie ACEI, blokátorov kalciových kanálov a diuretík, dve na CPCH a jedna liečbu AH nemala aplikovanú. Výsledky: Dokumentujú v poslednej sínusovej kardiálnej revolúcii pred VEs neadekvátne systolické zhrubnutie (cm) ZSĽK (pred VEs 1,48 ± 0,29 v. s. po VEs 1,58 ± 0,27, p < 0,05), redukciu frakčného skrátenia ĽK v krátkej osi (22,7 ± 8,45 v. s. 28,47 ± 9,13 %, p < 0,01), dilatáciu ĽK v krátkej osi (plocha v krátkej osi ĽK: v diastole 20,17 ± 4,25 v. s. 18,97 ± 3,92, p < 0,05; v systole 9,63 ± 1,52 v. s. 7,97 ± 1,63, p < 0,01; zväčšenie krátkej osi ĽK v systole na 3,72 ± 0,63 z 3,52 ± 0,6 cm, p < 0,01), zväčšenie koncového systolického objemu ĽK na 40,6 ± 7,4 pred VEs z 31,32 ± 8,29 po VEs (p < 0,01), zväčšenie koncového diastolického objemu ĽK na 109,74 ± 33 z 96,24 ± 16,66 (p < 0,05), zväčšenie dutiny ĽP (na 4,07 ± 0,64, z 3,94 ± 0,59, p = 0,067), signifikantne sa menila aj morfológia PK v dlhej osi, predĺžení na 5,58 ± 0,56 z 5,26 ± 0,58 (p < 0,05), pričom v krátkej osi sa signifikantne nemenila. Z dopplerografických parametrov sa signifikantne menil pomer dv/dt na 3,47 ± 1,19 z 3,94 ± 0,59 (p < 0,01). Parametre E, A, DT, PVa sa významnejšie nemenili, ani tlak v malom obehu vyjadrený ako ATAP. Vynechanie blokátorov kalciových kanálov a pridanie betablokátorov viedlo k vymiznutiu VEs do 30 ± 8 dní. Záver: Vyšetrenia dokumentujú prítomnosť známok systolického zlyhania myokardu a jeho funkčnú remodeláciu, ako podklad predčasnej komorovej aktivácie. VEs sú fenoménom, ktorý vracia prácu myokardu do výhodnejšej oblasti Frank-Starlingovej krivky. Aplikácia antiarytmík I. a IV. triedy môže uvedený stav agravovať alebo ho vyprovokovať. Uvedené závery vyžadujú overenie vyšetrením väčšieho počtu pacientov.
MODIFIKOVANIE CRP A OSTATNÝCH MARKEROV ZÁPALU CIEVNEJ STENY LIEČBOU LIPOLYTIKAMI Palinský M, 1Petrovičová J, Pella J, Dombrovská V, 2Molčaniová A, 3Lazúr J. III. interná klinika, 2OKB, 3HTO FN LP, 1ULI UPJŠ, Košice Cieľ: Doterajšie práce poukazujú na to, že vyššie dávky statínov (napríklad simvastatín v štúdii HPS) významne redukujú riziko celkovej mortality, ale aj mortality z kardiovaskulárnych príčin, pričom tento efekt nekoreloval s dosiahnutým stupňom redukcie hladín lipidov. Preto sa zvýšená pozornosť venuje vplyvu lipolytík na markery zápalu cievnej steny, ako ďalšiemu rizikovému faktoru aterosklerózy. Cieľom práce bolo poukázať na ovplyvnenie markerov zápalu (FW, Lkc, Ne, C3, C4, CRP a fibrinogénu) liečbou pacientov statínmi a fibrátmi, v rámci sekundárnej prevencie. Súbor a metodika: Súbor tvorilo 183 pacientov (46 % mužov), s priemerným vekom 62,8 rokov, s priemernou dobou aplikovania lipolytika 16,3 mesiaca, najkratšie 10 mesiacov u dvoch pacientov, BMI 29,6 kg/m2. Pacienti boli rozdelení do piatich skupín. Prvú kontrolnú skupinu tvorilo 60 neliečených pacientov, druhá v počte 71 pacientov bola liečená 20 mg simvastatínu alebo 40 mg fluvastatínu, tretia N: 32 pacientov bolo liečených 200 mg femfibrátu alebo 600 mg gemfibrozilu, štvrtá skupina N: 14 kombináciou statín + fibrát vo vyššie uvedených dávkach, piata skupina N: 6 pacientov dostávalo 40 mg simvastatínu alebo 80 mg fluvastatínu denne, posledné dve skupiny pacientov boli kreované pridaním iného druhu lipolytika k už aplikovanému alebo zvýšením dávky statínu. Výsledky markerov boli spracované nepárovým t-testom. Výsledky: V skupinách liečených statínmi došlo k poklesu FW na hranici štatistickej významnosti (35 ± 18,1, 27,8 ± 15,4, 32 ± 19, 31,6 ± 14,7, 22,2 ± 4,2), u pacientov liečených kombináciou lipolytík došlo k nevýznamnému poklesu leukocytov (6,3 ± 1,4, 6,5 ± 1,6, 6,7 ± 1,9, 6,2 ± 1,3, 7,0 ± 1,7 x 109 g/l), v skupinách liečených vyššou dávkou statínov došlo k signifikantnému poklesu bysofilov (1,05 ± 0,36, 0,9 ± 0,29, 0,9 ± 0,3, 1,0 ± 0,26, 0,8 ± 0,24 %, p < 0,05). V skupinách pacientov liečených kombináciou statín + fibrát alebo vyššou dávkou statínov došlo k významnému poklesu neurofilov (57,6 ± 7,9, 58,9 ± 8,9, 54,2 ± 9,7, 53,7 ± 8,7, 53,8 ± 8,5 %, p < 0,05). Koncentrácie C3 zložky komplementu sa významne nemenili. Hladiny C4 boli nižšie vo všetkých skupinách liečených pacientov oproti kontrolnej skupine, štatisticky významne nižšie v skupine liečenej kombináciou statín + fibrát (0,27 ± 0,09, 0,23 ± 0,005, 0,22 ± 0,005, 0,21 ± 0,006, 0,22 ± 0,03 g/l, p < 0,01). CRP bol významne nižší v skupinách pacientov liečených statínmi buď v sólo aplikácii alebo v kombinácii s fibrátom (3,7 ± 0,8, 1,6 ± 0,7, 3,3 ± 1,6, 2,3 ± 1,3, 2,0 ± 0,5 mg/l, p < 0,01), koncentrácie fibrinogénu boli najnižšie v skupine pacientov liečených kombináciou statín + fibrát (3,0 ± 0,86, 2,9 ± 0,7, 2,7 ± 1,2, 2,2 ± 0,9, 2,4 ± 0,64 g/l, p < 0,01). Záver: Aplikácia lipolytík podmieňuje signifikantný pokles markerov akútneho zápalu cievnej steny, najmä v skupinách pacientov liečených kombináciou statín + fibrát, alebo vyššími dávkami statínov.
PROARYTMICKÝ ÚČINOK AMIODARÓNU Palkech T, Kaliská G, Rybár I. Kardiologické oddelenie, Kardiocentrum, Nemocnica F. D. Roosevelta, Banská Bystrica Amiodarón je antiarytmikum triedy III s hlavným mechanizmom účinku blokády draslíkových kanálov a homogénneho predĺženia monofázického akčného potenciálu. Má pozoruhodne nízku incidenciu proarytmie typu torsade de pointes (TdP) (menej ako 1 %). Plná terapia amiodarónom má typické EKG príznaky: sínusová bradykardia, predĺženie intervalu PQ, rozšírenie QRS komplexu, predĺženie intervalu Q-T, rozšírenie T vlny a prominujúce vlny U. Popis prípadu: 75-ročný pacient s anamnézou kongestívneho kardiálneho zlyhávania na koronárnom podklade, s chronickou fibrilačnou arytmiou predsiení, po strumektómii, bol prijatý pre opakované synkopy s kŕčmi, cyanózou a deviáciou očných bulbov, bez pomočenia. V dlhodobej terapii boli o. i. podávané digoxín a amiodarón. Na iniciálnom EKG bola fibrilácia predsiení s frekvenciou 48 – 55/min, s úsekmi bigeminicky viazaných komorových extrasystol, interval Q-T bol 720 ms, hrotnaté vlny U, paroxyzmy nepretrvávajúcej širokokomplexovej monomorfnej tachykardie o frekvencii 102/min a polymorfnej komorovej tachykardie typu TdP o frekvencii 180/min. TdP bola spojená so synkopou, bola terminovaná farmakologicky (trimecain 1 %, i. v. bolus) a defibriláciou. Pre recidívy TdP sme indikovali dočasnú kardiostimuláciu so stimulačnou frekvenciou 80/min, počas ktorej sme nezaznamenali žiadne TdP. Vynechal sa amiodarón a digoxín. Potvrdilo sa klinické podozrenie na periférnu hypotyerózu, vylúčila sa predigitalizácia, nezaznamenal sa žiaden minerálny rozvrat. ECHOKG: systolická dysfunkcia ĽK (EDD 66 mm, LVEF 20 – 25 %), akinéza anteroseptálne, ľavá predsieň 48 mm, insuficiencia mitrálnej a trikuspidálnej chlopne I. – II. st. a malý perikardiálny výpotok za zadnou stenou do 9 mm. Celkový stav pacienta bol v ďalšom priebehu komplikovaný exacerbáciou chronickej bronchitídy, uroinfektom, hematúriou pri suponovanom karcinóme prostaty, progredujúcou stratovou anémiou a hlbokou flebotrombózou pravého predkolenia. Na 24. deň pacient zomrel na infekčné komplikácie opakovaných resuscitácií. Vzhľadom na typický obraz TdP, typické EKG zmeny úsekov Q-T a T a vylúčenie iných dôvodov poruchy rytmu sme stav hodnotili ako proarytmia pri nekontrolovanej terapii amiodarónom. Významný je synergický účinok digoxínu a amiodarónu. Záver: Amiodarón sa označuje ako „širokospektrálne“ antiarytmikum s nízkym výskytom proarytmie. Naša kazuistika je raritným príkladom takejto komplikácie nekontrolovanej a kombinovanej antiarytmickej liečby.
DIGITÁLNÍ FOTOPLETYSMOGRAFIE, PRVNÍ ZKUŠENOSTI NA DVOUKANÁLOVÉM PŘÍSTROJI FIRMY ELCAT S TEPENNÝM A ŽILNÍM PROGRAMEM Pavlas I, Zeman K, Kološová R. Interní oddělení nemocnice, Frýdek-Místek, Česká republika Souhrn: Digitální fotopletysmografie (DPPG) je jedna z neinvazivních metod v angiologii, která je schopna posoudit hemodynamiku žilního toku a v současné době lze fotopletysmografického principu využít i v tepenné diagnostice. Cílem sdělení je prezentace 210 vyšetření a potvrzení dosavadních výsledků jiných autorů. Digitální fotopletysmograf kromě žilně svalového testu, což je klasická pletysmografická metoda, obsahuje i možnost objektivizace prstového nebo palcového tepenného tlaku na končetinách a registrace pulsatilní křivky. Použitím žilně svalového testu jsme schopni zjistit patologii žilního toku, danou převážně insuficientními chlopněmi. Závěr: Doposud jsme vyšetřili 210 pacientů (tedy 420 nohou). U 56 pacientů jsme neshledali žilní insuficienci a tito byli dále vyšetřováni pro své obtíže, u 154 pacientů byla žilní insuficience prokázána. Pro chirurgické řešení jsme tímto vyšetřením indikovali 25 pacientů, kteří měli epifasciální formu žilní insuficience. V souladu s již publikovanými výsledky jsme si ověřili, že při provádění testu žilně svalové pumpy za pomoci planární a dorsální flexe v kotníku nedosahujeme přesných výsledků času žilního návratu – To i žilně svalové pumpy – Vo. Snažili jsme se porovnat výsledky pacientů, kteří prováděli klasické dřepy a následně pak v sedě prováděli planárně-dorsální flexe v kotnících. Na souboru 30 pacientů jsme potvrdili odlišné výsledky u obou těchto druhů zátěže. Jednoznačně nám vyplývá, že dřepy jako forma zátěže vykazují při pletysmografickém vyšetření přesnější výsledky. Zdá se velmi důležité, aby byl proband 10 – 15 minut před vyšetřením v klidu a vyšetření se provádělo v pokoji o stálé teplotě 22 – 24 °C (jinak výsledky opět při opakovaných vyšetřeních nejsou shodné). U pacientů, kde žilní insuficience je léčitelná pouze konzervativně, vidíme zlepšování pletysmografických parametrů při terapii venofarmaky, bandážemi a režimovými opatřeními. Výrobcem přístroje je uváděna možnost měření žilního tlaku – ku screeningu žilní trombózy – našimi vyšetřeními zatím nacházíme nereprodukovatelné výsledky. Měření žilního tlaku pletysmografickou metodou u pacientů s podezřením na hlubokou žilní trombózu se pro nás zatím jeví nevhodné. Arteriální program je zastoupen měřením periferního tepenného tlaku umožňující posoudit stav tepenného systému. Lze jej využít zejména u diabetiků s mediokalcinozou.
BIFOKÁLNY MYXÓM ĽAVÝCH ODDIELOV SRDCA Pavlíková J, Jesenský T, Studenčan M, 1Čorňák V, 2Hulíková M. Kardiologické oddelenie, 1Kardiochirurgické oddelenie, 2Regionálne centrum hemostázy a trombózy, FNsP, Košice Myxómy sú najčastejšie primárne kardiálne tumory. Približne v 90 % sú solitárne a pendlujúce, v 75 – 85 % sú lokalizované v ľavej predsieni. Multifokálne myxómy srdca sú zriedkavé, v polovici prípadov sú spojené s familiárnym výskytom. Autori prezentujú prípad 36-ročnej ženy s negatívnou rodinnou a osobnou kardiálnou anamnézou, u ktorej prvou manifestáciou tumorózneho ochorenia bola embolizačná CMP s rozvojom pravostrannej hemiplégie, centrálnej lézie dvoch hlavových nervov (VII. a IX.) a vznikom expresívnej afázie. Echokardiograficky bol zistený pomerne rozsiahly laločnatý tumor ľavej predsiene s vysokým embolizačným rizikom, ktorý prepadával do ľavej komory a stenotizoval mitrálne ústie. Klinicky bola pacientka z kardiálneho hľadiska asymptomatická. Hemokoagulačné vyšetrenie odhalilo hyperkoagulačný stav a pozitivitu cirkulujúcej protilátky – lupus anticoagulans (LA). Pacientku sme vzhľadom k veľkosti tumoru a k jeho vysokému embolizačnému riziku, indikovali k urgentnému kardiochirurgickému výkonu. Po predoperačnej príprave v spolupráci s klinickým hematológom, boli v mimotelovom obehu extirpované dva tumory: jeden predsieňový a druhý komorový. V oboch prípadoch šlo o histologicky verifikovaný myxóm. Po 24 dňoch od operácie bola pacientka prepustená do domácej starostlivosti, s upravenými hemokoagulačnými parametrami a zlepšeným neurologickým statusom.
QT DISPERSION IN HYPERTENSIVE DIABETIC AND NON-DIABETIC PATIENTS WITH CONGESTIVE HEART FAILURE Radman A, Murín J, Bulas J, Reptová A, 1Ravingerová T, 2Kozlíková K, Jaber J, Ghanem W. 1st Internal Clinic, University Hospital, 1Institute for Heart Research of SAS, 2Institute Med. Physics & Biophysics Medical Faculty CU, Bratislava Background: Blood pressure (BP) and QT dispersion (QTd) are important prognostic risk factors in congestive heart failure (CHF) patients (pts). Aim: QTd in hypertensive diabetic (D) and non-diabetic (ND) pts with CHF and its relation to ambulatory BP measurement values in D pts was analysed. Patients and methods: Group D: 70 pts (m/f: 40/30, mean age 64.7 ± 9.0 y), group ND: 52 pts (m/f: 28/24, 62.5 ± 10.9 y). Diagnosis of CHF was proved clinically (ECG, ECHO: EF < 40 %). DM was defined clinically or by positive oGTT. Hypertension (HT; mmHg) was mild – moderate (150.9/87.4 – D, 146.6/89.8 – ND) and of 5.5 y (D) and 6.2 y (ND) duration. Mean BMI was 27.7 ± 3.1 kg/m2 (D), 28.2 ± 5.8 kg/m2 (ND). Serum lipids were normal or borderline (HDL-C, TG). Smokers (23 % D, 25 % ND). NYHA class: I (4.3 % D, 9.6 % ND), II (51.4 % D, 57.7 % ND), III (41.4 % D, 30.8 % ND, p < 0.05), IV (2.9 % D, 1.9 % ND). Treatments: ACEI (92.0 % D, 95.0 % ND), diuretics (86.0 % D, 83.0 % ND), digoxin (67.0 % D, 54.0 % ND, p < 0.05), beta-blockers (41.0 % D, 44.2 % ND). QTd and rate corrected QTd (Bazett, QTdc) were defined as the difference between the max and min QT and QTc intervals, resp. Statistical analysis: Chi-square test, Student’s t-test. Significant differences for p < 0.05. Results: Both groups matched (sex, age, duration & intensity of HT & obesity, serum lipids, smoking, NYHA class, treatment). The QT and QTc intervals, QTd and QTdc in D and ND pts are in table. D pts with QTdc > 65 ms in comparison to QTdc < 65 ms had significantly higher BP (133 ± 14/80 ± 11 vs. 112 ± 14/65 ± 6 mmHg, resp.) and significantly higher BP night/day ratio for both systolic and diasolic (0.94 ± 0.05/0.89 ± 0.07 vs. 0.86 ± 0.06/0.80 ± 0.05, resp.). Conclusion: HT D pts with CHF have higher QTd than HT ND pts. D pts have higher BP values during the night in the group with higher QTd (> 65 ms) in comparison with D pts with lower QTd.. KONTROLA HYPERTENZIE PRI PREPUSTENÍ Z HOSPITALIZÁCIE PO AKÚTNEJ KORONÁRNEJ PRÍHODE A VPLYV NA PROGNÓZU Sninčák M, Kardošš R, Dajková J, Jaščur J, Hraško V. LVN, Košice Úvod: Pacienti s koronárnou chorobou srdca sú prioritou preventívnej kardiológie. Vo francúzskej štúdii PREVENIR, 2001 malo artériovú hypertenziu nedostatočne kontrolovanú 32,9 % pacientov hospitalizovaných pre akútnu koronárnu príhodu pri prepustení z hospitalizácie. Nie sú k dispozícii údaje o kontrole krvného tlaku počas hospitalizačného pobytu v slovenských nemocniciach (aspoň v jednej z nich). Cieľ: Cieľom štúdie bolo tiež zistiť a posúdiť event. vplyv na prognózu pacientov. Metódy: Dokumentácia všetkých pacientov prijatých na JIS od januára 1996 do decembra 2000 bola preštudovaná v januári 2002. Pacienti boli posúdení ako vhodní do štúdie, ak prekonali akútny infarkt myokardu (non Q, Q), alebo nestabilnú angínu pektoris a boli prepustení z hospitalizácie. U každého pacienta boli posudzované klinické charakteristiky, posledný tlak krvi (TK) meraný pred prepustením z hospitalizácie, ktorý bol použitý na analýzu. Primárnymi udalosťami boli kardiovaskulárna smrť a nefatálny IM potvrdený počas 12-mesačného sledovania. Výsledky: Údaje boli dostupné u 107 pacientov. Počas 12-mesačného sledovania po prepustení z hospitalizácie došlo u nich k 8 úmrtiam z KV príčin a vzniku 2 nefatálnych IM. Kardiovaskulárne udalosti boli vo významnej asociácii s vekom, pohlavím, diagnózou pri vstupe do štúdie, anamnézou predchádzajúceho IM a cievnej mozgovej príhody, ejekčnou frakciou, fajčením, dyslipidémiou, diabetom a izolovanou systolickou hypertenziou. Závery: Naše výsledky ukazujú, že: 1. Nezanedbateľná časť pacientov hospitalizovaných pre akútne koronárne príhody (AKS) má nekontrolovanú hypertenziu pri prepustení z nemocnice (9,4 %), hlavne s TK, a že: 2. Izolovaná systolická hypertenzia je silným a nezávislým prediktorom kardiovaskulárnych príhod u týchto pacientov. Zlepšenie kontroly izolovanej systolickej hypertenzie počas hospitalizácie pacientov s AKS pravdepodobne zlepšuje dlhodobú kontrolu hypertenzie a kardiovaskulárne výsledky v tejto vysoko rizikovej skupine populácie.
LIEČBA ATRIÁLNEHO FLUTTERU RÁDIOFREKVENČNOU ENERGIOU – PRÍSTUPY A MOŽNOSTI HODNOTENIA Stančák B, Mišíková S, Komanová E, Pálka J. III. interná klinika FN L. Pasteura, Košice Rádiofrekvenčná (RF) ablácia predsieňového flutteru (AFL) sa považuje za účinnú liečebnú metódu, ktorej princípom je prerušenie makroreentry v oblasti kritickej úžiny medzi trikuspidálnym anulom a dolnou dutou žilou. Z elektrofyziologického hľadiska možno AFL klasifikovať podľa frekvencie, smeru rotácie aktivačnej vlny a podľa lokalizácie reentry okruhu. Najbežnejším variantom je typický AFL, ktorého reentry okruh je lokalizovaný v pravej predsieni so sekvenciou rotácie proti alebo v smere hodinových ručičiek. Do analyzovaného súboru bolo zahrnutých 37 pacientov, z toho 21 mužov a 16 žien s paroxyzmálnou formou AFL predsiení nereagujúcou na medikamentóznu liečbu, ktorí sa podrobili RF ablácii makroreentry okruhu. Priemerný vek v súbore bol 59 ± 13 rokov. U 32 pacientov bola istmická lézia vykonaná pomocou katétra s 8 alebo 4 mm špičkou, u 5 pacientov bol použitý katéter IBI Super 4 s možnosťou sekvenčnej aplikácie RF energie. Dosiahnutie istmického bloku bolo overované u polovice pacientov stimulačnou metódou za použitia tzv. halo katétra, u zvyšných bola prítomnosť bloku zisťovaná výlučne registráciou dvojitých rozštiepených potenciálov v mieste ablačnej línie a indukciou AFL. Klinický efekt výkonu sme sledovali v priemernom časovom odstupe 21 ± 15 mesiacov. V 50 % boli pacienti bez paroxyzmov, v 38 % sa paroxyzmy nevyskytovali pri súčasnej antiarytmickej liečbe, v 4 % sme pozorovali čiastočný efekt ablácie pri aplikácii antiarytmík. Priemerný fluoroskopický čas bol 12,9 ± 8,6 minút, komplikácie súvisiace s katetrizačným zákrokom sme nezaznamenali. Rozdiely medzi účinnosťou použitých ablačných katétrov sme nedokázali. Naše výsledky ukazujú, že i keď účinnosť istmickej ablácie je v našich podmienkach nižšia ako pri liečbe atrioventrikulárnej nodálnej tachykardie, metóda predstavuje významnú alternatívu pri eliminácii refraktérnych foriem AFL.
KARDIÁLNY SYNDRÓM X – TROJROČNÉ SLEDOVANIE Studenčan M, Pavlíková J. Kardiologické oddelenie, Kardiocentrum, FNsP, Košice Aj keď v definícii nie je jasný konsenzus, všeobecne sa za kardiálny syndróm X považuje stav charakterizovaný typickou angínou pektoris, pozitívnym záťažovým testom a normálnou koronarografiou. Je zrejmé, že ide o ochorenie multifaktoriálnej genézy. Napriek priaznivej prognóze ochorenia, vzhľadom na jeho vysoko negatívny dopad na kvalitu života pacientov a problematickosť liečby, sme sa rozhodli venovať zvýšenú pozornosť skupine pacientov s touto diagnózou. Súbor a metodika: Autori analyzujú súbor 28 pacientov (23 žien, 5 mužov), s priemerným vekom 55,1 ± 8,0 rokov, s diagnostikovaným kardiálnym syndrómom X. Pacienti boli sledovaní v rozpätí 3 – 74 mesiacov. Pri stanovení diagnózy boli pacienti klasifikovaní do funkčnej skupiny podľa CCS: II – 13 pacientov, III – 15 pacientov. Incidencia rizikových faktorov ICHS bola v súbore nasledovná: arteriálna hypertenzia – 21 pacientov, HLP – 18 pacientov, DM – 2 pacienti, fajčenie 2 pacienti. 50 % pacientov malo dva a viac rizikových faktorov ICHS. Zmena funkčnej skupiny (CCS) a subjektívne hodnotenie kvality života bolo vyhodnotené dotazníkovým spôsobom. Výsledky: Zlepšenie funkčnej skupiny (CCS) sme evidovali u 11 pacientov (39 %), u 15 pacientov (54 %) bol klinický stav nezmenený, u 2 pacientov (7 %) došlo k zhoršeniu stavu. Pri subjektívnom hodnotení kvality života 6 pacienti (21 %) hodnotili svoju chorobu ako výrazne obťažujúcu, 15 pacientov (54 %) ako tolerovateľnú a 7 pacientov (25 %) tejto chorobe nevenovali pozornosť. V dvoch prípadoch si ochorenie vynútilo invalidizáciu pacienta. V sledovanom období sa ani u jedného pacienta nevyskytla komplikácia typu exitus/AIM. Záver: Naše sledovanie pacientov s kardiálnym syndrómom X dokázalo nízku efektivitu antianginóznej liečby. Napriek kombinovanej antianginóznej liečbe u 21 pacientov (75 %) naďalej pretrvávala klinická symptomatológia, aj keď väčšina pacientov svoje ťažkosti hodnotila ako mierne, tolerovateľné. Typickým pacientom s kardiálnym syndrómom X bola v našom súbore postmenopauzálna žena, s priemerným vekom 56 ± 7,5 rokov (18 pacientov, 64 %). Analýza súboru navyše ukázala, že pátranie po extrakardiálnych príčinách subjektívnych ťažkostí pacientov bolo vykonané povrchne. Predpokladáme, že dôslednejší multidisciplinárny prístup v spolupráci s ortopédom, gastroenterológom a psychiatrom (event. psychológom), by mohol odhaliť podiel extrekardiálnych ťažkostí u niektorých pacientov a následne vylepšiť liečbu, prípadne aj ich kvalitu života.
OVPLYVŇUJE SYNDRÓM SPÁNKOVÉHO APNOE ZÁVAŽNOSŤ DYSRYTMIÍ? 1Szabóová E, 2Tomori Z, 1Gonsorčík J, 1Buksárová E, 2Donič V, 3Petrovičová J, 4Ďurovcová E. 1IV. interná klinika FN LP, Košice, 2Ústav patologickej fyziológie LF UPJŠ, Košice, 3ÚLI LF UPJŠ, Košice, 4Oddelenie klinickej biochémie FN LP, Košice Dysrytmie sú časté u chorých so SAS. Ich spúšťačmi sú: zvýšená sympatiková aktivita, resp. náhle zmeny aktivity ANS počas spánku a apnoe, hypoxémia, zmeny intratorakálneho tlaku. Cieľom tejto štúdie bolo zistiť, ako ovplyvňuje prítomnosť SAS závažnosť dysrytmií. Súbor a metodika: Základný súbor tvorilo 52 chorých so SAS (46 mužov, 6 žien, s priemerným vekom 54 ± 9 rokov, priem. RDI 29,9 ± 18/hod). Kontrolný súbor pozostával z 26 chorých bez SAS (18 mužov, 10 žien, s priemerným vekom 50 ± 12 rokov, priem. RDI 3,5 ± 2,4/hod). Základný aj kontrolný súbor bol rozdelený na skupiny: a) KV zdravú, b) s hypertenziou, c) s ICHS. Na základe polysomnografického vyšetrenia (ktorého súčasťou je aj EKG) a špeciálnej závažnostnej EKG stupnice (0 – 7) sme určili závažnosť EKG pre každého pacienta. Porovnávali sme aj niektoré demografické, rizikové, klinicko-metabolické, morfometrické a prognostické ukazovatele. Výsledky: Chorí so SAS mali signifikantne závažnejšie formy dysrytmií (p. nami navrhovaného klasifikačného systému). SAS + aSAS- skupiny sa líšili medzi sebou významne v RDI, minimálnej a priemernej sat O2, priemernej desaturácii O2, pomere OA/CA, ale aj vo veku, WHR, IVS, intimomediálnej hrúbke, priem. 24 hod DTK a v niektorých parametroch disperzie Q-T. Záver: 1. Chorí so SAS mali signifikantne závažnejšie dysrytmie ako kontrolná skupina. 2. Závažnosť dysrytmií sa zvyšuje zhoršením KV patológie. 3. Prítomnosť SAS posúva skupinu v závažnosti dysrytmií o stupeň vyššie na stupnici KV postihnutia.
SIMVASTATIN FAILED TO PREVENT REMODELING OF THE LEFT VENTRICLE AND AORTA IN L-NAME-INDUCED HYPERTENSION Šimko F, Matušková J, Lupták I, 2Pecháňová O, 1Babál P. Department of Pathophysiology and 1Department of Pathology, School of Medicine, Comenius University, 2Institute of Physiology, Slovak Academy of Sciences, Bratislava Objective: The aim of the present study was to determine whether treatment with the 3-hydroxy-3-methylglutaryl coenzyme A (HMG-CoA) reductase inhibitor, simvastatin, could prevent remodeling of the left ventricle and aorta in L-Name-induced hypertension. Methods: Four groups of rats were investigated after six weeks of treatment: control, simvastatin, L-NAME + simvastatin. Results: In the L-NAME group, NO-synthase (NOS) activity was decreased in the left ventricle (LV), kidney and brain. This was associated with the development of hypertension, left ventricular hypertrophy, fibrosis, increased DNA concentration in the LV and thickening of the aorta. Simultaneous treatment with simvastatin prevented NOS activity reduction in the kidney and brain, and in part prevented hypertension development. Nevertheless, hypertrophy, fibrosis and increased DNA concentration of the LV and thickening of the aorta were unaffected by simultaneous simvastatin treatment. Conclusions: Simvastatin failed to prevent remodeling of the heart and aorta in L-NAME-induced hypertension. The support of VEGA grant 1/7529/20 is appreciated.
ZMENY ENDOTELOVEJ FUNKCIE U PACIENTOV S KARDIOVASKULÁRNYM OCHORENÍM Škultétyová D, 1Filipová S, Grožajová M, Urbanová J, Bilčíková E, 1Riečanský I. Kardiologická klinika, SÚSCH, Bratislava, 1SPAM, Bratislava Cieľom našej práce bolo posúdiť pomocou ultrasonografie (USG) endotelovú funkciu u pacientov s kardiovaskulárnym ochorením (KVO). Súbor a metodika: Vyšetrili sme 29 pacientov. Priemerný vek súboru bol 60,9 roka (30 – 78 rokov). Všetci pacienti mali esenciálnu hypertenziu. Poruchu glukózovej tolerancie alebo diabetes mellitus II. mali 13 pacienti. Ischemickú chorobu srdca sme potvrdili u 26 pacientov, z toho 15 prekonali infarkt myokardu. Kontrolný súbor (k) tvorili 19 zdraví dobrovoľníci priemereného veku 47,1 roka (28 – 76 rokov). Endotelovú funkciu sme vyšetrovali pomocou USG na arteria brachialis. Vazodilatáciu sme hodnotili počas 90 sek. po 5 min kompresii predlaktia manžetou tlakomeru, nafúknutou na 200 torr. Sledovali sme % rozdiel oproti vstupnej hodnote. O 10 min sme s. l. podali nitroglycerín (NTG). Vazodilatáciu sme hodnotili po 4 min. Výsledky: Nezistili sme významný rozdiel v šírke artériového lumenu v kľude. Kľudový prietok bol významne vyšší v kontrolnej skupine (pacienti: 0,054 ml/min, k: 0,200 ml/min, p < 0,01). V danej skupine sme zistili významne vyššiu vazodilatáciu po kompresii (pacienti: 37,6 %, k: 65 %, p < 0,0002). Obdobne vazodilatácia po NTG bola vyššia (pacienti: 10,01 %, k: 32,3 %, p < 0,022). Zmeny prietoku po NTG neboli významné. Záver: U pacientov s KVO sme zistili poruchu endotelovej funkcie, ktorá sa prejavila predovšetkým v nedostatočnej vazodilatačnej odpovedi po tlakovej kompresii.
Hospitalizačná mortalita a jej prediktívne faktory u pacientov s kongestívnym srdcovým zlyhaním Trenčanská L, Kamenský G, Piknová E, 1Šidlo R. Oddelenie neinvazívnej kardiovaskulárnej diagnostiky, FN Ružinov, Bratislava, 1Ekonomická univerzita, Oddelenie štatistiky, Bratislava Cieľ práce: Zhodnotiť prediktívne faktory hospitalizačnej mortality, vplyv systolickej a diastolickej dysfunkcie na prežívanie pacientov hospitalizovaných pre kongestívne srdcové zlyhanie. Súbor pacientov a metódy: V rokoch 1995 až 2001 bolo na internom oddelení I a II FN Ružinov hospitalizovaných 533 pacientov s kongestívnym srdcovým zlyhaním s priemerným vekom 72 ± 9,8 roka, v rozsahu 34 až 94 rokov (227 mužov a 306 žien). Etiologicky sa na srdcovom zlyhaní podieľala hypertenzia (72 %), koronárna choroba srdca (62,5 %), diabetes mellitus (47 %), stav po infarkte myokardu (34 %), fibrilácia predsiení (28 %), akútny infarkt myokardu (11 %), kardiomyopatie (3 %). U všetkých pacientov sa vykonali štandardné laboratórne testy, RTG vyšetrenie hrudníka a echokardiografické vyšetrenie. Okrem echokardiografického hodnotenia systolickej a diastolickej funkcie sme hodnotili aj vplyv ďalších parametrov (vek, pohlavie, pokojová srdcová frekvencia, krvný tlak, body mass index, NYHA klasifikácia, hypertrofia ľavej komory a veľkosť ľavej predsiene) na hospitalizačnú mortalitu. Výsledky: V sledovanom súbore malo 85 pacientov (15,9 %) EF ľavej komory < 30 % (S3), 241 pacientov (45,2 %) malo EF ľavej komory v rozpätí 30 – 50 % a 207 pacientov (38,8 %) malo EF > 50 % (skupina S1). Pacienti v skupine S3 mali v porovnaní so skupinou S1 signifikantne väčšiu ľavú predsieň (4,9 ± 0,7 cm vs 4,4 ± 0,8 cm, p < 0,0001), signifikantne nižšiu hladinu celkového cholesterolu (4,1 ± 1,1 vs 4,8 ± 1,6, p < 0,007), vyššiu hladinu kyseliny močovej (497 ± 198 vs 440 ± 136, p < 0,016) a nižšiu priemernú hodnotu systolického krvného tlaku (144,4 ± 24,5 vs 152,1 ± 29,1, p < 0,04). Pacienti v skupine S3 boli kratšie hospitalizovaní (14,9 ± 7,6 dní vs 18,3 ± 11,2 dní, p < 0,018) a mali vyššiu pokojovú srdcovú frekvenciu (108,1 ± 23,6 vs 95,1 ± 19,3, p < 0,0001). Celkove exitovalo 36 pacientov (6,8 %) priemerného veku 75,3 ± 8 roka v rozsahu 54 až 90 rokov (17 mužov a 19 žien). V porovnaní so skupinou prežívajúcich pacientov mali exitovaní vyšší vek (75,9 ± 7,8 vs 71,8 ± 9,8 roka, p < 0,015), prekonali častejšie NCMP (25 % vs 8,5 %, p < 0,004), akútny infarkt myokardu (33,3 % vs 9,1 %, p < 0,0001), častejšie boli zaradení do IV.stupňa NYHA klasifikácie (25 % vs 19,4 %, p < 0,008), mali nižšiu hladinu celkového cholesterolu (4,1 ± 1,14 vs 4,7 ± 1,43, p < 0,007) a pri echokardiografickom vyšetrení sa častejšie zistil reštrikčný nález diastolickej dysfunkcie ľavej komory (p < 0,04). Priemerná EF u exitovaných pacientov bola 40,8 ± 12,6 % oproti 44,3 ± 13,5 % u prežívajúcich (p < 0,13). Všetci sledovaní pacienti exitovali z kardiálnych príčin, pričom 31 % exitovalo na refraktérne srdcové zlyhanie a 44 % exitovalo náhle bez objasnenia zrejmej príčiny. Použitie multivariačnej Coxovej regresnej analýzy ukázalo, že jedinými nezávislými prediktormi hospitalizačnej mortality pacientov so srdcovým zlyhaním sú akútny infarkt myokardu, nízka hladina celkového cholesterolu, vyšší vek a stav po NCMP v anamnéze. Záver: Hospitalizačná mortalita pacientov so srdcovým zlyhaním bola v našom súbore 6,8 %, pričom 44 % exitovalo náhle a 31 % na refraktérne srdcové zlyhanie. Nezávislými prediktormi hospitalizačnej mortality sú: vyšší vek, akútny infarkt myokardu, nízka hladina celkového cholesterolu a stav po NCMP v anamnéze.
ARYTMOGÉNNY SUBSTRÁT PO AKÚTNOM INFARKTE MYOKARDU PRASAŤA DETEGOVANÝ HISTOCHEMICKY A ELEKTRÓN MIKROSKOPICKY Tribulová N, Okruhlicová L, 1Goetzfried S, 1Sass S, 1Thomas S, 1Podzuweit T, 2Manoach M. Ústav pre výskum srdca, SAV, Bratislava, 1Max-Planck-Inst., Dept. Exper. Cardiology Bad Nauheim, Germany, 2Dept. Physiology, Tel Aviv Univ., Tel Aviv, Israel Srdce prasaťa svojou veľkosťou, anatómiou koronáriek, výskytom intramurálnych Purkyňových vlákien a prítomnosťou M buniek je podobné ľudskému srdcu. Okrem toho je tiež veľmi náchylné na arytmie, vrátane komorových fibrilácií, v podmienkach ischémie a reperfúzie. Cieľom tejto štúdie bolo charakterizovať „in situ“ morfologické zmeny myokardu po 90 min oklúzii ĽKA a 30 min reperfúzii, ktoré by mohli súvisieť s jeho vulnerabilitou k fibriláciám. Výsledky ukázali, že 90 min ischémia vyvolá irreverzibilné poškodenie väčšiny kontraktilných kardiomyocytov na rozdiel od Purkyňových vlákien, ktoré vykazovali reverzibilné zmeny. Toto bolo manifestované výrazne zníženými aktivitami sledovaných enzýmov v pracovnom myokarde v porovnaní s Purkyňovými vláknami lokalizovanými v subendokarde a transmurálne. Rezistentnejšie voči ischémii boli aj zvláštne kardiomyocyty, ktoré by mohli byť M bunky, pretože sa líšili od kontraktilných aj od Purkyňových pri pozorovaní v elektrónovom mikroskope. Záver: Domnievame sa, že prítomnosť viabilných, elektrofyziologicky odlišných buniek v infarktovom ložisku by mohla významne prispievať k narušeniu elektrickej stability myokardu a vzniku reentry arytmií.
Trojrozmerná echokardiografia pri perkutánnej transluminálnej valvuloplastike mitrálnej stenózy Valočik G, 1Langerveld J, 1Kamp O, 2Plokker HWJ, 2Ernst SMPG, 1Mannaerts HFJ, 2Kelder JC, 2Jaarsma W. II. interná klinika, UPJŠ, Košice, 1Kardiologické oddelenie Slobodnej univerzity, Amsterdam, Holandsko, 2Kardiologické oddelenie, Nemocnica Sv. Antónia, Nieuwegein, Holandsko Cieľom štúdie bolo zhodnotiť význam trojrozmernej transezofageálnej echokardiografie (3D-TEE) u pacientov s mitrálnou stenózou indikovaných na perkutánnu transluminálnu valvuloplastiku (PTMV). Do štúdie bolo zaradených 21 pacientov s významnou mitrálnou stenózou indikovaných na PTMV. 3D-TEE bolo realizované pred a po PTMV. Bola hodnotená plocha mitrálneho ústia planimetricky, objem mitrálnej chlopne a miera komisurálnej fúzie. Údaje boli porovnané s dvojrozmernou transtorakálnou echokardiografiou (2D-TTE) a analyzované ohľadom predikcie úspešnosti PTMV. Plocha mitrálneho ústia hodnotená 3D-TEE bola porovnateľná s plochou hodnotenou 2D-TTE (metódou pressure half-time): pred PTMV bola priemerná plocha mitrálneho ústia hodnotená 3D-TEE 1,0 ± 0,3 cm2 a 2D-TTE 1,2 ± 0,4 cm 2 (p = 0,03); po PTMV bola plocha ústia hodnotená 3D-TEE 1,8 ± 0,5 cm 2 a 2D-TTE 1,9 ± 0,6 cm 2 (p = NS). Objem mitrálnej chlopne hodnotený 3D-TEE bol 2,4 ± 2,5 cm2 a signifikantne koreloval s úspešnosťou PTMV (p < 0,001). Záverom konštatujeme, že 3D-TEE v porovnaní s 2D echokardiografiou významne zlepšuje hodnotenie anatómie mitrálnej chlopne a morfológie komisúr po PTMV.
LIEČBA PSEUDOANEURYZMY A. FEMORALIS INJEKCIOU TROMBÍNU POD ULTRASONOGRAFICKOU KONTROLOU Vršanský M, Maďarič J, Vulev I, Mistrík A, Riečanský I. Kardiologická klinika, SÚSCH, Bratislava Ciele: Zaviesť a zhodnotiť účinnosť a riziká spojené s novou metodikou liečby iatrogénnych pseudoaneuryziem a. femoralis. Metodika: Perkutánnu injekciu trombínu indikujeme u pacientov, u ktorých zlyhala kompresívna terapia počas 24 hodín. Vylúčili sme pacientov s objemom dutiny < 1 cm3, s pseudoaneuryzmou spôsobujúcou útlak ciev a nervov, hemoragický šok alebo pacientov s lokálnou infekciou. V lokálnej anestéze pod ultrazvukovou kontrolou zavedieme ihlu, jej hrot starostlivo umiestnime do stredu dutiny, následne za farebného mapovania opatrne indikujeme roztok humánneho trombínu v koncentrácii 1000 IU/ml, čo má za následok okamžitú trombózu dutiny pseudoaneuryzmy. Výsledky: Metodiku sme v období 9 mesiacov použili u 17 pacientov, z nich bolo 12 žien a 5 mužov, priemerného veku 66 rokov, 6 pacientov s chlopňovou chybou, 2 pacienti po intervenčnom výkone, 5 pacientov na antikoagulačnej liečbe. Použité dávky trombínu boli priemerne 170 IU (50 – 500 IU). Metodika bola úspešná u 16 pacientov. Z nich u 4 pacientov, z ktorých 2 mali viacdutinovú pseudoaneuryzmu, pretrvávala malá reziduálna dutina nevhodná na reinjekciu, ktorá sa kompletne uzavrela po niekoľkých minútach cielenej kompresie ultrazvukovou sondou. Jediná pacientka, u ktorej sme neboli úspešní, si vyžadovala operačné riešenie v dôsledku opätovného narastania malej reziduálnej dutiny s nutnosťou transfúzie. Nevyskytli sa žiadne trombotické komplikácie. Záver: Hoci kompresia ostáva naďalej metódou voľby, perkutánna injekcia trombínu sa javí ako vysoko efektívna, rýchla, nebolestivá a pri potrebnej opatrnosti bezpečná alternatíva chirurgickej liečby pseudoaneuryziem, najmä u antikoagulovaných pacientov, u ktorých sú kompresívne metódy často nedostatočné.
GASTROFIBROSKOPIA PRED OPERÁCIOU SRDCA – ŠTANDARDNÉ VYŠETRENIE? Vršanský D, Beer I, Lutty R. Kardiochirurgické oddelenie, NsP F. D. Roosevelta, Banská Bystrica Pacienti pred operáciou srdca sú dlhodobo stresovaní vyšetreniami ale aj svojim zdravotným stavom. Aj preto treba považovať za predstaviteľov rizikovej skupiny ohrozenej vývojom stresových ulcerácií v gastrointestinálnom trakte. Krvácanie z gastrointestinálnej ulcerácie u pacienta po operácii srdca je vážnou komplikáciou. U pacientov na antikoagulačnej liečbe má krvácajúci vred fatálne následky. Klasická chirurgická liečba – opichnutie vredu a/alebo resekcia žalúdka, ale ani moderné endoskopické metódy ošetrovania gastrointestinálneho krvácania nemusia krvácanie vyriešiť. Pacient je ohrozený vykrvácaním na jednej strane a embolizáciou z chlopňovej protézy alebo uzatvorením by-passu po endarterektómii koronárnej artérie. Od roku 1995 sme v Banskej Bystrici operovali viac ako 1000 pacientov, z nich sme dvoch (jedna chlopňa, jeden pacient po endarterektómii koronárnej artérie) stratili po opakovaných výkonoch pre krvácanie z gastrointestinálneho vredu. Po dohovore s gastroenterológmi sme od roku 1997 zaviedli gastrofibroskopické vyšetrenie do rutinnej predoperačnej prípravy. Pacientov operujeme až po vyliečení pozitívnych nálezov vrátane preliečenia na Helicobacter pylori (ak je indikované). Pri týchto vyšetreniach sme našli u dvoch pacientov asymptomatické karcinómy žalúdka, ktoré boli po operácii srdca úspešne tolerované. Veľké množstvo pacientov malo pozitívne fibroskopické nálezy (erózie, drobné krvácania ale aj vredy) bez akejkoľvek anamnézy vredovej choroby alebo klinických príznakov svedčiacich pre vredovú chorobu. Odporúčame zaviesť gastrofibroskopické vyšetrenie do štandardnej predoperačnej prípravy pred operáciou srdca.
Zakhareuski M, Mrochek A, Bulgak A. Bielarusian Medical Academy of Post-Graduate Education, Miensk, Bielarus The presence of late ventricular potentials (LVPs) on the signal-averaged ECG (SAECG) is predictive of ventricular tachycardia (VT). The influence of heart rate changes on the detection of an arrhythmogenic substrate with the SAECG has not been well studied. Methods: The SAECG was evaliuated in 137 patients with ischemic heart disease (IHD) at baseline and at different increased heart rates during transesophageal atrial pacing. In each SAECG, QRS duration, low-amplitude signal duration (LAS), and root-mean-square voltage of the terminal 40 ms of the QRS (RMS40) were measured. Results: The SAECG indices worsened at increased heart rates, especially in patients with healing myocardial infarction (MI). At baseline, 4 patients from 30 with healing MI (13.3 %) met the criteria for LVPs on the SAECG. And 13 patients (42.3 %) met the criteria for LVPs on the SAECG at increased heart rates. During transesophageal atrial pacing, the mean QRS duration increased (98.6 ± 5.4 to 108.9 ± 8.5 ms, p < 0.05), the mean LAS increased (33.1 ± 3.4 to 45.1 ± 6.2 ms, p < 0.01), and the mean RMS40 decreased (24.0 ± 3.8 to 14.1 ± 4.4 µV, p < 0.01). Patients with induced LVPs had more dangerous ventricular arrythmias on Holter monitoring, including non-sustained VT, the significantly reduced LV ejection fraction and low heart rate variability. Conclusion: Heart rate changes is able to modify detection of an arrythmogenic substrate with the SAECG. LVPs, induced during transesophageal atrial pacing, might be useful in assessing the risk of cardiovascular events in patients with IHD, especially in patients with healing MI. |