| SYMPÓZIUM FIRMY SANOFI – SYNTHELABO
Štvrtok 11. 10. 2001 14:00 – 15:30 hod Sála C Téma: Receptoroví antagonisti angiotenzínu II – medzník pri liečbe hypertenzie u pacientov s vysokým rizikom
Patofyziológia RAAS a postavenie receptorových antagonistov angiotenzínu II Dukát A. II. interná klinika LF UK a FN, Bratislava Kardiovaskulárne ochorenia predstavujú skupinu ochorení, ktoré sú mimoriadne letálne a neskôr nie je možné znovuobnovenie plnej funkcie kardiovaskulárneho systému, je potrebné celkové zameranie na jej preventívny prístup. Boli vypracované multivariátne rizikové profily, ktoré umožnili efektívnu selekciu kandidátov s veľmi vysokým rizikom pre možnú intervenciu. Presne definovanými intervenčnými postupmi možno dosiahnuť podstatné zlepšenia v kardiovaskulárnej morbidite a mortalite. Potenciál sekundárnej prevencie predstavuje kontinuum zlepšenia trombolytickou liečbou, betablokátormi, inhibítormi angiotenzín konvertujúceho enzýmu, antikoagulanciami, antitrombotickou liečbou, komplexom revaskularizačných procedúr a agresívnym ovplyvnením rizikových faktorov. Pritom jednoduché zlepšenie nemožno dosiahnuť korekciou jednotlivého rizikového faktora, ale skôr multivariátneho rizikového profilu. Väčšina je vo vzťahu ku hypertenzii. Pod tlakom pacientov i lekárov požadujúcich vysoko účinné a dobre tolerované lieky, s objavením nových poznatkov v oblasti kardiovaskulárnej patológie sú dnes blokátory AT-l angiotenzínových receptorov jedinou skupinou liečiv, ktoré spĺňajú obe uvedené požiadavky. Sú zároveň aj zaradené pri liečbe hypertenzie v medzinárodne prijatých odporúčaniach (WHO/ISH 1999). Už takmer 25 rokov je známy vzťah medzi plazmatickou renínovou aktivitou a srdcovocievnymi príhodami. Odvtedy sa stal renín-angiotenzín-aldosteronový systém (RAAS) cieľovým miestom pri liečbe hypertenzie, s postihnutím cieľových orgánov pri hypertenzii, ale i napríklad srdcového zlyhania. Kľúčovým efektorovým hormónom RAAS je angiotenzín II, ktorý je zároveň aj patogenetickým faktorom kardiovaskulárnych ochorení cez svoje krátko (vasokonstrikcia) i dlho trvajúce účinky (podpora rastu a štrukturálnych abnormalít) a urýchlenia procesu aterosklerózy vôbec. Angiotenzín II sa viaže minimálne na dva receptory AT, pričom AT-l podtyp je dnes cieľom pôsobenia nových – selektívnych receptorových antagonistov. Medzi ne dnes zaraďujeme (v abecednom poradí) candesartan, eprosartan, irbesartan, losartan, olmesartan, telmisartan, tasosartan, valsartan a ďalšie so svojím spoločným skupinovým efektom. Snahy o syntézu perorálne účinných, selektívnych antagonistov AT-1 receptorov sa realizovali iba asi pred 10 rokmi a dnes sa stávajú jednou z dominantných skupín liečiv kardiovaskulárneho systému. Pre svoje výnimočné vlastnosti, medzi ktoré patrí unikátne dobrá tolerabilita (nežiaduce účinky porovnateľné s placebom) a ich vysoká efektivita (porovnateľná so všetkými dostupnými hlavnými triedami liečiv), s možnosťou použitia pri viacerých ochoreniach kardiovaskulárneho systému predstavujú veľmi zaujímavú a perspektívnu triedu pre liečbu v monoterapii i pri kombinovanej liečbe. Zlepšujú jednoznačne compliance pacientov ku liečbe. V súčasnosti je niekoľko dôvodov, prečo je lepšie blokovať AT-1 receptory, než iba klasickou skupinou inhibítorov angiotenzín konvertujúceho enzýmu: – Blokáda na úrovni AT-l receptorov vedie k vylúčeniu hlavných negatívnych účinkov angiotenzínu II, kým pri ACE inhibítoroch blokáda systému nie je úplná. – Angiotenzín II sa tvorí aj nie ACE mediovanými cestami (ako napr. kardiálnymi a vaskulárnymi chymázami), takže ACE inhibícia nikdy nevedie k úplnému vylúčeniu tvorby angiotenzínu II. V skutočnosti sú dnes dôkazy, že pri chronickej liečbe ACE inhibítormi hladiny angiotenzínu II sa vracajú k hodnotám pred liečbou. – Blokáda AT-l receptorov nevedie k interakcii s bradykinínom, substanciou P a metabolizmom tachykinínov, čo sa predpokladá ako špecifický vedľajší účinok liečby liekovej skupiny (suchý, dráždivý kašeľ a občasný výskyt angioneurotického edému pri liečbe ACE inhibítormi). – Pri liečbe AT-l blokátormi dochádza k reflexnému zvýšeniu tvorby angiotenzínu II, čo vedie ku stimulácii AT-2 receptorov (ev. i s ich up-reguláciou pri ochoreniach) s celým radom možných kontraregulačných (priaznivých) účinkov, ako napr. inhibíciou rastu a kardiovaskulárnou remodeláciou. – Zavedenie blokátorov receptorov AT-l pre angiotenzín mení niektoré postupy v liečbe. Tolerabilita porovnateľná s placebom (podstatne zlepšujúca compliance pacientov k liečbe) je efektom tejto triedy. Prebieha celý rad veľkých randomizovaných, kontrolovaných štúdií s ARB a výsledky, ktoré prinesú (už v prie behu 3 – 4 rokov) ukážu ich skutočné miesto v kardiovaskulárnej farmakoterapii (monoterapii i kombinovanej liečbe).
Liečba hypertenzie u diabetikov 2. typu: najnovšie výsledky s antagonistom receptora angiotenzínu II – prograM PRIME Ponťuch P. IV.interná klinika LFUK, NsP CM, Bratislava PRIME (Program for Irbesartan Mortality and Morbidity Evaluations) bol zameraný na hypertenzných diabetikov 2. typu (HDM-2) s rôznymi štádiami diabetickej nefropatie (DN). Štúdia IRMA 2 porovnala účinok irbesartanu (150 mg, 300 mg) a placeba na progresiu včasnej DN (mikroalbuminúria) u 590 HDM-2. Primárnym koncom bol čas do vzniku albuminúrie > 200 µg/min alebo jej vzostup aspoň o 30 %. Irbesartan (300 mg/d) redukoval relatívne riziko v porovnaní s placebom o 70 % (p = 0,0004), kým irbesartan (150 mg/d) o 39 % (NS). Zníženie TK bolo podobné v 3 skupinách (142/84, 143/84, 145/84 mmHg). Štúdia IDNT porovnala účinok irbesartanu, amlodipínu a placeba na chorobnosť/úmrtnosť u 1 715 HDM-2 s manifestnou DN (proteinúria >0,9 g/24 h, s-kreat 89 – 266 µmol/l). Dávky boli titrované do: irbesartan 300 mg/d, amlodipín 10 mg/d. Primárnym koncom bol čas do zdvojnásobenia s-kreatinínu, konečného štádia zlyhania obličiek alebo úmrtia. Irbesartan mal o 20 % nižšie RR primárneho konca ako placebo (p = 0,02) a o 23 % nižšie RR ako amlodipín (p = 0,006). Kontrola TK bola pri irbesartane a amlidipíne podobná (140/77, 141/77 mmHg), ale pri placebe horšia (144/80 mmHg) (p = 0,001). Irbesartan spomaľuje vývoj z mikroalbuminúrie do klinickej proteinúrie (IRMA 2) a znižuje riziko progresie diabetickej nefropatie a riziko úmrtia (IDNT). Irbesartan podstatne znižuje riziko chorobnosti a úmrtnosti u hypertenzných DM-2.
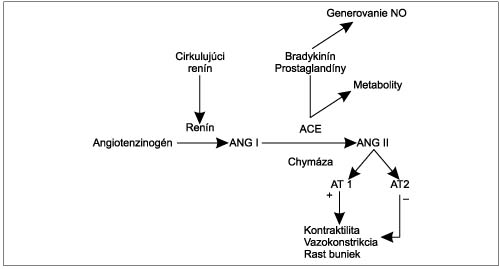
Irbesartan pri liečbe chronického srdcového zlyhávania Murín J. I. interná klinika LF UK a FN, Bratislava Väčšina kardiovaskulárnych ochorení vo vyspelých krajinách vďaka prevencii a liečbe klesá, avšak výnimkou je incidencia a prevalencia chronického srdcového zlyhávania. Hoci poznanie procesu kardiovaskulárnej remodelácie a účasti aktivácie neurohormonálnych systémov (renín-angiotenzín-aldosterónový systém, RAAS, sympatický nervový systém, SNS a ďalšie) pri rozvoji chronického srdcového zlyhávania viedlo k účinnej liečbe pomocou ACE inhibítorov, betablokátorov, predsa je morbidita a mortalita tohto ochorenia vysoká. Zdá sa, že priama blokáda AT1 receptora angiotenzínu II by mohla byť účinnejšia v blokovaní RAAS, ako použitie ACE inhibície (Dickstein et al. JACC 1995). Okrem toho zablokovaním AT1 receptora umožníme aktiváciu AT2 receptora angiotenzínom II a táto aktivácia protipôsobí aktivácii AT1 receptora (obrázok 1).
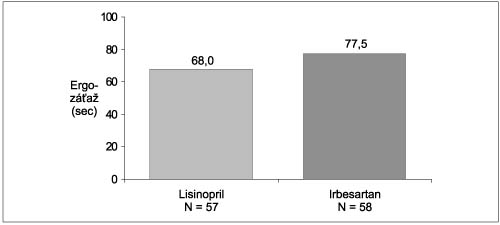
Irbesartan je vysokoselektívny nepeptidový antagonista AT1 receptorov a jeho farmakokinetické vlastnosti favorizujú dávkovanie raz denne (Marino et al. Clin Drug Invest 1997). Tento liek preukázal významne svoju účinnosť ako antihypertenzívum s „placebovým výskytom“ nežiaducich účinkov. Osvedčil sa významne u pacientov s počínajúcou i rozvinutou nefropatiou pri hypertenzii v prevencii progresie ochorenia (Štúdie IRMA a IDNT. Konferencia ASH, S. Francisco, 16 – 19. 5. 2001). Objavujú sa nové informácie o účinnosti irbesartanu aj pri liečbe pacientov s chronickým srdcovým zlyhávaním. V multicentrickej randomizovanej klinickej štúdii (218 pacientov, NYHA trieda II-IV, EF < 40 %, povolené diuretiká, digoxín, ale vysadené ACE inhibítory (ACEI) na 4 dni, hemodynamické vyšetrenie pri vstupe do štúdie, o 24 hod. a po 12 týždňoch) sa podával irbesartan (dávky: 12,5, 37,5, 75,0 a 150 mg): jeho akútny hemodynamický efekt spočíval v poklese zaklíneného pľúcneho tlaku (-4,4 mm Hg, dávko závisle) a v poklese pľúcneho arteriálneho tlaku (srdcová frekvencia, srdcový index a EF sa nezmenili); v dlhodobom sledovaní sa znížil zaklínený pľúcny tlak (dávko závisle) až o 6 mm Hg, poklesol pľúcny arteriálny tlak, nezmenil sa srdcový index ani srdcová frekvencia a mierne stúpla (nevýznamne) EF ľavej komory; liek bol dobre tolerovaný a menej pacientov na najvyššej dávke lieku prerušovalo liečbu pre zhoršenie srdcového zlyhania (Havranek et al. JACC 1999). V inej klinickej štúdii (134 stabilných pacientov s ChSZ, NYHA trieda II-III, EF < 40 %) sa porovnával vplyv ACEI (lisinopril do dávky 20 mg/d) versus irbesartan (do dávky 150 mg/d) na záťažovú kapacitu (ergometria: doba tolerovania záťaže): irbesartan vyvolal 78 sec. predĺženie oproti východzej záťaži, lisinopril, „len“ 68 sec. predĺženie (rozdiel nevýznamný) (obrázok 2) (Vijay et al. JACC 1998).
Irbesartan sa teda javí byť aj účinným liekom pri liečbe a prevencii progresie pacientov s chronickým srdcovým zlyhaním.
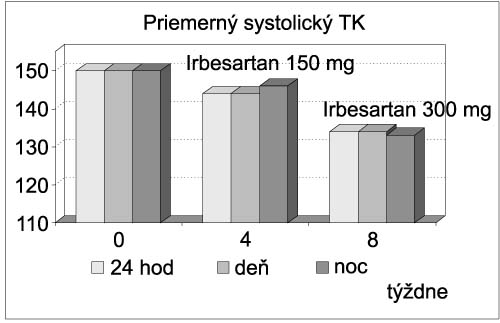
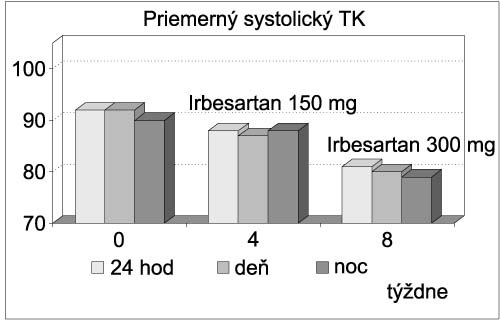
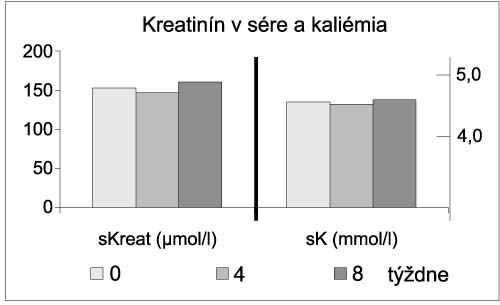
Artériová hypertenzia po transplantácii srdca a jej liečba irbesartanom Goncalvesová E, Lesný P, Fabián J. SÚSCH, Bratislava Východiská: Artériová hypertenzia (AH) sa vyskytuje približne u 90 % pacientov po transplantácii srdca (HTx). Zásadným etiologickým faktorom sú vedľajšie účinky cyklosporínu. Na jej vzniku sa podieľa aj nesúhra v regulácii činnosti denervovaného srdca s rezistenčným arteriálnym riečiskom (ventricular-vascular uncoupling). Význam má nepochybne aj relatívne vysoký výskyt hypertenzie (v terminálnej fáze dekapitovanej) u kandidátov HTx. Typickou črtou potransplantačnej AH je jej prevažne diastolický charakter a chýbanie fyziologického poklesu hodnôt TK v nočných hodinách. Hemodynamicky je charakterizovaná zvýšením periférnej vaskulárnej rezistencie a znížením vývrhového objemu. Dlhodobo nekontrolovaná AH má negatívny vplyv na funkciu štepu, renálne funkcie, podieľa sa na progresii vaskulárnej choroby štepu, vzniku, vývoji a ruptúrach tepenných aneuryziem. Z toho hľadiska je pravdepodobné, že dôsledná kontrola AH pozitívne ovplyvní morbiditu a mortalitu po HTx. Realitou liečby potransplantačnej hypertenzie je, že sa normotenzia dosahuje len asi u 30 % pacientov a väčšinou je potrebná kombinácia antihypertenzív. Voľba farmák je často limitovaná interakciami s imunosupresívnou liečbou a polymorbiditou týchto chorých. Za lieky prvej voľby považujeme Ca antagonisty, v druhej línii ich najčastejšie kombinujeme s ACE inhibítormi. Irbesartan patrí do skupiny blokátorov receptorov pre angiotezín II (B-ATII). Viacero štúdií potvrdilo jeho spoľahlivý antihypertenzívny účinok, pri tolerabilite porovnateľnej s placebom. Interakcie s cyklosporínom nie sú známe. Podávanie v jednej dennej dávke je predpokladom dobrej compliance k liečbe. Experimentálne práce ukázali, že podávanie B-ATII inhibuje proliferáciu buniek intimy v koronárnych tepnách štepu a tým spomaľuje vývoj vaskulárnej choroby (GVD). Iné práce naznačujú schopnosť irbesartanu tlmiť zápalovú aktivitu, ktorá sa pozoruje pri akcelerovanej ateroskleróze. Táto vlastnosť irbesartanu by u chorých po HTx mohla byť výhodná nielen pri prevencii GVD, ale aj rejekcie. Cieľom práce bolo zhodnotiť antihypertenzívny účinok irbesartanu u chorých poHTx, u ktorých sa štandartnou liečbou nedosiahla uspokojivá kontrola AH. Súbor chorých a metódy: Irbesartanom sme liečili 7 pacientov po HTx, u ktorých pri liečbe kombináciou Ca antagonistov a ACE inhibítorov, resp. monoterapiou Ca antagonistami alebo ACE inhibítormi priemerná hodnota TK pri 24-hodinovom monitorovaní bola viac ako 140/90 mmHg a/alebo v nočných hodinách viac ako 130/85 mmHg. Liečbu sme začínali 150 mg irbesartanu v jednej večernej dávke. Po 4 týždňoch sa vykonalo 24-hodinové monitorovanie TK. V prípade nedostatočného efektu a dobrej tolerancie sa dávka zvyšovala na 300 mg. Monitorovanie TK sa robilo 4 týždne po zvýšení dávky. V 2., 4. a 8. týždni liečby sme vyšetrovali hladiny sérového kreatinínu, urey, kyseliny močovej, ionogram, tzv. hepatálne testy, kreatinín kinázu a hodnoty krvného obrazu. Vylúčení boli pacienti s hodnotou sKreat viac ako 250 µmol/l a hodnotami hepatálnych testov, prekračujúcimi trojnásobok normálnych hodnôt. Na štatistickú analýzu sme použili metódy deskriptívnej štatistiky, na testovanie rozdielov Wilcoxonov test. Výsledky: Priemerný TK za 24 hodín bol pred liečbou 150/92 (± SD 14,2/8,1) mm Hg, počas dňa 150/91 (±14,1/7,4) a v noci 150/90 (± 16,3/5,2). Pri liečbe 150 mg irbesartanu boli priemerné hodnoty TK za 24 hodín 144/88 (±18/8,8), cez deň 144/ 86(±18,6 /11,2) a v noci 146/88 (±17,6/8,5) a pri liečbe 300 mg Irbesartamu (5 pacientov) poklesli na 134/81 (±14,1/4,3), 134/ 80 (±15,8/4,9) a 133/79 (±14/4,3) mm Hg, resp. (p < 0,05). Koncentrácia sérového kreatinínu bola pred liečbou 153 (± 29), pri liečbe 150 mg irbesartanu 149 (±47) a pri dávke 300 mg 161 (± 39,1) µmol/l (NS). Významne sa nezvýšila ani kaliémia, ktorej hodnoty boli 4,5 (±0,6) vs 4,4 (±0,32) vs 4,6 (±0,4) mmol/l (obrázok 1 – 3).
Záver: Irbesartan v kombinovanej liečbe účinne znížil systolický a diastolický TK u chorých po HTx. Zmeny v hladinách sérového kreatinínu a kália neboli významné. Nedošlo k normalizácii diurnálneho rytmu TK. |