| XVIII.
pracovná konferencia Slovenskej hypertenziologickej spoločnosti 22. – 23. máj 2003, Nitra SÚHRNY Diferenciálna diagnostika najčastejších foriem hypertenzie v gravidite Beňová K, Novotný R, Kmec J, Sirotiaková J. Interná klinika, FNsP, Prešov, Kardiocentrum, FNsP, Prešov, Interná klinika, FNsP, Nitra Výskyt hypertenzie v gravidite nepriaznivo vplýva na osud ženy i plodu. Asi 10 % gravidných žien má hypertenziu, z toho u 4 % sa vyskytuje hypertenzia nezávislá na gravidite (tzv. chronická hypertenzia) a u 6 % špecifická, graviditou indukovaná hypertenzia a preeklampsia. Preeklampsia je multisystémové ochorenie, pri ktorom zvýšenie tlaku krvi je len jedným z príznakov ochorenia. Chronická hypertenzia môže byť esenciálna alebo sekundárna (najčastejšie nefrogénna hypertenzia). Diagnóza chronickej hypertenzie v gravidite je jednoznačná len vtedy, ak bola diagnostikovaná už pred graviditou. Graviditou indukovaná hypertenzia vzniká po 20. týždni gravidity a po pôrode väčšinou vymizne do 10 dní. Dôležitým markerom na detekciu preeklampsie je proteinúria. Pri esenciálnej hypertenzii je proteinúria < 0,3 g/24 hod, pre preeklampsiu je typická proteinúria > 0,3 g/24 hod, proteinúria > 5 g/24 hod je prognosticky závažná. Pri preeklampsii dochádza k poklesu trombocytov už niekoľko týždňov pred objavením sa klinických známok ochorenia. Trombocytopénia < 150 000 je typická pre preeklampsiu, pri esenciálnej hypertenzii je počet trombocytov > 150 000. Hodnoty kyseliny močovej pri esenciálnej hypertenzii sú v norme, pri preeklampsii dochádza k hyperurikémii. Normálne hodnoty kyseliny močovej v gravidite do 32. týždňa sú 270 umol/l, po 32. týždni 315 umol/l. Hodnoty kyseliny močovej vyššie ako 320 umol/l sú prognosticky významným ukazovateľom. Hodnoty kreatinínu v sére pri esenciálnej hypertenzii sú v norme, pri preeklampsii v dôsledku vývoja nefropatie sa zvyšujú hodnoty S-Kr nad 88 umol/l, prognosticky závažné sú hodnoty S-Kr > 125 umol/l. Poškodenie obličiek dokazuje aj prítomnosť erytrocytov a granulovaných valcov v močovom sedimente, pokles GF a oligúria. Oligúria < 400 ml/24 hod je prognosticky závažná. Hypoproteinémia, hlavne hypoalbuminémia je charakteristická pre preeklampsiu a je jedným z faktorov vzniku tkanivových edémov pri preeklampsii. Pri preeklampsii klesá podiel albumínu, kým hladina globulínov sa nemení, klesá kvocient A/G z hodnoty 1,4 na 1,0. Pokles kvocientu A/G na 0,5 je prognosticky závažný. V začiatočnej fáze HELLP syndrómu dochádza k vzostupu AST oproti ALT. Pri preeklampsii môže dôjsť k porušeniu uteroplacentárneho prietoku a umbilikálneho prietoku, čo môže spôsobiť retardáciu rastu plodu, hypoxémiu, alebo viesť k intrauterinnému úmrtiu plodu. Pri preeklampsii je žena ohrozená akútnym renálnym zlyhaním, hepatálnym zlyhaním, krvácaním do mozgu, DIC, akútnym zlyhaním ĽK, rizikom predčasného odlúčenia placenty. Aby sa predišlo orgánovému poškodeniu matky a plodu, treba cielene pátrať po prvých príznakoch preeklampsie.
stop cmp. Stanovenie rizikových faktorov pre vznik cievnych mozgových príhod. Brozman M. Neurologická klinika, FN, Nitra Cieľ práce: Stanoviť prevalenciu osôb s profilom vysokého rizika cievnej mozgovej príhody na základe vyšetrení pacientov vo veku 45 rokov a viac u svojho praktického lekára. Metódy: Multicentrický audit, zahŕňajúci 100 praktických lekárov zo Slovenska, v ktorom sa dotazníkovou metódou zisťovala prítomnosť rizikových faktorov cievnej mozgovej príhody a výskyt CMP v anamnéze pri vyšetrení 15 po sebe nasledujúcich pacientov vo veku 45 rokov a viac. Sledované rizikové faktory: hypertenzia, diabetes mellitus, hypercholesterolémia, ICHS, fibrilácia predsiení, srdcové zlyhanie, prekonaná tromboembolická choroba, fajčenie a prekonaná TIA/NCMP. Výsledky: Vo vzorke 1 454 pacientov vo veku 45 rokov a viac bolo 40,3 % mužov a 59,6 % žien. Vo veku 44 – 54 rokov bolo 28,5 % pacientov, 55 – 64 rokov 30,3 %, 65 – 74 rokov 27,5 % a nad 75 rokov 13,8 % pacientov. Žiadny rizikový faktor sa nezistil u 11 % pacientov, jeden bol prítomný u 26 % pacientov, dva u 31 % pacientov, tri rizikové faktory súčasne malo 22 % pacientov, štyri 7 %, päť a viac 2 % pacientov. Najčastejším rizikovým faktorom bola hypertenzia (63,4 %), hypercholesterolémia (49,1 %), ICHS (41 %), diabetes (19,6 %), fajčenie (13,8 %), exfajčiarov bolo 33,1 %. Fibrilácia predsiení bola prítomná u 3,3 % pacientov. Prekonanú TIA udalo v anamnéze 9,3 % pacientov, prekonanie NCMP 6,0 % pacientov. Kardiovaskulárne zameranú liečbu malo 82,4 % pacientov, najčastejšie kombinovanú z antiagregancií, ACE inhibítorov, betablokátorov, C antagonistov a diuretík. Antikoagulačnú liečbu užívalo 3,6 % pacientov. Závery: U pacientov s prekonanou TIA/NCMP bol signifikantne častejší výskyt ICHS, fibrilácie predsiení, diabetu a žilovej choroby, ako aj anamnéza hypertenzie.
Nefarmakologická liečba vysokého krvného tlaku Farský Š. Dom srdca, Martin Nefarmakologická liečba hypertenzie a prevencia vysokého krvného tlaku zahŕňajú rovnaké postupy týkajúce sa predovšetkým životného štýlu. Ich význam neustále rastie, pretože pôsobia vlastne na tie faktory, ktoré sú z veľkej miery príčinou vzniku vysokého krvného tlaku. U pacientov so začínajúcou hypertenziou možno zmenou životného štýlu zabrániť jej rozvinutiu a dosiahnuť normálne hodnoty krvného tlaku. U pacientov s fixovanou hypertenziou, aj keď sa nie vždy dosiahne týmto spôsobom žiaduca výrazná redukcia hodnôt krvného tlaku, možno očakávať zníženie spotreby liekov proti vysokému krvnému tlaku. Správne aplikovaná prevencia a nefarmakologická liečba hypertenzie má obrovský populačný dosah v zmysle zlepšenia zdravotného stavu obyvateľstva a výraznej redukcie nákladov na zdravotníctvo. Podľa prepočtov možno napr. očakávať pri znížení priemerného diastolického tlaku v populácii len o 2 mmHg redukciu výskytu mozgocievnych príhod až o 15 % a koronárnych príhod o 6 %. Najdôležitejšími nefarmakologickými prostriedkami na vlastné zníženie vysokého krvného tlaku sú: redukcia hmotnosti pri obezite, redukcia príjmu soli a zmena stravovania, zvýšenie telesnej aktivity a redukcia konzumácie alkoholu pri jeho zvýšenom príjme. Relatívna účinnosť jednotlivých nefarmakologických prostriedkov pri znižovaní vysokého krvného tlaku a pri prevencii srdcovocievnych chorôb bude podrobne diskutovaná. Hlavným cieľom liečby pacienta s vysokým krvným tlakom nie je len dosiahnutie normálnych hodnôt krvného tlaku, ale predovšetkým zníženie celkového rizika chorobnosti a úmrtnosti na kardiovaskulárne choroby. To vyžaduje sústredené úsilie v boji proti všetkým ovplyvniteľným rizikovým faktorom a jeho intenzita sa so stúpajúcim ich počtom musí zvyšovať. A práve nefarmakologické aplikácie pôsobia zároveň proti viacerým rizikovým faktorom, a tak komplexne znižujú riziko vzniku poškodenia cieľových orgánov a orgánových komplikácií spojených s hypertenziou.
liečba obéznych pacientov s hypertenziou sibutramínom Farský Š, Kamenský G, Držíková M, Okálová J, Palinský J, Kolény D. Dom srdca Martin, Centrá pre obezitu v SR Primárnym cieľom štúdie bolo zistiť účinok sibutramínu v dávke 10 až 15 mg/deň/telesná hmotnosť a pridružené rizikové faktory v skupine obéznych hypertonikov, sekundárnym cieľom bolo vyhodnotiť bezpečnosť liečby sibutramínom so zameraním na vitálne funkcie (tlak krvi, pulzová frekvencia), EKG, laboratórne parametre a vedľajšie účinky. Išlo o otvorenú, prospektívnu, multicentrickú štúdiu, na ktorej celkovo participovalo 6 centier. Doba sledovania bola 6 mesiacov a štúdia sa začala v máji roku 2002. Medikácia pozostávala zo sibutramínu v dávke 10 mg/deň ráno per os, prípadne 15 mg, ak pokles hmotnosti po 1. mesiaci bol menší ako 2 kg. Zaradených bolo celkovo 30 pacientov, 12 mužov a 18 žien priemerného veku 50,3 rokov. Základné vstupné údaje súboru: BMI – 36,3 kg/m2, telesná hmotnosť – 106,1 kg, diastolický tlak – 84 mmHg, pulzová frekvencia – 75,5/min. Liečba hypertenzie: monoterapia – 17 pacientov, dvojkombinácia – 9 pacientov, trojkombinácia – 4 pacienti. Antihypertenzíva: ACE – 23-krát (77 %), CaB – 13-krát (43 %), diuretiká – 7-krát (23 %), iné – 4-krát (13 %). Iná medikácia: PAD – 6 pacienti. Počas 6-mesačného sledovania došlo k priemernému poklesu hmotnosti o 9,9 kg. Z 30 pacientov nedokončili sledovanie traja (1x nespavosť, 1x neúčinnosť, 1x problém compliance). Priemerný systolický tlak klesol zo 135,8 na 130,4 mmHg (p = 0,05), priemerný diastolický tlak klesol z 84 na 81,9 mmHg (NS). Pulzová frekvencia ani laboratórne výsledky sa štatisticky významne nezmenili. Záver: 24-týždňová komplexná liečba vrátane aplikácie sibutramánu viedla v skupine 30 obéznych pacientov s esenciálnou hypertenziou k priemernému poklesu telesnej hmotnosti o 9,9 kg a k štatisticky významnému poklesu systolického tlaku krvi. Liečba sibutramínom bola výborne tolerovaná, s nízkym výskytom vedľajších účinkov.
farmakologická liečba hypertenzie Fedelešová V. Klinika farmakoterapie ÚPKM a FNsP akad. L. Dérera, Bratislava Hypertenzia je významným rizikovým faktorom náhlej cievnej mozgovej príhody, infarktu myokardu, kongestívneho zlyhania srdca, renálneho zlyhania, progresívnej aterosklerózy a demencie. Primárnym cieľom liečby hypertenzie je redukovať incidenciu uvedených ochorení u hypertenzných pacientov na úroveň výskytu u normotenzných subjektov. V súčasnosti tento cieľ nie je dosiahnutý. V manažmente hypertenzie sú tri základné úlohy: zníženie krvného tlaku na akceptovanú úroveň; ďalej treba brať do úvahy charakteristiky pacienta, čo zahŕňa demografické charakteristiky ako vek, rasu a tiež prítomnosť konkomitantných rizikových faktorov alebo postihnutie kardiovaskulárneho systému a obličiek; a nakoniec vlastnosti antihypertenzív, osobitne ich mechanizmus účinku, ktorý môže priniesť ďalší benefit pre pacienta (napr. redukciu poškodenia cieľových orgánov), súčasne s poklesom krvného tlaku. JNC-VI a IHS/WHO 1999 smernice odporúčajú pokles krvného tlaku u hypertonikov pod 140/90 mmHg, u diabetikov s hypertenziou pod 130/85 mmHg a u pacientov s renálnym poškodením a proteinúriou pod 125/75 mmHg. Monoterapiou tieto cieľové hodnoty krvného tlaku možno dosiahnuť asi u 40 % hypertonikov, a preto je nutné pristúpiť ku kombinovanej antihypertenzívnej terapii. Vhodnou kombináciou antihypertenzív možno dosiahnuť aditívny antihypertenzívny efekt, vhodnými dávkami zníženie nežiaducich účinkov a synergiu v komplementárnej účinnosti zložiek pri vplyve na hemodynamiku, metabolizmus a neurohumorálne mechanizmy.
moderná ekg diagnostika hypertrofie Ľavej komory. Porovnanie klasických a najnovších kritérií Filipová S. Kardiologická klinika SZU, SÚSCH, Bratislava Artériová hypertenzia (AH) predstavuje významný faktor vývoja hypertrofie ľavej komory (HĽK). HĽK významne ovplyvňuje viaceré neinvazívne merateľné parametre v EKG aj v ECHOKG diagnostike tak u pacientov s, ako aj bez súčasne prítomnej ischemickej choroby srdca (ICHS). Ovplyvnenie povrchového elektrického poľa srdca komorovej depolarizácie (QRS) aj repolarizačnej fázy (ST-T) hypertrofiou ĽK predstavuje významný a často limitujúci faktor pre včasnú a korektnú záchytnosť závažnej artériovej hypertenzie aj ICHS. Cieľom prednášky je informovať o najnovších EKG kritériách HĽK, ktoré v porovnaní s klasickými (napr. Sokolowov-Lyonov index) zlepšujú pravdepodobnosť zachytenia včasných EKG prejavov HĽK ako jedného z najzávažnejších nezávislých rizikových faktorov náhlej srdcovej smrti. Na vlastnom súbore dokumentovať tieto údaje a analyzovať špecifitu a senzitivitu jednotlivých postupov. Metodicky sú v práci porovnávané dva systémy 12-zvodových EKG kritérií: klasické kritériá HĽK podľa Sokolowa a Lyona (S&L) s novšími typmi kritérií a skóre: podľa Dollara a Robertsa (D&R), Romhilta a Estesa (R&E) a Cornelowské skóre (CS). Použité boli aj vybrané VKG kritériá podľa Friedmana (VKG-F) a vlastné publikované kritériá pre EKG izointegrálové mapovanie (MAP). EKG kritériá boli testované na súbore 76 zdravých jedincov (bez AHT, bez ICHS, bez znakov HĽK podľa ECHOKG vyšetrenia) a 92 hypertonikov s prítomnými ECHOKG znakmi hypertrofie ĽK bez. Súbory boli hodnotené spoločne pre mužov a ženy. Najvyššiu senzitivitu a špecifitu pre prítomnosť HĽK majú v 12-zvodovom EKG kritériá R&E a CE, nakoľko berú do vzťahu aj abnormality mimo komplexu QRS (vlna P, segment ST, vlna T). Špecializované zvodové systémy (VKG-F, MAP) zvyšujú záchytnosť incipientných abnormalít elektrického poľa hypertenzného srdca, ale nie sú štandardne dostupné pre klinickú prax.
liečba artériovej hypertenzie – súčasné preventívne ovplyvnenie rizikových faktorov aterosklerózy Filipová S, Škultétyová D. Kardiologická klinika SZU, SÚSCH, Bratislava Nároky na modernú antihypertenznú liečbu v súčasnosti sú komplexné. Kvalitné antihypertenzívum okrem účinnej a bezpečnej kontroly krvného tlaku (TK) by nemalo negatívne ovplyvňovať prítomné iné rizikové faktory a ďalšie súčasne prítomné ochorenia u jednotlivého pacienta. Od moderného antihypertenzíva sa očakáva, že bude dokonca pozitívne ovplyvňovať aj súčasné komorbidity a rizikové faktory. V strede záujmu je najmä vzťah antihypertenznej liečby k ischemickej chorobe srdca (ICHS), k prevencii srdcového zlyhania (SZ), vzťah k diabetes mellitus (DM), k poruchám lipidového spektra, renálnym funkciám, poruchám hemokoagulácie a ochoreniam dýchacieho systému. Cieľom prehľadovej prednášky je informovať o komplexných efektoch jednotlivých skupín antihypertenzív najmä v súvislosti s ich efektom na známe rizikové faktory celkovej aterosklerózy. V poslednom desaťročí viaceré medzinárodné multicentrické štúdie s inhibítormi ACE, betablokátormi a inými antihypertenzívami upozornili na ich komplexný, najmä preventívny efekt (UKPDS, HOT, HOPE, ALLHAT, PROGRESS, EUROPA). Najaktuálnejšie čiastkové výsledky štúdie ASCOT naznačujú začiatok nového obdobia v medikamentóznej prevencii KVS rizika u hypertonikov.
imidazolové receptory participujú na zvýšení tlaku pri deficiencii oxidu dusnatého Gerová M, Tőrők J, Pecháňová O. Ústav normálnej a patologickej fyziológie SAV, Bratislava Zníženie produkcie oxidu dusnatého (NO) podmieňuje konstrikciu cievnej hladkej svaloviny priamo (i) a nepriamo (ii), ovplyvnením iných vasokonstriktorických systémov, napr. RAS, či zvýšením uvoľňovania mediátora zo sympatikových terminál (1, 2). V experimentálnom modeli NO deficitnej hypertenzie (NODH) boli preukázané všetky tieto tri zložky. Ernsberger a spol. (3) (1987) ukázali na prítomnosť imidazolových receptorov v neurónoch vazomotorického centra predĺženej miechy, ktoré majú schopnosť modulovať sympatikovú eferentáciu. Naskytla sa otázka, či vazomotorické centrum vybavené imidazolovými receptormi je zapojené do kontroly krvného tlaku modelu NO-deficitnej hypertenzie. Metóda: Zostavili sa tri skupiny potkanov: I. kontrolná; II. NODH potkany pri 4 týždne udržiavanej inhibícii NO syntázy; III. NO-deficitné potkany so súčasným podávaním rilmenidínu – antagonistu imidazolových receptorov. TK sa sledoval potkanom týždenne, nekrvavo. Na konci pokusu sa vypreparovalo srdce a mozog na stanovenie aktivity NO syntázy a hrudná aorta na sledovanie relaxačnej odpovede. Výsledok: NODH potkany mali vysoký TK od prvého týždňa do konca pokusu v porovnaní s kontrolami. Potkany, ktoré súčasne dostávali sondou denne rilmenidín, mali TK, ktorý sa nelíšil od kontrol. Nemenila sa ani frekvencia srdca. Index váha srdca/tela bol významne zvýšený u NODH potkanov, mierne zvýšený aj u potkanov, ktorí dostávali rilmenidín. Pozoruhodný bol nález, že rilmenidín neupravil inhibovanú aktivitu NOS u NO deficitných potkanov. Prstence aorty in vitro u NODH potkanov mali utlmenú relaxáciu na acetylcholín, nie však prstence z potkanov, ktorí popri inhibícii NOS dostávali i rilmenidín. Záver: Väzba rilmenidínu na imidazolové receptory významne zníži TK u NODH potkanov, pravdepodobne znížením centrálnej sympatikovej eferentácie, ale i priamym účinkom na cievnu hladkú svalovinu. Aktivita NOS zostáva inhibovaná. Literatúra 1. Bernátová I, et al. Physiol Res 1996;45:211–216.2. Cohen RA, et al. Am J Physiol 1998;254:H871–H878. 3. Ernsberger P, et al. Eur J Pharmacol 1987;134:1–13. mechanizmus antiaterosklerotického účinku lacidipínu u pacientov s esenciálnou hypertenziou Hirnerová E, Kosmálová V, Dekrét J, Štvrtinová V. II. interná klinika, FN, Bratislava Úvod: Antiaterogénne účinky dihydropyridínového kalciového antagonistu 3. generácie – lacidipínu boli potvrdené v klinickej štúdii ELSA (European Lacidipin Study of Atherosclerosis). Na základe výsledkov experimentálnych prác možno predpokladať, že jedným z mechanizmov tohto priaznivého efektu na spomalenie procesu aterosklerózy je zníženie oxidatívneho stresu. Ciele práce: 1. Porovnať hladinu malondialdehydu (MLD) v sére u pacientov s esenciálnou hypertenziou a kontrolnou skupinou normotonikov. 2. Overiť antioxidačné účinky lacidipínu u pacientov s esenciálnou hypertenziou a zistiť, či sa predpokladané zníženie oxidatívneho stresu podieľa na antiaterosklerotickom pôsobení lacidipínu v oblasti karotických artérií. Pacienti a metódy: Skupinu 54 pacientov s ľahkou a stredne ťažkou artériovou hypertenziou (skupina A) sme porovnali so skupinou normotonikov (skupina B). Hladina MLD v sére bola vyšetrená metódou kvapalinovej chromatografie. Hrúbku intimy-medie (IMT) sme merali ultrasonograficky na vzdialenej aj blízkej stene katorických artérií v oblasti arteria carotis communis, bifurkácie a arteria carotis interna, z nameraných hodnôt bola vypočítaná priemerná hodnota. Merania MLD aj IMT boli zrealizované v oboch skupinách na začiatku štúdie a potom opakovane v skupine A po 6 a 18 mesiacoch liečby lacidipínom. Výsledky: Hodnota MLD v sére bola signifikantne vyššia u pacientov skupiny A v porovnaní so skupinou B (0,44 ± 0,12 vs. 0,25 ± 0,03 umol/l, p < 0,001). Po liečbe lacidipínom došlo u pacientov skupiny A k významnému poklesu MLD (0,44 ± 0,12 vs. 0,32 ± 0,06 umol/l, p < 0,001). V súbore všetkých pacientov sme nezaznamenali po liečbe štatisticky významnú zmenu IMT (1,0061 ± 0,3298 vs. 1,0060 ± 0,3177 mm, p = NS), avšak v podskupine pacientov s IMT ł 1 mm bola pozorovaná štatisticky významná tendencia k regresii IMT (1,2916 ± 0,2748 vs. 1,2767 ± 0,2731, p 0,02). Lineárna regresná analýza potvrdila pozitívnu koreláciu IMT a MLD (p < 0,001). Závery: 1. Esenciálna hypertenzia je sprevádzaná zvýšenou lipoperoxidáciou. 2. Tendencia k regresii IMT bola pozorovaná u pacientov s hodnotou IMT rovnou alebo väčšou ako 1 mm, čo ukazuje na priaznivejší efekt liečby práve u pacientov najviac ohrozených kardiovaskulárnymi komplikáciami. 3. Potvrdili sme antioxidačný efekt lacidipínu u pacientov s esenciálnou hypertenziou a účasť tohto mechanizmu na antiaterogénnom pôsobení lacidipínu v karotickom riečisku.
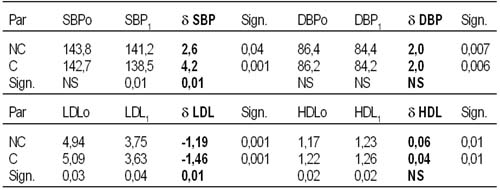
vplyv compliance na lipidy a krvný tlak u pacientov s ischemickou chorobou srdca v sekundárnej prevencii Horváthová H, Lietava J, Dukát A. II. interná klinika, FN, Bratislava Compliance – spolupráca pacienta je významný faktor v liečbe kardiovaskulárnych ochorení. Nízka spolupráca pacienta vedie k nedostatočnému terapeutickému efektu. Frekvencia pacientových návštev u lekára odráža záujem o adekvátnu liečbu. Cieľ a metódy: Hodnotíme počet návštev ako ukazovateľ spolupráce vo vzťahu k efektu liečby artériovej hypertenzie a dyslipidémie u vysoko rizikových pacientov s ischemickou chorobou srdca (ICHS), zaradených do projektu Vita Longa, liečených statínmi. Analyzovali sme 1 418 pacientov, ktorí zavŕšili jednoročné sledovanie [priemerne 1,69 roka (0 – 2,2 roka)]. Pacienti boli rozdelení na compliantných (C; n = 1 092), (absolvovali > 5 klinických vizít za rok) a non-compliantných (NC; n = 326), (pacienti < 5 vyšetreniami za rok). Výsledky: Spolupracujúci pacienti dosiahli po roku liečby signifikantne výraznejší pokles d systolického krvného tlaku (TKS), LDL cholesterolu a celkového cholesterolu (d TCH 1,40 vs. d 1,20 mmol/l; p < 0,01), avšak nie diastolického tlaku krvi (TKD) a HDL cholesterolu (tabuľka 1). C skupina mala signifikantne nižšie absolútne riziko (podľa Mayo Clinic) ako NC skupina tak na začiatku (21,1 ± 12,09 vs. 23,4 ± 12,3; p < 0,005) ako i po roku sledovania (11,2 ± 7,51 vs. 12,7 ± 7,74; p < 0,005). Pokles absolútneho rizika bol nesignifikantný. Záver: Projekt Vita Longa dokazuje signifikantne vyšší vplyv terapeutickej intervencie v redukcii rizikových faktorov v sekundárnej prevencii ICHS u pacientov s lepšou spoluprácou. Tabuľka 1 Porovnanie rizikových faktorov na začiatku a po roku sledovania u C a NC pacientov
compliance a terapeutický efekt u pacientov s artériovou hypertenziou Horváthová H, Kimliková K, Balažovjech I. II. interná klinika FN, Bratislava Artériová hypertenzia patrí medzi chronické kardiovaskulárne ochorenia s vysokou prevalenciou a incidenciou. Populačná štúdia v USA dokázala, že optimálna kontrola krvného tlaku bola u 35 % vyšetrených pacientov (9). Na tomto nízkom percentuálnom zastúpení sa okrem nedostatočnej terapeutickej intervencie podieľa i nedostatočná spolupráca – noncompliance pacienta, ktorá tak vedie k nárastu rizika kardiovaskulárnych komplikácií a morbidity. Cieľ a metodika: Analýza terapeutickej účinnosti liečby u pacientov sledovaných v našej hypertenznej ambulancii a monitoring compliance pacienta pomocou dotazníkov (pomocou pridelenia záporných bodov) a stanovenie závislosti efektivity liečby od miery spolupráce pacienta. Efekt liečby sa monitoroval retrospektívnou analýzou zdravotných záznamov 101 pacientov s esenciálnou hypertenziou. Výsledky: 1. Medikamentóznou liečbou esenciálnej hypertenzie došlo k normalizácii hodnôt krvného tlaku u 28 pacientov. Pokles tlaku zo 146/90 mmHg na 129/82 mmHg bol štatisticky signifikantný (p = 0,001). 2. Len 7 % pacientov bolo plne compliantných. Pokles (d) krvného tlaku bol významnejší u compliantných pacientov (n = 7), (dTKs = 11 mmHg, dTKd = 9 mmHg), v porovnaní so skupinou noncompliantných pacientov (dTKs = 3 mmHg, dTKd = -4 mmHg). 3. Pacienti majú nízku compliance vo vzťahu k nemedikamentóznej liečbe. Nie sú ochotní znížiť príjem soli (37 %), prestať fajčiť (12 %) a znížiť svoju hmotnosť (11 %). Záver: Uskutočnená štúdia potvrdzuje nedostačujúci terapeutický efekt liečby artériovej hypertenzie a lepší efekt liečby u pacientov s artériovou hypertenziou 1. stupňa, v porovnaní s pacientmi s ťažším stupňom artériovej hypertenzie. Pomerne vysoké percentuálne zastúpenie noncompliantných pacientov nachádza pozitívnu koreláciu medzi compliance pacientom a redukciou hodnôt krvného tlaku. Zdôrazňujeme, že dlhodobá kompenzácia krvného tlaku je kľúčová v prevencii komplikácií. Účinnosť liečby závisí od pravidelných kontrol krvného tlaku a intenzívnej motivácii pacienta k dodržiavaniu terapeutickej disciplíny.
artériová hypertenzia – ako ďalej v roku 2003? Jonáš P. IV. interná klinika FN L. Pasteura, Košice Nárast počtu liekových klinických štúdií vykonaných na princípoch medicíny založenej na dôkazoch je dôvodom dynamického pohľadu na taktiku farmakoterapie artériovej hypertenzie. Výsledky štúdií, ktoré sa vykonali v rokoch 2001 – 2002, poskytli závažné údaje, ktoré by sme mali v primárnej i sekundárnej prevencii, ale i v liečbe artériovej hypertenzie aplikovať. V štúdii PROGRESS aktívna liečba viedla k štatisticky významnému zníženiu recidív cievnych mozgových príhod (CMP) o 28 % a mala priaznivý dopad i v normotenznej skupine. Liečbou sa znížilo i riziko nefatálneho infarktu myokardu o 38 %, riziko srdcového zlyhania o 26 %. U chorých s recidívou v aktívnej skupine klesla incidencia poklesu kognitívnych funkcií o 45 %. V roku 2002 bola publikovaná štúdia HOPE, venovaná vplyvu ramiprilu na výskyt CMP. Výskyt všetkých CMP sa znížil o 32 %, incidencia fatálnych CMP sa znížila o 61 %. Štúdia SYST-EUR-DEMENTIA Project potvrdila, že liečba nitrendipínom alebo v kombinácii s hydrochlorotiazidom, znížila u seniorov výskyt CMP o 50 %. V druhej fáze, ak i chorí z placebovej skupiny dostávali aktívnu liečbu, znížilo sa riziko demencie o 55 %. Dve štúdie (SCOPE a LIFE) sledovali účinok AIIRB na kognitívne funkcie. V obidvoch sa potvrdil priaznivý účinok „sartanov“ na poznávacie schopnosti. Štúdia ELSA potvrdila, že lacidipín má nielen antihypertenzívny účinok, ale i antisklerotický efekt, ktorý je nezávislý od efektu na TK a je vhodný na monoterapiu i kombinovanú liečbu. Veľkým prínosom boli štúdie venované problematike cukrovky a artériovej hypertenzie. Štúdie CAPPP a HOPE potvrdili zníženie novovzniknutého DM 2. typu. Významným prínosom v taktike liečby diabetickej nefropatie a artériovej hypertenzie boli štúdie INDT, IRMA, RENAAL, LIFE a MARVAL, ktoré potvrdili nefrotoprotektivitu AIIRB pri DM 2. typu s artériovou hypertenziou i bez nej. Pre výrazný prospech a oddialenie terminálnych, život ohrozujúcich komplikácií, by výsledky týchto štúdií mali viesť k prehodnoteniu indikačných obmedzení pre túto skupinu farmák. V roku 2003 môžeme očakávať ukončenie niektorých štúdií (EUROPA, ACTION, ALLHAT, PEACE, VALUE), ale i možnosť predčasného ukončenia prebiehajúcich štúdií pre dosiahnutie primárneho cieľa, alebo z etických dôvodov. Ukončené štúdie umožňujú zaviesť do monoterapie, ale predovšetkým do kombinovanej liečby antihypertenzíva, ktoré sú účinné v primárnej i sekundárnej prevencii kardiovaskulárnych príhod, alebo oddialenia poškodenia cieľových orgánov či objavenia pridružených klinických stavov.
závažné komplikácie pri neliečenej artériovej hypertenzii. Kazuistika Kaputová M, Beňová K, Novotný R, Kmec J. Interná klinika FNsP, Prešov, Kardiocentrum FNsP, Prešov Artériová hypertenzia je jedno z najrozšírenejších civilizačných ochorení a predstavuje významný rizikový faktor kardiovaskulárnej morbidity a mortality v súčasnosti. Jej prevalencia v dospelej populácii je asi 20 %, vo vyšších vekových skupinách stúpa. Diastolická hypertenzia je viac asociovaná s KV rizikom u osôb mladších ako 45 rokov, systolická hypertenzia je v užšej korelácii s KV morbiditou a mortalitou u starších osôb. U pacientov s vysokým alebo veľmi vysokým rizikom by sa farmakologická liečba mala začať okamžite. Voľba jednotlivých liekov sa riadi vekom, prítomnosťou orgánových komplikácií a prítomnosťou pridružených ďalších patologických stavov. V súčasnosti máme k dispozícii závery viacerých klinických štúdií, ktoré dokázali, že existujú antihypertenzíva, ktorých benefit nesúvisí len so znižovaním TK. Významné sú kardioprotektívne účinky, predovšetkým regresia hypertrofie myokardiálnej svaloviny pri hypertenzii, ale i regresia zmnoženého intersticiálneho a perivaskulárneho kolagénu pri hypertrofovanom srdci, regresia hypertrofie cievnej steny, nefroprotektívny účinok prejavujúci sa poklesom proteinúrie alebo mikroalbuminúrie a spomalením progresie nefropatie. Terapia hypertenzie sa začína nízkymi dávkami liekov, ak sa nedosiahnu cieľové hodnoty TK a je dobrá tolerancia, dávky sa zvýšia. Ukázalo sa, že kombinovaná liečba viacerými liekmi rôznych skupín vedie k výraznejšiemu zníženiu TK, Kombináciou liekov s aditívnymi hypotenznými účinkami sa docieli približne dvojnásobné zníženie TK v porovnaní s monoterapiou. Adekvátnymi kombináciami liekov sa docieli maximalizácia antihypertenzného účinku a minimalizácia vedľajších účinkov. Lieky s 24-hodinovým pôsobením a dávkovaním 1-krát denne a s priaznivým pomerom T/P môžu priaznivo ovplyvňovať zvýšený výskyt cerebrovaskulárnych a koronárnych príhod v neskorých nočných, resp. skorých ranných hodinách. Vlastné pozorovanie: V uvedenej kazuistike je zachytený priebeh ochorenia neliečenej artériovej hypertenzie u 42-ročnej pacientky. Pacientka vyhľadala očného lekára pre zhoršené videnie a bolesti hlavy trvajúce asi týždeň. Pri vyšetrení sa zistili závažné zmeny na očnom pozadí (neuroretinopathia hypertonica o.u.) a pacientka bola odoslaná na hospitalizáciu na interné oddelenie. TK pri prijatí bol 240/140 mmHg. Z laboratórnych vyšetrení sa zistili zvýšené hodnoty S-Kr (267 umol/l), znížené hodnoty GF a TR. Dostupnými vyšetreniami sa vylúčila sekundárna hypertenzia. ECHOKG vyšetrením sa zistila koncentrická hypertrofia ĽK s poruchou diastolickej funkcie ĽK, dilatácia ĽP. Pri antihypertenznej liečbe došlo k stabilizácii tlaku krvi na priemerné hodnoty, došlo k regresii edému papily ad integrum, k vymiznutiu intraretinálnych hemorágií. Nefroprotektívny účinok liečby sa prejavil poklesom S-Kr (po 5 rokoch sledovania pacientky sa udržuje S-Kr na hodnote 150 umol/l).
inadekvátny rozmer tonometrickej manžety ako zdroj nepresnosti merania krvného tlaku – stály problém Kellerová E, Regecová V. Ústav normálnej a patologickej fyziológie, SAV, Bratislava Výrazný nárast prevalencie obezity a stúpajúca obľuba telesných cvičení s kulturistickými prvkami zvyšujú podiel jedincov s nadpriemerným obvodom ramena. Neštandardné typy a veľkosti manžiet rôznych, v súčasnosti dostupných tlakomerov, sú pre túto časť populácie často nevyhovujúce. Problém výberu manžiet adekvátnych rozmerov sa dotýka aj merania tlaku v pediatrii. Cieľom je analyzovať tento metodický zdroj možného skreslenia nameraných hodnôt krvného tlaku u zmiešaného súboru 175 dospelých vo veku nad 18 rokov, v rozpätí telesnej hmotnosti 50 – 132 kg, BMI 18 – 52, s obvodom ramena (OR) 23 – 51 cm a u 303 detí vo veku 1 mesiac až 6 rokov s telesnou hmotnosťou 3 – 25 kg, s OR 9,5 – 21 cm. TK u dospelých merali dvaja vyšetrujúci metódou ortuťovej sfygmomanometrie, každý normalizovanou manžetou 13 x 34 cm (NM) a nami navrhnutou manžetou pre nadmerné OR 17 x 42 cm (MNO), v striedavom poradí. U dojčiat a detí sme použili ultrazvukovú detekciu pulzácií a sadu manžiet navrhnutých nami vo vzťahu k vývinu ramena. Antropometrické výsledky ukázali, že u 15 % dospelých, ale až u 35 % pacientov diabetologického dispenzára, OR prekračujú kritickú hranicu 33 cm. Použitie NM u celého súboru, bez ohľadu na OR, zvyšuje incidenciu hodnôt TK > 130/80 mmHg o viac ako 10 %, zvýrazňuje závislosť na váhe a BMI a u jednotlivcov s OR > 33 cm, resp. > 40 cm, spôsobuje nadhodnotenie TK v priemere o 11/5, resp. 17/12 mmHg. Všetky tieto rozdiely voči MNO sú významné, pričom použitie MNO u OR < 33 cm nevedie k podhodnoteniu TK. Analogické vzťahy a dokumentácia dynamiky postnatálneho vývinu rozmerov ramena poukazujú na potrebu štandardizácie NM pre dojčatá a malé deti, v záujme spresnenia merania TK. Na záver opakovane upozorňujeme na to, že použitie neprimeranej tonometrickej manžety, najmä užšej a kratšej vzhľadom na OR, je závažnou príčinou nadhodnotenia TK, so všetkými diagnostickými, terapeutickými i epidemiologickými dôsledkami. Každý tlakomer je potrebné vybaviť manžetou pre nadmerný obvod. S podporou Grantu VEGA 2-3203/23.
hypertenzívna choroba a kúpeĽná liečba Kolesár J, Hrivnák I, Matej M, Kocinger A, Meňušová J, Molnár H. Slovthermae, Slovenské liečebné kúpele, Kúpeľný liečebný ústav Diamant, Dudince Pacienti s hypertenzívnou chorobou patria už skoro 100 rokov do náplne kúpeľnej liečby, najmä v uhličitých kúpeľoch. K liečebnému úspechu v kúpeľoch prispieva: 1. Zmena klímy, 2. Zmena prostredia – odlúčenie od rodinného a pracovného prostredia, 3. Riadenie životosprávy (denný režim), 4. Správna výživa, 5. Použitie liečebných fyziatrických procedúr a eventuálne iných druhov liečiv, 6. Možnosti zdravotnej výchovy. Komplexná liečba zahŕňa komplex fyziatrických procedúr (minerálne kúpele, hydroterapia, pohybová liečba, masáže, diéta), ako i potrebnú medikamentóznu liečbu. Zistilo sa, že len diétou a fyzikálnymi procedúrami dochádza za dva týždne k normalizácii krvného tlaku u 70 % hypertonikov. Pridaním liekov v treťom týždni ďalej klesal TK. Asi 1/3 hypertonikov vyžaduje v kúpeľoch medikamentóznu liečbu u hypertónie I. a II. štádia. Výsledky poklesu TK po kúpeľnej liečbe sú menšie (STK 15 %, DTK 18 %), ako v jednotlivom celkovom kúpeli (STK 30 %, DTK 27 %). Výskumné práce vysvetľujúce pokles TK ukazujú, že celkový kúpeľ vedie k zmenám hemodynamiky, funkcie pľúc, obličiek, krvi, neuromuskulárneho a endokrinného systému. Aj výsledky liečby v Dudinciach poukazujú na priaznivý účinok liečby u hypertonikov.
hypertenzia v gravidite vo svetle klinických štúdií Kopernická Z, Sirotiaková J, Minárik P. Fakulta sociálnych vied a zdravotníctva, Univerzita Konštantína Filozofa, Nitra Artériová hypertenzia je závažnou komplikáciou 7 – 10 % tehotností. Farmakoterapia hypertenzie v gravidite patrí k jednej z najrizikovejších oblastí a je často predmetom rôznych diskusií, nakoľko existuje iba obmedzené množstvo kontrolovaných štúdií. Z toho vyplýva relatívny nedostatok údajov a patofyziologických poznatkov. Realizácia klinických štúdií v tejto problematike naráža na množstvo problémov, najmä etických, ale napriek tomu existujú výsledky prác, o ktoré je možno sa oprieť pri zvažovaní farmakoterapeutického prístupu hypertenzie v gravidite. Mnohé klinické štúdie mali za cieľ zodpovedať na otázku, či je vlastne vôbec liečba hypertenzie v gravidite potrebná, či jej prínos preváži určité riziko, ktorému je vystavená gravidná žena a plod. V našej práci predkladáme prehľad údajov sledovanej problematiky. Jedná sa o klinické štúdie, ktoré boli realizované s viacerými skupinami bežne používaných antihypertenzív. Tieto prinášajú zaujímavé výsledky z hľadiska účinnosti a bezpečnosti pre matku a vyvíjajúci sa plod a predurčujú ďalšie možnosti liečby. V ostatných rokoch sa objavili viaceré práce, ktoré sledovali účinnosť a bezpečnosť blokátorov kalciových kanálov u gravidných žien s hypertenziou. Medzi najdôležitejšie z nich patrí švédska klinická štúdia s isradipínom. V tejto placebom kontrolovanej multicentrickej štúdii sa podával isradipín s pomalým uvoľňovaním z gastrointestinálneho traktu v dennej dávke 2 x 5 mg. Po troch dňoch liečby došlo k signifikantnému poklesu stredného artériového krvného tlaku (MAP) u pacientiek liečených isradipínom oproti placebovej skupine, najmä u žien bez proteinúrie. Po prvom týždni sledovania stále narastal rozdiel poklesu MAP. Zároveň bol potvrdený aj vynikajúci bezpečnostný profil. Betablokátory sa už viac rokov používajú v terapii hypertenzie počas gravidity. Staršie práce realizované s atenololom upozorňujú na nízku pôrodnú hmotnosť novorodencov s ohľadom na možnú mentálnu retardáciu detí matiek, ktoré užívali počas gravidity atenolol. Predpokladá sa, že výrazný pokles venózneho návratu spôsobený atenololom je zodpovedný za trvalo zníženú perfúziu uteroplacentárnej jednotky s následnou retardáciou rastu plodu. Sľubnejšie výsledky sa dosiahli pri používaní acebutololu, ktorý má z hľadiska hemodynamiky v gravidite priaznivejšie farmakologické účinky. Acebutolol sa použil aj v rámci vlastného sledovania na našom pracovisku, pri ktorom sa nám podarilo taktiež dosiahnuť uspokojivé výsledky z hľadiska účinnosti ale aj bezpečnosti. Medzi novšie významnejšie klinické štúdie patrí prospektívna observačná klinická štúdia MOS HIP 2 (McMaster Outcome Study of Hypertension In Pregnancy 2), ktorá zahŕňala 1 948 gravidných žien s verifikovanou artériovou hypertenziou. Porovnávala účinnosť a bezpečnosť terapie betablokátormi v monoterapii, v kombinácii s inými antihypertenzívami a tiež monoterapiu antihypertenzív bez betablokujúceho účinku. Výsledky štúdie potvrdili jednak uspokojivý účinok monoterapie betablokátormi na pokles artériového TK, pričom betablokátory nemali signifikantný vplyv na perinatálnu morbiditu a mortalitu. Viaceré klinické štúdie s diuretikami nepotvrdili prínos týchto liečiv pri hypertenzii v gravidite. V súčasnosti je v štádiu prípravy štúdia CHIPS (Control of Hypertension In Pregnancy Study), ktorej realizácia bude určitou odpoveďou na výzvu k modernizácii terapie hypertenzie v gravidite, nakoľko metyldopa – liek, ktorý sa v súčasnosti preferuje v tejto indikácii, je v liečbe hypertenzie považovaný za obsolentný liek spôsobujúci výskyt častých nežiaducich účinkov. Cieľom všetkých klinických sledovaní v oblasti hypertenzie v gravidite je nájsť správny farmakoterapeutický prístup, založený na princípoch medicíny overenej dôkazmi, ktorý sa stane zárukou nielen pri liečbe vysokého krvného tlaku u príslušných foriem hypertenzie v gravidite, ale súčasne sa stane prevenciou vzniku závažných komplikácií zo strany matky a plodu.
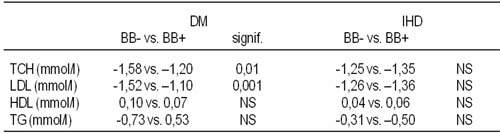
betablokátory oslabujú hypolipemický efekt statínov u pacientov s diabetom v sekundárnej prevencii Kosmálová V, Čaprnda M, Lietava J, *Šidlo R. II. interná klinika, FN a LFUK, Bratislava, *Katedra štatistiky Ekonomickej Univerzity, Bratislava Úvod: Zvýšená hladina celkového cholesterolu (TCH) a LDL cholesterolu (LDL-CH) sú často spojené s vysokým krvným tlakom u pacientov s prekonaným infarktom myokardu (IM). Z tohto dôvodu je bežná kombinácia terapie statínmi spolu s betablokátormi (BB), v súčasnosti odporúčanými i u diabetikov vzhľadom k pozitívnemu preventívnemu efektu na ďalšie kardiovaskulárne príhody. Cieľ práce: Analyzovať efekt BB na hypolipemický účinok statínov u pacientov v sekundárnej prevencii. Metódy: Porovnali sme 555 diabetikov (DM) a pacientov bez DM (IHD) s ischemickou chorobou srdca z preventívneho projektu Vita Longa Slovensko (n = 6 542 pacientov), sledovaných počas 1 roka, ktorí boli mečovaní na vek a pohlavie. Pacienti boli rozdelení do podskupín užívajúcich BB a bez BB, analyzované boli zmeny v hladinách TCH, LDL-CH, HDL-CH a triglyceridov (TG). Absolútne riziko (AR) bolo vypočítané podľa Framinghamského vzorca. Výsledky: Pozorovali sme očakávaný pokles TCH a LDL-CH v obidvoch skupinách pacientov a nesignifikantný vzostup HDL-CH. DM skupina liečená BB preukázala signifikantne nižší pokles TCH a LDL-CH v porovnaní s IHD skupinou. Terapia BB neovplyvnila zmeny HDL-CH a TG (tabuľka 1).
Záver: V súlade so zákonom východiskových hodnôt statíny vykazovali vyššiu účinnosť na zníženie TCH a LDL-CH u pacientov s najvyšším AR. U pacientov s diabetes mellitus však sprievodná terapia BB znižovala hypolipemický efekt statínov.
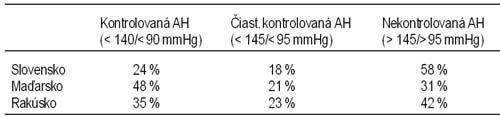
porovnanie výskytu a liečby hypertenzie na slovensku, v maďarsku a v rakúsku. Štúdia Ahs Lietava J, Dukát A, *Rieder A, **Fodor JJ. II. interná klinika LFUK, Bratislava, Slovensko, *Univarsität Wien, Rakúsko, **University of Ottawa, Heart Institute, Ottawa, Kanada Cieľ práce: Štandardizovaná mortalita na náhlu cievnu mozgovú príhodu (NCMP) je v súčasnosti podstatne vyššia v Maďarsku (1124/100 000) a na Slovensku (990/100 000) ako v susednom Rakúsku (658/100 000). Depistáž, liečba a kontrola artériovej hypertenzie (AH) majú v primárnej i sekundárnej prevencii NCMP významnú úlohu, ale doteraz sa nesledovalo, či rôzna regionálna mortalita na NCMP je odrazom odlišnej prevalencie a kontroly artériovej hypertenzie. Metódy: Probandi boli vyšetrení v troch veľkých továrňach: v Dusle Šaľa (Slovensko, N = 1 189, Dr. Lietava, Doc. Dukát), v Pick Salami (Maďarsko, N = 1 009, Prof. Sonkodi) a v Wiener Haffen (Rakúsko, N = 373, Prof. Rieder) podľa štandardizovaného protokolu. Krvný tlak bol vo všetkých centrách unifikovane meraný certifikovaným kanadským prístrojom BR-TRUTM. Výsledky: Najvyššia prevalencia hypertenzie sa zistila na Slovensku (42 %), nižšie hodnoty sa detekovali v Rakúsku (28 %) a v Maďarsku (29 %). Celkovo sa zistila nedostatočná preliečenosť hypertenzie: 72 % pacientov nedostávalo liečbu v Rakúsku, 68 % v Maďarsku a 62 % na Slovensku. Kontrola hypertenzie bola najlepšia v Maďarsku a najhoršia na Slovensku (tabuľka 1).
Záver: Rozdiely v prevalencii a liečbe artériovej hypertenzie v Maďarsku, Rakúsku a na Slovensku nevysvetľujú rozdielnu mortalitu a morbiditu na náhle cievne mozgové príhody v týchto krajinách.
priaznivá odpoveď lipidov na antihypertenzívnu liečbu celiprololom u pacientov s arteriálnou hypertenziou Lietava J, Kosmálová V, Krpčiar V. II. interná klinika LFUK, Bratislava Súhrn: Betablokátory majú nepriaznivý účinok na lipidové spektrum napriek svojmu kardioprotektívnemu efektu. Farmakologické vlastnosti celiprololu – kardioselektívneho betablokátora s kombinovanou beta2 a vnútornou sympatomimetickou aktivitou – dávajú možnosť pre neutrálny efekt na lipidové spektrum. Do otvorenej prospektívnej nerandomizovanej multicentrickej štúdie bolo zaradených 897 pacientov (445 mužov a 453 žien) v strednom veku (48,4 ± 11,46 vs. 52,6 ± 10,87 rokov; p < 0,05), s miernou obezitou (BMI of 27,6 ± 3,31 kg/m2 resp. 28,2 ± 4,76 kg/m2; NS) a ľahkou až stredne ťažkou artériovou hypertenziou (STK 151,3 ± 8,69 vs. 153,6 ± 19,81 mmHg, NS; DTK 93,9 ± 9,45 vs. 94,1 ± 10,07 mmHg, NS), ktorí boli 8 týždňov liečení 200 mg celiprololu. Výsledky: U obidvoch pohlaví sme našli očakávaný analogický pokles TK: STK sa znížil o 10,4 ± 15,06 vs. 10,8 ± 16,73 mmHg (inter-sexual diff. NS) a DTK sa znížil o 7,1 ± 9,52 vs. 7,0 ± 11,00 mmHg (inter-sexual diff. NS). Lipidové spektrum vykazovalo u obidvoch pohlaví jednoznačne priaznivý trend vo všetkých sledovaných parametroch: celkový cholesterol poklesol o 5,7 % vs. 5,3 % (NS); LDL cholesterol o 7,9 % vs. 5,5 % (NS); triglyceridy o 10,9 % vs. 7,5 % (p < 0,01); HDL cholesterol stúpol o 5,9 % vs. 5,6 % (NS). Záver: Celiprolol popri svojich antihypertenzívnych vlastnostiach vykazuje aj priaznivý efekt na lipidové spektrum – signifikantne znižuje celkový a LDL cholesterol, triglyceridy a zvyšuje ochranný HDL cholesterol, čo môže prispievať k zníženiu následných kardiovaskulárnych komplikácií u pacientov s ľahkou až stredne ťažkou hypertenziou.
farebná duplexná sonografia v diagnostike renovaskulárnej hypertenzie Maďarič J, *Vulev I, Mistrík A, Škultétyová D, Vršanský M, Zelenay J, *Lesný P, Riečanský I. Kardiologická klinika, *Rádiodiagnostické oddelenie, SÚSCH, Bratislava Úvod: Stenotické postihnutie renálnych artérií je stúpajúcou a pritom nedostatočne diagnostikovanou príčinou artériovej hypertenzie ako aj obličkového zlyhávania. Cieľom práce bolo zhodnotiť postavenie a význam farebnej duplexnej sonografie v detekcii stenóz renálnych artérií a overiť kritériá používané pri ich hodnotení. Materiál a metódy: V rokoch 2000 – 2002 sme vyšetrili renálne artérie (RA) pomocou CCDS (colour coded duplex sonography) u 864 pacientov. Použili sme prístroje Hewlett Packard 2500 a 5500 vybavené 2,5 MHz sektorovou sondou. Hodnotíme tvar prietokovej krivky, jej kvalitatívne zmeny a absolútne prietokové rýchlosti. Maximálnu systolickú rýchlosť – VSmax (cm/s), maximálnu diastolickú rýchlosť – VDmax (cm/s), koncovú diastolickú rýchlosť – VDend (cm/s), akceleračný čas – AT (s), v indikovaných prípadoch rezistenčný index RI (VSmax-VDend/VSmax). V uvedenom období sme u 82 pacientov (9,5 %) na základe CCDS realizovali angiografické vyšetrenie RA, za kritériá hemodynamickej závažnosti (ł 60 % stenóza) sme považovali VSmax ł 180 cm/s, VDend ł 90 cm/s, AT ł 0,08 s, spektrálne rozšírenie dopplerovskej krivky, tvar prietokovej krivky „tardus et parvus“. Na CCDS vyšetreniach sa podieľalo 5 vyšetrujúcich. Výsledky: Z celkového počtu 82 pacientov, t. j. 164 RA vyšetrených CDS aj angiograficky, sme 8 RA pomocou CCDS nezobrazili – zobraziteľnosť 95,1 %. V porovnaní s angiografiou sme správne stanovili 81 negatívnych a 61 pozitívnych nálezov. Falošne pozitívnych bolo 12 RA. Zhodný výsledok metodík bol v 142 prípadoch – 86,6 %, špecifita CCDS celkovo 87,1 % (85,2 % prvý rok, kedy boli traja z vyšetrujúcich lekárov v zácviku, 96,6 % v poslednom sledovanom roku). Z 23 angiografických vyšetrení realizovaných v uvedenom období bez predchádzajúcej CCDS bolo 20 negatívnych (87 %). Záver: CCDS je špecifická neinvazívna metóda na diagnostiku stenóz renálnych artérií, jej výsledky sú závislé od skúseností vyšetrujúceho, frekvencie realizovaných vyšetrení. V algoritme manažmentu pacientov s renovaskulárnou hypertenziou je miesto CCDS po stanovení klinického podozrenia s cieľom správnej indikácie angiografického vyšetrenia. Uvedené kvantitatívne a kvalitatívne dopplerovské kritériá považujeme za adekvátne.
monitorovanie nežiaducich účinkov antihypertenzív v súbore pacientov na základe dotazníkov Magová M, Magulová L, Gőbőová M, Stollárová K, Sirotiaková J. Lekáreň Remedium, Fakultná nemocnica, Nitra Nevhodný postoj pacienta k antihypertenzívnej terapii zostáva závažným terapeutickým problémom, ktorý prispieva k nedostatočnej kontrole krvného tlaku. Preto je potrebné zlepšiť terapeutické compliance udržaním dobrej kvality života počas liečby. Vyžaduje to ďalšie sledovanie pacienta, v prípade potreby úpravy terapie a spoluprácu rôznych zdravotníckych pracovníkov. Podľa správy Spojenej národnej komisie pre prevenciu, detekciu, diagnostiku a liečbu hypertenzie, hlavne farmaceuti by mali sledovať, ako pacient užíva lieky, podávať informácie o možných nežiaducich účinkoch a o tom, ako sa vyhnúť liekovým interakciám. Cieľ práce: Monitorovanie nežiaducich účinkov antihypertenzív vo verejnej lekárni a u hospitalizovaných pacientov na základe dotazníkov. Metóda: Spracovanie a vyhodnotenie údajov získaných od pacientov na základe dotazníkov. Výber pacientov bol náhodný, jediným kritériom bola diagnóza: artériová hypertenzia – kód I10 podľa Medzinárodnej klasifikácie chorôb, 10. revízia. Sledované údaje: vek, pohlavie, kompletná farmakoterapia, antihypertenzívna medikácia, compliance, NÚL – ktoré sa prejavili počas liečby. Výsledky: Na základe pacientmi vyplnených dotazníkov 61 pacientov s priemerným vekom 63,19 ± 10,98 spĺňalo kritériá pre zaradenie do štúdie. V skupine sledovaných pacientov bolo 54 % pacientov starších ako 63 rokov a 46 % pod 63 rokov. Z celkového počtu bolo 39 žien a 22 mužov. Najčastejšími pridruženými ochoreniami podľa údajov získaných od pacientov boli ischemická choroba srdca (15 %), diabetes mellitus (13 %), hyperlipoproteinémia (11 %). Hypertenziu bez súčasnej diagnózy malo 24 (39 %) pacientov. Analýzou antihypertenzívnej terapie sme zistili, že 25 % pacientov sa liečilo jedným antihypertenzívom, 31 % užívalo dvojkombináciu, 31 % trojkombináciu a 13 % pacientov kombináciu viac ako troch antihypertenzív. Najfrekventovanejšie boli predpisované liečivá zo skupiny blokátorov vápnikových kanálov a ACE inhibítory. Nežiaduce účinky (NÚ) sa prejavili u 30 pacientov (49 %). Najčastejšie v danom súbore boli: opuchy členkov (20 %), kašeľ (15 %), namáhavé dýchanie (12 %), poruchy spánku (12 %) a závraty (12 %). NÚL na 100 % sa prejavil u pacientov užívajúcich viac ako trojkombináciu antihypertenzív. Jedna tretina pacientov uviedla, že už mala zmenenú terapiu v dôsledku NÚ alebo nedostatočnej účinnosti terapie. Podľa získaných údajov 23 % pacientov neužíva liek podľa pokynov lekára (niekedy vynechá, alebo užije liek navyše). Záver: V danom súbore výskyt NÚ na antihypertenzíva bol 49 %. Je nesmierne dôležité sledovať farmakoterapiu a compliance pacientov v úzkej spolupráci jednotlivých zdravotníckych profesionálov.
klinicky významné interakcie antihypertenzív Magulová L, Sirotiaková J, *Kriška M, *Szalayová A, **Janeková E. Fakultná nemocnica, Nitra, *Famakologický ústav LFUK, Bratislava, **SÚSCH, Bratislava Pacienti s antihypertenzívnou terapiou vyžadujú často podanie kombinácie antihypertenzív, ako i súčasné podávanie liečiv iných farmakodynamických skupín. Zhodnotenie možných rizík a ich prevencia je potrebnou súčasťou bezpečnosti a účelnosti farmakoterapie pacienta liečeného antihypertenzívami. Cieľ práce: Poukázať na riziká možných interakcií najčastejšie používaných antihypertenzív. Najčastejšie príčiny interakcií: Interakcie blokátorov pomalých vápnikových kanálov vznikajú najčastejšie na úrovni farmakokinetickej vzhľadom na ich metabolizmus v pečeni prostredníctvom cytochrómového systému P450 3A4. Pri farmakodynamických interakciách sa uplatňuje aditívny účinok na znižovanie krvného tlaku a spomalenie vedenia v myokarde. V skupine betablokátorov (BB) sa farmakokinetické interakcie prejavujú hlavne u lipofilných BB, nie u hydrofilných BB (acebutolol, atenolol, nadolol). Závažné sú i farmakodynamické interakcie BB. Aj v skupine ACE inhibítorov sa stretávame s mnohými farmakokinetickými interakciami. Sartany s výnimkou eprosartanu majú aktivitu k izoenzýmom CYP2C9 a CYP2C19. Prevencia interakcií: Pri kombinovanej liečbe monitorovať pacienta so zameraním na kardiovaskulárne funkcie s prípadnou úpravou dávkovania. Pri niektorých kombináciách je potrebné terapeutické monitorovanie hladín liečiv, sledovanie niektorých biochemických parametrov. Možnú interakciu ACE inhibítorov a NSAID možno eliminovať, napr. i náhradou ACE inhibítora sartanom. Záver: Pacientov s kombinovanou liečbou treba starostlivo monitorovať i z pohľadu rizika možných interakcií, predovšetkým pre ich dlhodobé používania. Sledovať pacientov najmä pri zmenách kombinácie liečiv.
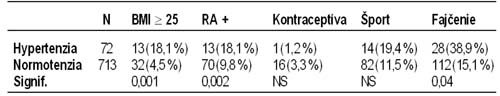
je pravidelná statická záŤaž u adolescentov prediktorom juvenilnej hypertenzie? Mičieta V, *Bahnová M, Lietava J, *Kucharová A, *Pániková P. II. interná klinika LFUK, Bratislava, *Lekárska fakulta UK, Bratislava Včasná identifikácia a stratifikácia juvenilnej hypertenzie sa v posledných rokoch stala dôležitým fenoménom v klinickej praxi u adolescentov. Analýza rizikových faktorov u vysoko rizikových jedincov umožňuje včasnú identifikáciu a začatie cielenej liečby. Systematické vyšetrovanie a skríning u adolescentov na Slovensku dodnes chýba aj napriek mnohým výhodám, ktoré poskytuje. Metodika: V rámci štúdie CORAD (COR in ADolescents) bolo vyšetrených 785 adolescentov (M = 269, F = 516) vo veku od 14 – 19 rokov zo 7 stredných škôl z náhodne vybraných tried. Krvný tlak bol meraný opakovane štandardnou auskultačnou metódou. Na potvrdenie hypertenzie sa u každého hypertenzného jedinca vykonalo opakované meranie v ďalší deň. U každého vyšetreného sa zaznamenala osobná a rodinná anamnéza zameraná na identifikáciu rizikových faktorov. Taktiež sa vykonali základné antropometrické merania. Výsledky: Štúdia CORAD identifikovala 70 adolescentov (9,1 %) so signifikantnou prevahou mužov (M = 54; 20,1 %, v porovnaní so ženami F = 16; 3,1 %; p < 0,001) s novodiagnostikovanou hypertenziou (použité kritérium TK ł 140/90 mmHg). U dvoch osôb bola hypertenzia diagnostikovaná už predtým (M = 1, F = 1). Obidve pohlavia mali podobné hodnoty systolického krvného tlaku (142,4 ± 12,1 vs. 139,1 ± 32,1 mmHg; NS) a pulzného tlaku (61,1 ± 18,9 vs. 49,6 ± 37,3; NS), pričom ženy mali vyššiu priemernú hodnotu diastolického tlaku (81,3 ± 11,6 vs. 89,5 ± 8,83; p < 0,01). Údaje o prevalencii rizikových faktorov (uvedené v tabuľke) vykazujú u hypertenzných jedincov očakávanú zvýšenú prevalenciu obezity, fajčenia a pozitívnej rodinnej anamnézy. Prekvapujúco, pravidelná športová aktivita bola silným prediktorom v skupine mužov hypertonikov (p < 0,001). Následná analýza športovej aktivity ukázala, že u väčšiny (84,6 %) športujúcich hypertenzných mužov prevláda pravidelná statická forma záťaže. Na druhej strane z 19 jedincov s pravidelnou statickou záťažou 11 (57,8 %) vykazovalo hypertenziu. Závery: V rámci štúdie CORAD bolo identifikovaných 9,2 % hypertonikov medzi adolescentami vo veku 14 – 19 rokov. Napriek dobre známym rizikovým faktorom hypertenzie, ako sú obezita, fajčenie a pozitívna rodinná anamnéza, bolo zistené, že pravidelná statická záťaž (posilňovanie) bolo silným predznamenaním pre rozvoj artériovej hypertenzie. Tabuľka
hypertenzia v gravidite z pohľadu internistu Ňarjaš S, Rusnáková H. Centrálny príjem a Interné oddelenie, VSŽ Nemocnica a.s., Košice – Šaca Cieľ: Rozobrať hypertenziu a jej komplikácie v gravidite z pohľadu internistu. Definícia: Hypertenzia sa klasifikuje ako hodnota tlaku 140/90 mmHg a viac alebo ako vzostup tlaku oproti hodnotám pred graviditou, resp. v I. trimestri o 25 mmHg systolického a 15 mmHg diastolického tlaku a viac počas gravidity, zistené minimálne 2 x po sebe s odstupom 6 hodín. Klasifikácia: 1. Chronická hypertenzia, 2. Graviditou indukovaná hypertenzia, 3. Preeklampsia alebo eklampsia superponovaná na chronickú hypertenziu. Hypertenzia, ktorá súvisí s graviditou (pregnancy induced hypertension – PIH) sa viaže výlučne na graviditu, vzniká po 20. týždni gravidity a s jej ukončením sa končí do 10 dní, výnimočne do 4 – 6 týždňov. Liečba: Uvedené sú jednotlivé skupiny hypotenzív z pohľadu bezpečnosti pre matku i plod v gravidite aj šestonedelí. Ukončenie gravidity: Vymenované sú chorobné stavy, ktoré sú indikáciou na ukončenie gravidity bez ohľadu na gestačný vek. Záver: V práci sme uviedli definíciu, klasifikáciu a liečbu podľa posledných názorov a význam včasnej diagnostiky pri predchádzaní možných komplikácií.
betablokátory v liečbe hypertenzie v gravidite Novotný R, Beňová K, Sirotiaková J, Kmec J. Interná klinika FNsP, Prešov, Kardiocentrum FNsP, Prešov, Interná klinika FNsP, Nitra Hypertenzia negatívne ovplyvňuje intrauterinný vývoj plodu, neonatálnu morbiditu a mortalitu, významnou mierou sa podieľa na materskej úmrtnosti. Použitie betablokátorov v liečbe hypertenzie v gravidite je relatívne bezpečné. Z fyziologického hľadiska je betaadrenergná aktivita počas gravidity dôležitá, pretože sympatikový nervový systém priamo ovplyvňuje umbilikálny krvný prietok, tonus uteru a kontraktilitu. Stimulácia betaadrenergných receptorov má za následok relaxáciu myometria, zatiaľ čo zvýšená alfaadrenergná stimulácia potencuje kontraktilitu. Stimulácia betaadrenergných receptorov zvyšuje umbilikálny krvný prietok, zvyšuje frekvenciu srdca matky i plodu. Blokáda betaadrenergných receptorov má za následok pokles tlaku krvi, ale tiež spomaľuje frekvenciu srdca matky i plodu, znižuje umbilikálny krvný prietok a zvyšuje aktivitu myometria. BB blokujú adenylcyklázu, znižujú PRA, zvyšujú plazmatickú hladinu vazodilatačných PG, inhibujú vylučovanie NOR na zakončeniach sympatiku, znižujú MV. BB priamo znižujú sympatikoadrenálnu aktivitu, čiastočne pôsobia nepriamo prostredníctvom aktivity RAAS, pôsobia aj cez baroreflexný mechanizmus. BB predchádzajú situačnému zvýšeniu K a PF, znižujú afterload, spotrebu kyslíka v myokarde, riziko tachyarytmií vrátane fibrilácie komôr. Spôsobujú regresiu hypertrofie ĽK, umožňujú lepšie plnenie komôr krvou, nevyvolávajú posturálnu hypotenziu. Niektoré BB znižujú koncentráciu fibrinogénu a agregabilitu trombocytov. Napriek možným negatívnym metabolickým vplyvom BB dlhodobo kontrolované štúdie poukázali na zníženie kardiovaskulárnej i celkovej mortality pri liečbe BB. V liečbe AH sa ordinujú nízke dávky BB. Úplný antihypertenzívny účinok BB sa dosiahne až po troch týždňoch liečby. Profit zo zvýšenia antihypertenzívneho účinku pri vyšších dávkach je malý a nevyrovná sa NÚL. Keď sa nedosiahne optimálny účinok nižšou dávkou BB, kombinujú sa s iným antihypertenzívom. Pre podávanie BB v gravidite platia nasledovné zásady: a) podľa možnosti nepodávať BB v prvom trimestri gravidity, b) podávať vždy najnižšiu možnú účinnú dávku BB, c) keď sa nedosiahne optimálne zníženie TK monoterapiou, môže sa BB v gravidite kombinovať s malými dávkami hydralazínu s iradipínom alebo prazosínom, d) ak je to možné, vysadiť BB aspoň 2 – 3 dni pred pôrodom, aby sa obmedzili účinky BB na uterinnú kontrakciu a aby sa predišlo možným neonatálnym komplikáciam betablokády, e) uprednostňovať BB beta 1 selektívne, BB s ISA a BB so súčasnou alfa 1 blokátorovou aktivitou, pretože tieto látky menej interferujú s beta 2 sprostredkovanou uterinnou relaxáciou a beta 2 sprostredkovanou periférnou relaxáciou.
compliance k antihypertenznej terapii Sirotiaková J, Kopernická Z. Fakulta sociálnych vied a zdravotníctva, Univerzita Konštantína Filozofa, Nitra Compliance k antihypertenzívnej liečbe je v súčasnosti aktuálnou problematikou a mala by sa stať súčasťou každej subjektívnej a objektívnej anamnézy získanej u pacientov vyžadujúcich antihypertenznú liečbu. Compliance znamená v preklade výraz, ktorým sa označuje súhlas, respektíve spolupráca pacienta (vôľa pacienta spolupracovať) pri určitom liečebnom programe. Pri liečbe artériovej hypertenzie zohráva compliance veľmi dôležitú úlohu, nakoľko správna liečba hypertenzie a jej dodržiavanie pacientom tvorí neoddeliteľnú súčasť manažmentu tohto významného ovplyvniteľného rizikového faktora aterosklerózy a ovplyvňuje ďalšiu prognózu pacienta. Na správnej adherencii k antihypertenznej liečbe sa podieľa veľmi veľa faktorov jednak zo strany lekára, ošetrujúceho personálu, ale je to predovšetkým aj sám pacient, ktorý rozhoduje o výsledku zvoleného liečebného postupu. K najdôležitejším aspektom compliance pri liečbe hypertenzie patrí správny výber príslušnej medikácie, ktorá zohľadňuje individuálny terapeutický prístup k danému pacientovi. Compliance môžu ovplyvniť ďalšie faktory, ku ktorým možno zaradiť pridružené ochorenia, ktoré sú liečené súčasne, nežiaduce účinky antihypertenznej liečby ale aj liečby iných ochorení. Nežiaduce účinky, ktoré pacient subjektívne vníma, majú často za následok prerušenie užívania, respektíve vynechanie niektorých liekov. Často môže ísť o vznik farmakodynamických a farmakokinetických liekových interakcií, ktoré vyplývajú z väčšieho množstva ordinovaných liekov (tzv. polyfarmácie). Veľmi dôležitá je aj prítomnosť ďalších rizikových faktorov, vek pacienta, závažnosť demencie a poruchy kognitívnych funkcií a prostredie, v ktorom pacient žije. Compliance môže výrazne znížiť nedostatočná edukácia zo strany lekára a zdravotnej sestry. Pacienti si často neuvedomujú, že hypertenzia musí byť liečená dlhodobo (po celý život) a vyžaduje dodržiavanie mnohých opatrení, vrátane pravidelných lekárskych vyšetrení. Používanie kombinácií viacerých antihypertenzív, najmä ak sa jedná o polymorbidného pacienta, často spôsobuje zabúdanie užitia jednotlivých prípravkov a nedodržanie odporúčaných dávkovacích intervalov. Niektorí pacienti nedodržiavajú stanovené termíny vyšetrenia u všeobecných a odborných lekárov, čo má za následok chýbanie odporúčaných liekov s následným vznikom syndrómu z vynechania liekov (rebound fenoménu), ktorý sa sám o sebe stáva pacientovi prekážkou pre kontinuálne pokračovanie v antihypertenzívnej terapii. Na zlepšenie adherencie pacienta k antihypertenznej liečbe existujú viaceré opatrenia, ktoré odrážajú individuálny prístup ku každému pacientovi. Liečebný postup musí rešpektovať účinnosť, bezpečnosť a jednoduchý spôsob dávkovania s ohľadom na možný výskyt nežiaducich účinkov. Na dosiahnutie compliance sa musí jednoznačne podieľať aj edukácia pacienta, prípadne aj jeho príbuzných. Súčasťou edukačných programov pacienta hypertonika je aj plánovanie pravidelných lekárskych vyšetrení a význam kontinuálnej liečby hypertenzie.
kontrola hypertenzie pri prepustení z hospitalizácie po akútnej koronárnej príhode a vplyv na prognózu Sninčák M, Kepič D, Kardošš R, Dajková J, Jaščur J, Hraško V. Vnútorné oddelenie s JIS a EJ, Letecká vojenská nemocnica, Košice Úvod: Pacienti s koronárnou chorobou srdca sú prioritou preventívnej kardiológie. Vo francúzskej štúdii PREVENIR 2001 malo artériovú hypertenziu nedostatočne kontrolovanú 32,9 % pacientov hospitalizovaných pre akútnu koronárnu príhodu pri prepustení z hospitalizácie. Nie sú k dispozícii údaje o kontrole krvného tlaku počas hospitalizačného pobytu v slovenských nemocniciach (aspoň v jednej z nich). Cieľ: Cieľom štúdie bolo tiež zistiť a posúdiť event. vplyv na prognózu pacientov. Metódy: Dokumentácia všetkých pacientov prijatých na Jednotku intenzívnej starostlivosti od januára 1996 až do decembra 2000 bola preštudovaná v januári 2002. Pacienti boli posúdení ako vhodní do štúdie, ak prekonali akútny infarkt myokardu (non Q, Q-IM) alebo nestabilnú angina pectoris a boli prepustení z hospitalizácie. U každého pacienta boli posudzované klinické charakteristiky, posledný tlak krvi (TK) meraný pred prepustením z hospitalizácie, bol použitý na analýzu. Primárnymi udalosťami boli kardiovaskulárna smrť a nefatálny IM potvrdený počas 12-mesačného sledovania. Výsledky: Údaje boli dostupné u 107 pacientov. Počas 12-mesačného sledovania po prepustení z hospitalizácie došlo u nich k 8 úmrtiam z KV príčin a vzniku 2 nefatálnych IM. Kardiovaskulárne udalosti boli vo významnej asociácii s vekom, pohlavím, diagnózou pri vstupe do štúdie, anamnézou predchádzajúceho IM a cievnej mozgovej príhody, ejekčnou frakciou, fajčením, dyslipidémiou, diabetom a izolovanou systolickou hypertenziou. Závery: Naše výsledky ukazujú, že: 1. Nezanedbateľná časť pacientov hospitalizovaných pre akútne koronárne príhody (AKS) má nekontrolovanú hypertenziu pri prepustení z nemocnice (9,4 %), hlavne s TK, a že 2. izolovaná systolická hypertenzia je silným a nezávislým prediktorom kardiovaskulárnych príhod u týchto pacientov. Zlepšenie kontroly izolovanej systolickej hypertenzie počas hospitalizácie pacientov s AKS pravdepodobne zlepšuje dlhodobú kontrolu hypertenzie a kardiovaskulárne výsledky v tejto vysoko rizikovej skupine populácie.
úskalia antihypertenzívnej liečby u dialyzovaných pacientov Straussová Z. Fakulta sociálnych vied a zdravotníctva, Univerzita Konštantína Filozofa, Nitra Artériová hypertenzia je významným negatívnym faktorom pre dlhodobé prežívanie pacientov na dialýze. Vyvoláva hypertrofiu ľavej komory a rovnako ako u ostatnej populácie je nezávislým rizikovým faktorom ICHS a akútnych kardiovaskulárnych príhod. Charakteristické je porušenie diurnálneho rytmu TK, výrazne je narušený hlavne nočný pokles (dipping). Artériová hypertenzia je na začiatku dialyzačnej liečby prítomná až u 80 % pacientov, po čase sa ustáli a zostáva trvalo prítomná len u 20 – 50 % pacientov. Hlavným patogenetickým faktorom je retencia vody a sodíka. Adekvátna ultrafiltrácia tekutiny vedie k poklesu TK až u 50 – 60 % pacientov. U ostatných pacientov treba uvažovať o inom patomechanizme (aktivácia RAS, abnormality autonómneho NS, nerovnováha vazodilatačných a vazokonstrikčných humorálnych mechanizmov, porucha metabolitmu Ca, liečba EPO, vplyv AV fistuly, preexistujúca esenciálna hypertenzia a iné). V liečbe treba v prvom rade obmedziť na žiaducu úroveň príjem NaCl a vody, zabezpečiť adekvátnu ultrafiltráciu tekutiny počas dialýzy. Z medikamentov sa najviac uplatňujú Ca blokátory, ACEI a AT-1 blokátory, betablokátory, centrálne pôsobiace vazodilatátory a iné. Liečebným problémom ostáva nežiaduci vzostup TK v druhej polovici dialýzy u niektorých pacientov, rovnako ako sklon k hypotenzii počas dialýzy u istej skupiny hypertonikov.
zápal ako rizikový faktor u pacientov s artériovou hypertenziou Škultétyová D, Filipová S. Kardiologická klinika, SÚSCH, Bratislava, Slovenská zdravotnícka univerzita, Bratislava Artériovú hypertenziu zaraďujeme medzi rizikové faktory rozvoja aterosklerózy (AS). Obidva chorobné procesy spája spoločný menovateľ, endotel a porucha jeho funkcie. Endotel plní významnú funkciu pri vzniku artériovej hypertenzie a je najvčasnejším štádiom pri rozvoji AS. AS sa považuje za chronické zápalové ochorenie. Zápalová reakcia sa uplatňuje vo všetkých štádiách progresie AS plátu. C-reaktívny proteín (CRP) sa spomedzi zápalových markerov odporúča používať v klinickej praxi. Hodnoty CRP > 10 mg/l poukazujú na zápal alebo infekciu. Hodnoty CRP v rozpätí 1 – 10 mg/l sú ukazovateľom kardiovaskulárneho rizika. Bežné diagnostické testy sú málo citlivé na nízke hodnoty CRP, preto sa odporúča stanovovať hsCRP. CRP viacerými mechanizmami ovplyvňuje AS proces. Aktivuje endotelové bunky, zvyšuje tvorbu adhezívnych molekúl, zvyšuje uvoľnenie interleukínu-6, endotelínu-1, čím podporuje vazokonstrikciu a proliferáciu buniek cievnej steny. Na druhej strane znižuje tvorbu oxidu dusnatého, čím oslabuje vazodilatáciu. CRP aktivuje makrofágy, čím stimuluje uvoľnenie prozápalových cytokínov. Pri rozvoji AS sú dôležité nielen hodnoty cirkulujúceho CRP, ale predovšetkým lokálneho CRP, ktorého depozitá sa nachádzajú v AS plátoch. Štúdie poukázali na závislosť medzi zvýšenými hodnotami CRP a rizikom vzniku infarktu myokardu, mozgovej príhody a periférneho tepnového ochorenia. Zvýšené hodnoty CRP sa zistili u žien, ktoré užívajú hormonálnu substitučnú liečbu. Záver: Zápalové ukazovatele (CRP) dopĺňajú rizikový profil pacientov s artériovou hypertenziou. Ako prognostický marker sa uplatňujú v primárnej i v sekundárnej prevencii kardiovaskulárnewho ochorenia.
vplyv simvastatínu na endotelovú dysfunkciu u potkanov s hereditárnou hypertriglyceridémiou Tőrők J, *Matušková J, Pecháňová O, *Krajčirovičová K, *Šimko F. Ústav normálnej a patologickej fyziológie SAV, Bratislava, *Ústav patologickej fyziológie LFUK, Bratislava Hereditárne hypertriglyceridemické (hHTG) potkany sú charakteristické prítomnosťou metabolických (hypertriglyceridémia, inzulínová rezistencia, hyperinzulinémia) a kardiovaskulárnych abnormalít (zvýšený krvný tlak, hypertrofia médie magistrálnych tepien, zmenšená relaxácia artérií závislá od endotelu). Cieľ práce: Cieľom tejto práce bolo sledovať vplyv 4-týždňového podávania simvastatínu, inhibítora základného enzýmu intracelulárnej syntézy cholesterolu 3-hydroxy-3-metylglutaryl koenzýmu A reduktázy na niektoré parametre kardiovaskulárneho systému u hHTG potkanov. Metóda: Pokusy sa uskutočnili na potkanoch Wistar (kontroly) a potkanoch s hereditárnou hypertriglyceridémiou. Časť hHTG potkanov bola liečená po dobu 4 týždňov simvastatínom (10 mg/kg/deň v pitnej vode). Systolický tlak krvi sa meral neinvazívne na chvostovej artérii týždenne. Výsledky: Systolický tlak krvi u potkanov s hHTG bol na konci sledovanej doby (148 ± 2 mmHg) významne väčší ako u rovnako starých kontrol (117 ± 3 mmHg). 4-týždňové podávanie simvastatínu u potkanov s hHTG znížilo systolický tlak na 118 ± 3 mmHg. U hHTG potkanov bola od endotelu závislá relaxácia hrudnej aorty významne inhibovaná. Simvastatín odstránil inhibíciu acetylcholínom vyvolanej relaxácie a tým normalizoval endotelovú funkciu aorty. Simvastatín nemal významný vplyv na noradrenalínom vyvolanú kontrakciu aorty u hHTG potkanov. Záver: Dlhodobé podávanie simvastatínu u potkanov s hereditárnou hypertriglyceridémiou normalizovalo systolický tlak krvi a úplne obnovilo relaxačnú funkciu hrudnej aorty.
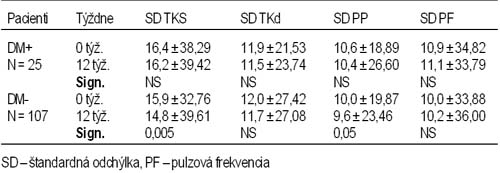
vplyv krátkodobej terapie enalaprilom na variabilitu krvného tlaku u pacientov s diabetes mellitus a bez diabetes mellitus Vachulová A, Lietava J. II. interná klinika LFUK a FN, Bratislava Cieľ práce: Variabilita krvného tlaku (TK) je nezávislý rizikový faktor kardiovaskulárnej mortality u pacientov s artériovou hypertenziou (AH). Pacienti s diabetes mellitus (DM) majú vyššie kardiovaskulárne riziko, spôsobené pridruženou hypertenziou a dyslipidémiou, ktoré sú terapeuticky ovplyvniteľné. Vplyv terapie AH inhibítormi angiotenzín konvertujúceho enzýmu (ACEI) na variabilitu TK však nebol u týchto pacientov doteraz dostatočne preskúmaný. Metódy: Do sledovania bolo zaradených celkovo 132 pacientov s AH mierneho až stredne ťažkého stupňa. Z celkového počtu bolo 25 pacientov s DM a 107 pacientov bez DM. U pacientov sa realizovalo 24-hodinové monitorovanie TK za ambulantných podmienok na začiatku sledovania a po 12-týždňovej terapii enalaprilom. Výsledky: Pacienti s DM boli starší (58,8 ± 9,74 vs. 51,5 ± 14,05 rokov; p = 0,02), obéznejší [(BMI 31,1 ± 4,48 vs. 27,4 ± 4,71; p = 0,001) a mali vyššie hodnoty TK (TKS 141,0 ± 15,89 vs. 143,1 ± 13,87 mmHg; NS), (TKD 82,9 ± 8,99 vs. 79,8 ± 9,83 mmHg; NS), (pulzný tlak – PP – 56,7 ± 12,58 vs. 63,2 ± 12,43 mmHg; p = 0,02)] v porovnaní s nediabetickými pacientmi. V priebehu sledovania sa zvýšila dávka enalaprilu v oboch skupinách (DM+ 12,8 ± 7,78 vs. 19,4 ± 12,01 mg/deň, NS; DM- 9,6 ± 10,62 vs. 15,6 ± 20,67 mg/deň). V obidvoch skupinách došlo k analogickému poklesu 24-hodinového tlaku [(d TKS 6,3 ± 20,37 vs. 7,0 ± 13,90 mmHg; NS), (d TKD 5,2 ± 11,79 vs. 5,3 ± 7,85 mmHg; NS), (d PP 1,2 ± 14,95 vs. 0,4 ± 11,8 mmHg; NS)], ale iba u DM- došlo k zlepšeniu parametrov variability TK (tabuľka 1). Tabuľka 1 Porovnanie variability TK TKs, TKd a PP po 12-týždňovej terapii
Záver: Krátkodobá terapia enalaprilom rovnako znižuje TK u pacientov bez ohľadu na DM. Avšak prognosticky priaznivé parametre variability TK sa zlepšujú len u nediabetikov.
význam implantácie stentov v liečbe renovaskulárnej hypertenzie Vulev I, Lesný P, Maďarič J, Mistrík A, Škultétyová D, Riečanský I. SÚSCH, RDO, Bratislava Cieľ: Poukázať na význam implantácie renálnych artériových stentov. Zhodnotiť výsledky renálnych intervencií a určiť indikačné kritériá pre stentovanie na našom pracovisku. Materiál a metódy: Za obdobie rokov 1996 – 2001 sme vykonali 143 renálnych intervencií. Z toho 116 PTRA a 27 implantácií stentov (13 muži, 14 ženy, stredný vek 64,5). Indikačné kritériá pre implantácie budú prezentované. Výsledky: Dosiahnutá bola 100 % technická úspešnosť a celková klinická úspešnosť 62 %. V skupine len s vykonanou PTRA klinická úspešnosť nedosahovala ani 50 %. Ostiálne a postostiálne stenózy považujeme za indikáciu na primárnu implantáciu stentov. Zvyšné lézie indikujeme len na sekundárnu implantáciu stentu v prípade suboptimálnej dilatácie alebo disekcie. Záver: Implantácia stentov a dôsledné technické prevedenie výrazne zvyšujú klinickú a technickú účinnosť perkutánnych renálnych revaskularizácií. Naše výsledky a závery sú v zhode s aktuálne publikovanými údajmi.
|