Odporúčania
pre diagnostiku a liečbu dyslipoproteinémií dospelých
LIPIDOVÝ KONSENZUS – 2
Prehľadná verzia
vypracované
Pracovnou skupinou preventívnej kardiológie Slovenskej kardiologickej
spoločnosti
v spolupráci so
Slovenskou diabetologickou spoločnosťou,
Slovenskou internistickou spoločnosťou,
Slovenskou geriatrickou spoločnosťou,
Sekciou aterosklerózy Slovenskej spoločnosti klinickej biochémie
a Slovenskou asociáciou aterosklerózy
vychádzajú z dokumentu:
Súhrn Tretej správy skupiny odborníkov Národného cholesterolového edukačného
programu na vyhľadávanie, vyšetrovanie a liečbu hypercholesterolémie
u dospelých. (Panel pre liečbu dospelých III).
JAMA-CS,Výber; 2001:IV:267–324.
Executive Summary of 3rd Report of the National Cholesterol Educational Program (NCEP).
Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults.
(Adult Treatment Panel III, ATP III). JAMA 2001;285:2486–2496.
a
sú obsahovo kompatibilné s pripravovanou
aktualizovanou úplnou verziou Lipidového konsenzu-2
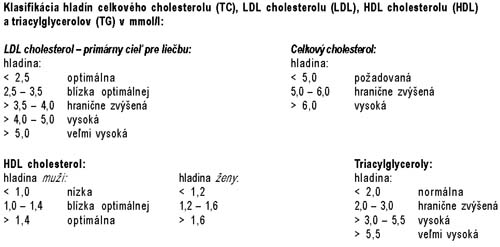
KROK 1 Stanovenie
hladiny lipoproteínov – kompletný lipoproteínový profil po minimálne 12-hodinovom
hladovaní |
KROK 2
Identifikácia klinickej prítomnosti aterosklerózy, ktorá potvrdí vysoké
riziko koronárnej príhody (respektíve rizikové ekvivalenty ICHS) |
· Klinická ICHS
· Symptomatická aterosklerická oklúzia
karotickej artérie
· Obliterujúca ateroskleróza
periférnych artérií
· Aneuryzma abdominálnej aorty
· Diabetes mellitus
KROK 3
Zistenie prítomnosti hlavných rizikových faktorov (okrem LDL-CH) |
Hlavné rizikové
farktory (okrem LDL-CH ), ktoré modifikujú cieľové hladiny LDL-CH*):
· Fajčenie cigariet
· Artériová hypertenzia (krvný tlak ł
140/90 mmHg alebo existujúca antihypertenzná farmakoterapia )
· Nízka hladina HDL cholesterolu menej
ako 1,0 mmol/l **)
· Rodinná anamnéza predčasnej ICHS
(mužskí príbuzní prvého stupňa pred 55 rokom, ženskí príbuzní prvého stupňa
pred 65. rokom veku)
· Vek (muži 45 rokov a viac, ženy 55
rokov a viac)
*) Diabetes mellitus sa považuje za riziko porovnateľné s
rizikom ICHS
**) Hladina HDL-CH 1,6 mmol/l a viac sa pokladá za
„negatívny“ rizikový faktor, jeho prítomnosť eliminuje zo súčtu rizikových
faktorov jeden pozitívny rizikový faktor
KROK 4 Stanovenie
10-ročného rizika ICHS u osôb bez ICHS alebo bezrizikových ekvivalentov ICHS
(použiť tabuľku Framinghamského skórovania – príloha A) |
Tri úrovne 10-ročného rizika:
· > 20 % riziko ICHS
· 10 – 20 %
· < 10 %
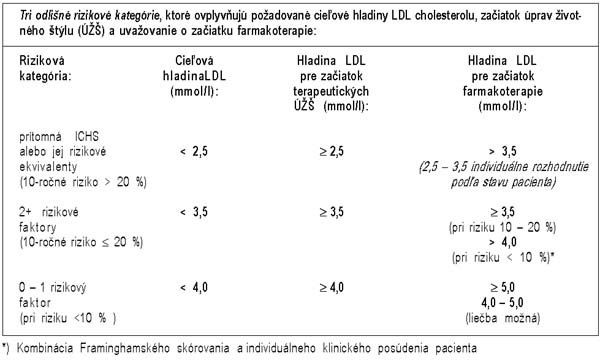
KROK 5 Stanovenie
rizikovej kategórie |
· Stanovenie liečebného cieľa pre
hladinu LDL cholesterolu
· Stanovenie potreby terapeutických
úprav v životnom štýle (ÚŽŠ)
· Stanovenie úrovne pre úvahu o
farmakoterapii
KROK 6 Ak je
hladina LDL cholesterolu nad odporúčanú cieľovú hodnotu, začať liečbu úpravami v
životnom štýle (použiť prílohu B) |
· Diéta pri ÚŽŠ:
– nasýtené tuky < 7 % kalórií,
príjem cholesterolu < 200 mg/deň
– liečebné možnosti na výraznejšie
zníženie hladiny LDL cholesterolu
zvýšením príjmu rozpustnej vlákniny
(10 – 25 g/deň)
zvýšený príjem ovocia a zeleniny
(porcia ovocia alebo zeleniny s každým jedlom)
nekonzumovať alkohol
· Zníženie telesnej hmotnosti
· Zvýšenie pohybovej aktivity
| KROK 7 Uvážiť pridanie
medikamentóznej liečby, ak je hladina LDL cholesterolu nad odporúčanou cieľovou
hodnotou podľa kroku 5 |
· Pri ICHS a jej ekvivalentoch sa
odporúča začať farmakoterapiu súčasne s ÚŽŠ.
· V ostatných rizikových kategóriách
uvážte pridanie hypolipemika po troch mesiacoch ÚŽŠ.
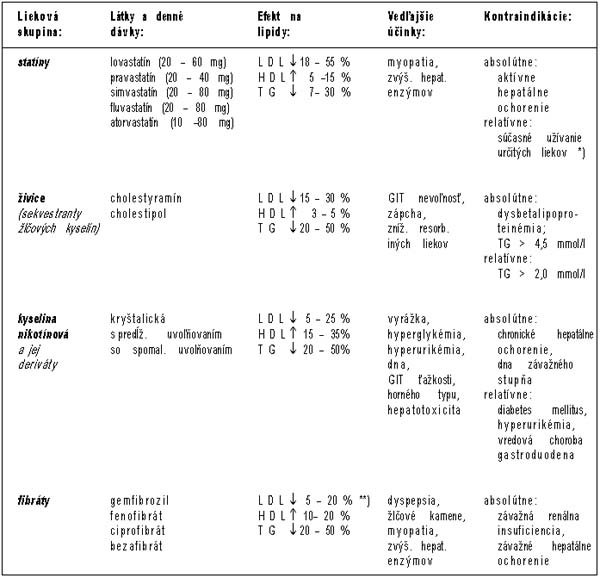
*) cyklosporíny, makrolidové
antibiotiká, rôzne antimykotiká a inhibítory cytochrómu P-450 (fibráty
a niacín možno použiť s patričnou opatrnosťou);
**) môžu sa zvyšovať u pacientov s vysokou hladinou TG
KROK 8 Zistiť
prítomnosť metabolického syndrómu, ak je prítomný, začať ho liečiť po troch
mesiacoch ÚŽŠ |
Klinická manifestácia
metabolického syndrómu – prítomnosť ktorýchkoľvek troch z nasledujúcich
parametrov:
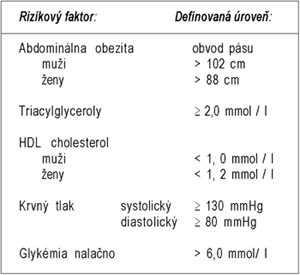
Liečba metabolického syndrómu:
· liečba vyvolávajúcich príčin
(zvýšená telesná hmotnosť/obezita, telesná neaktivita):
– úprava telesnej hmotnosti
– zvýšenie telesnej aktivity
· liečba lipidových a nelipidových
rizikových faktorov, ktoré pretrvávajú napriek ÚŽŠ:
– liečba artériovej hypertenzie
– kyselina acetylsalicylová a jej
ekvivalenty u pacientov s ICHS na zmiernenie protrombotického stavu
– liečba hypertriacylglycerolémie
a/alebo nízkeho HDL cholesterolu
| KROK 9 Liečba zvýšených hladín
triacylglycerolov (T) |
ATP III klasifikácia sérových
hladín TG (mmol/l):
hladina:
< 2,0 normálna
2,0 – 3,0 hranične zvýšená
>3,0 – 5,5 vysoká
> 5,5 veľmi vysoká
Liečba zvýšených hladín
TG (nad 2,0 mmol/l):
· primárnou úlohou je dosiahnuť
cieľové hladiny LDL cholesterolu
· intenzifikovať redukovanie telesnej
hmotnosti
· nekonzumovať alkohol
· zvýšiť telesnú aktivitu
· ak je hladina TG nad 3,0 mmol/l,
určiť si sekundárny cieľ pre non-HDL cholesterol (celkový cholesterol mínus
HDL cholesterol), ktorého cieľová hodnota má byť cieľový LDL cholesterol plus
1,0 mmol/l
Porovnanie cieľových hladín pre LDL
a non-HDL cholesterol v troch rizikových kategóriách:
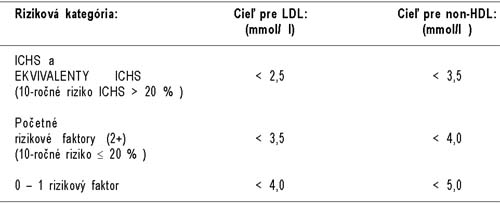
Ak je hladina TG 3,0 – 5,5
mmol/l, po dosiahnutí cieľovej hladiny LDL cholesterolu je potrebné zvážiť, či je
nevyhnutné dosiahnuť cieľovú hladinu HDL cholesterolu:
· intenzifikovaná liečba s liekmi
znižujúcimi LDL cholesterol
· pridanie fibrátu alebo kyseliny
nikotínovej na ďalšie zníženie VLDL cholesterolu
Ak je hladina TG nad 5,5 mmol/l,
prvoradé je znížiť ich hladinu ako prevenciu pankreatitídy:
· veľmi nízkotuková diéta (menej ako
15 % kalorického príjmu z tukov), nekonzumovať alkohol
· úprava telesnej hmotnosti
a zvýšenie telesnej aktivity
· fibráty alebo kyselina
nikotínová
· keď je hladina TG menej ako 5,5
mmol/l, zamerať sa na zníženie LDL cholesterolu
Liečba nízkeho HDL cholesterolu
(pri hladine < 1,0 mmol/l) :
· prvoradé je dosiahnuť cieľové
hodnoty LDL cholesterolu, potom:
· intenzifikovať kontrolu telesnej
hmotnosti a zvýšiť telesnú aktivitu, nekonzumovať alkohol
· ak sú hladiny TG 3,0 – 5,5 mmol/l,
dosiahnuť cieľové hodnoty HDL
· ak sú hladiny TG menej ako 3,0 mmol/l
(izolovaný nízky HDL) pri ICHS alebo ICHS ekvivalente, uvažovať o liečbe
fibrátom alebo kyselinou nikotínovou
Príloha A
Určenie 10-ročného rizika (pre mužov a ženy) (tabuľky pre výpočet
Framinghamského bodového skóre) |
Tabuľka
1a Muži
Tabuľka
2a Ženy
Príloha B
Diétne odporúčania v rámci optimálnej liečby dyslipoproteinémií dospelých |
Žiadna potravina neobsahuje
všetky, pre zdravie potrebné výživové zložky.
Prvoradou podmienkou správnej výživy je čo najväčšia pestrosť.
Zdraviu prospešná potrava musí obsahovať čo najširší sortiment čerstvého ovocia,
čerstvej zeleniny, obilovín, cereálií, strukovín, orechov, nízkotučných mliečnych
výrobkov (kyslomliečnych a tvrdých syrov), nemastných rýb, chudej hydiny
a chudého mäsa (vrátane bravčového).
Nenahraditeľnou zložkou správnej
výživy je kvalitná, dostatočne tvrdá pitná voda v celkovom množstve aspoň dva
litre.
Pri varení nepoužívať zmäkčovače pitnej vody.
Denná pohybová aktivita je
neoddeliteľnou súčasťou všetkých diétnych opatrení:
bez pohybovej aktivity stráca
diétny režim svoj zmysel
pohybová aktivita minimálne 30 minút
denne s postupným predlžovaním na 60 minút denne (chôdza, bicyklovanie,
plávanie), aby sa dosiahlo 60 – 70 % maximálne pulzovej frekvencie (orientačne 220
mínus vek)
redukovať čas sedenia
jedným z cieľov je obvod pása
u mužov < 102 cm a u žien < 88 cm
Jednoduché rady pri výbere ovocia
a zeleniny:
Voľte dobre zrelé druhy:
tmavozelené, tmavomodré, tmavočervené, tmavooranžové, sýtožlté. Tieto druhy sú
výnimočným zdrojom vitamínov, minerálov a účinných antioxidantov.
Jedzte ich najlepšie na začiatku
každého jedla päť až šesťkrát denne v celkovom množstve 400 až 500 gramov.
Saturované mastné kyseliny –
sú najviac obsiahnuté v tropických olejoch (v kokosovom oleji 86 %,
v palmovom jadrovom oleji 81 %)
Trans-formy mastných kyselín –
súčasne významne znižujú hladinu ochranného HDL. Ich celkový negatívny potenciál
je vyšší ako u nasýtených mastných kyselín.
Hlavný zdroj:
hydrogenizované (tuhé), ale aj
čiastočne hydrogenizované margaríny a výrobky z nich (tukové pečivo,
koláče, keksy, krekery, hotové polievky, omáčky, náhrady šľahačky
a podobne).
jedlá pripravené fritovaním –
reštaurácie rýchleho občerstvenia (zemiakové hranolky, vyprážaný syr, vyprážané
kurence, vyprážané rybie filé, vyprážané cukiny, vyprážaný karfiol, žampióny,
langoše, šišky a podobne).
Cholesterol z potravy –
jeho vplyv na hladinu cholesterolu v krvi je najnižší.
Jedlá s označením „výrobok neobsahuje cholesterol“ (napríklad na stužených
rastlinných tukoch) nie sú preto bezpečnou voľbou pre tých, čo chcú hladinu svojho
cholesterolu znižovať.
Vaječný žĺtok obsahuje vysoké množstvo cholesterolu, ale vôbec neobsahuje
nasýtené mastné kyseliny.
Naopak, obsahuje lecitín a určité množstvo 3-W mastných kyselín.
1 vajce denne je akceptovateľné v závislosti od hmotnosti chorého.
Najširšie použitie má olivový
olej obsahujúci 74 % mononenasýtenej kyseliny olejovej. Práve táto mastná
kyselina zaisťuje mimoriadnu tepelnú stabilitu olivového oleja, preto je olivový olej
vhodný na použitie za tepla i za studena. Tzv. panenský olivový olej obsahuje
veľmi účinné antioxidanty. Olivový olej je súčasťou epidemiologicky preverenej
mediteránnej diéty.
Z tuhých tukov má až 56 %
nenasýtených mastných kyselín bravčová masť, z čoho mononenasýtená
kyselina olejová tvorí 45 %. Bravčová masť je preto v tepelnej stabilite na
druhom mieste za olivovým olejom. Striedme použitie bravčovej masti je aj podľa
epidemiologických výsledkov z ostrova Okinawa racionálnou voľbou.
Výnimočné postavenie 3-W
mastných kyselín z rýb
Diéta grónskych Inuitov
žijúcich za severným polárnym kruhom – pozostáva výlučne z rýb
a morských živočíchov. Pomer úmrtnosti oproti Dánom na KVS a nádorové
ochorenia je 1:10.
Stredomorská diéta –
základná charakteristika je v mimoriadnej pestrosti zeleniny, ovocia, cestovín,
strukovín, cesnaku, cibule. Obsahuje vysoký podiel rýb a morských živočíchov.
Japonský stravovací model –
vyniká výnimočne nízkym podielom tuku. Tepelná príprava najmä varením, dusením
a pečením. Dominuje listová zelenina, strukoviny (najmä sója vo forme tofu),
ryža varená bez tuku, ryby každý deň, navyše krevety a morské riasy.
Okinawský model – od
japonského sa líši podstatne väčším podielom ovocia a pestrosťou zeleniny
vzhľadom na subtropickú klímu. Dennou potravou sú sladké zemiaky, ryby
a sviatočne bravčové mäso s nízkym podielom tuku.

Molekulárna biológia a genetika
potvrdzujú, že frekvencia spontánnych mutácií jadrovej DNK predstavuje: 0,5 % za 1
000 000 rokov, t. j. 0,005 % za 10 000 rokov. Genetický kód súčasného človeka je
zhodný s paleolitom (vysoký podiel pohybu, chôdze; chýbanie koncentrovaných
foriem energie z tuku a cukrov; veľa vláknin, minerálov, vitamínov; nízky
podiel soli). Výživa a pohybová aktivita sú preto rozhodujúcimi činiteľmi,
ktoré ovplyvňujú kardiovaskulárnu morbiditu a mortalitu z celosvetového
hľadiska.
Odporúča sa konzumácia hotových
potravinových výrobkov (vyrobených v SR), ktoré sú označené logom
„VÝŽIVA PRE SRDCE“.
Text spracovali:
doc. MUDr. Slavomíra Filipová, CSc.,
prof. MUDr. Viliam Bada, CSc.
doc. MUDr. Katarína Rašlová, CSc.
Text v tomto znení
bol definitívne schválený komisiou zloženou z predstaviteľov uvedených
spoločností dňa 5. decembra 2001. |